O vírus BK (BKV) e o vírus JC (JCV) são pequenos vírus de DNA DNA A deoxyribonucleotide polymer that is the primary genetic material of all cells. Eukaryotic and prokaryotic organisms normally contain DNA in a double-stranded state, yet several important biological processes transiently involve single-stranded regions. DNA, which consists of a polysugar-phosphate backbone possessing projections of purines (adenine and guanine) and pyrimidines (thymine and cytosine), forms a double helix that is held together by hydrogen bonds between these purines and pyrimidines (adenine to thymine and guanine to cytosine). DNA Types and Structure de cadeia dupla, não envelopados, pertencentes à família Polyomaviridae Polyomaviridae A family of small, non-enveloped DNA viruses, infecting mainly mammals. JC Virus and BK Virus, que são onipresentes na população humana. Embora a infeção primária seja geralmente assintomática, o vírus permanece latente nos rins e nos órgãos linfoides. As infeções latentes podem tornar-se ativas em pacientes imunossuprimidos. A reativação do BKV é mais MAIS Androgen Insensitivity Syndrome frequentemente observada em pacientes transplantados e pode levar a nefropatia, perda do enxerto, cistite hemorrágica e estenose uretral. A reativação do JCV causa leucoencefalopatia multifocal Multifocal Retinoblastoma progressiva ( LMP LMP The 1st day of a woman’s LMP Pregnancy: Diagnosis, Physiology, and Care), que é considerada uma doença definidora de SIDA. O diagnóstico pode ser confirmado com PCR PCR Polymerase chain reaction (PCR) is a technique that amplifies DNA fragments exponentially for analysis. The process is highly specific, allowing for the targeting of specific genomic sequences, even with minuscule sample amounts. The PCR cycles multiple times through 3 phases: denaturation of the template DNA, annealing of a specific primer to the individual DNA strands, and synthesis/elongation of new DNA molecules. Polymerase Chain Reaction (PCR) ou biópsia de tecido. A terapia específica não está disponível. O tratamento visa reduzir a imunossupressão.
Last updated: Dec 15, 2025
Identificação de vírus de DNA:
Os vírus podem ser classificados de várias formas. Contudo, a maioria dos vírus possui um genoma formado por DNA ou RNA. Os vírus com genoma de DNA podem ainda ser caracterizados como de cadeia simples ou dupla. Os vírus com envelope são revestidos por uma camada fina de membrana celular, que geralmente é retirada da célula hospedeira. Os vírus sem envelope são apelidados de vírus “nus”. Alguns vírus com envelope traduzem DNA em RNA antes de serem incorporados no genoma da célula hospedeira.
Os vírus BKV e JCV compartilham características semelhantes:
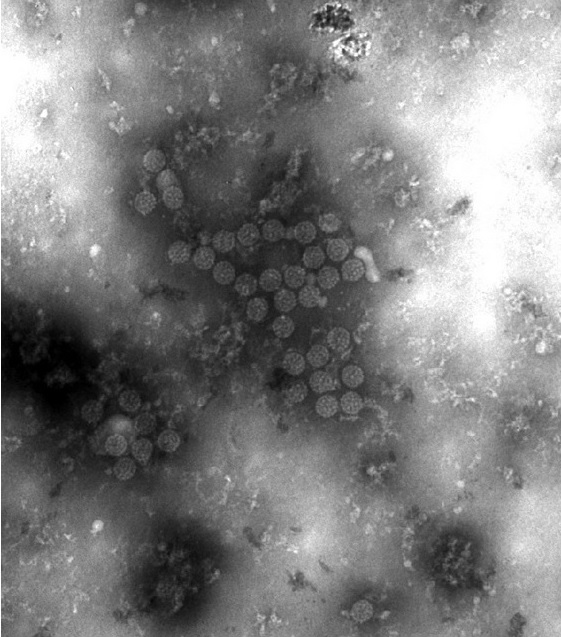
Micrografia eletrónica onde é possível observar as características dos viriões do vírus BK (BKV):
o tamanho pequeno e a simetria icosaédrica.
Os seres humanos são os hospedeiros naturais do JCV e do BKV (sem reservatório animal).
A doença clínica surge mais MAIS Androgen Insensitivity Syndrome frequentemente da reativação do vírus em pacientes imunodeprimidos:
Infeção primária:
Infeção secundária:
A LMP LMP The 1st day of a woman’s LMP Pregnancy: Diagnosis, Physiology, and Care é uma doença progressiva (e muitas vezes fatal) mais MAIS Androgen Insensitivity Syndrome frequentemente observada em pacientes com SIDA (considerada uma doença definidora de SIDA) com contagem de CD4 < 200 células/µL.
BKV:
JCV:
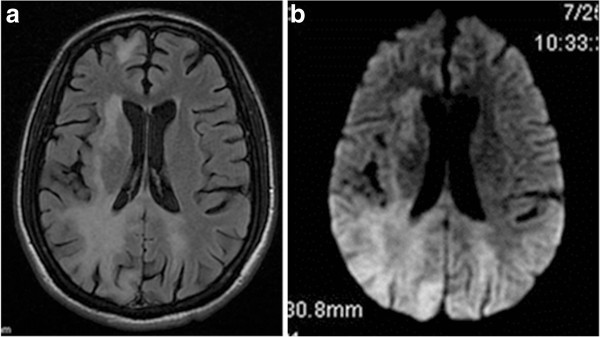
Ressonância magnética (RM) de um paciente com leucoencefalopatia multifocal progressiva (LMP):
a: RM cerebral axial ponderada em T2 a demonstrar hiperintensidade de sinal bilateral na substância branca parietooccipital
b: imagem axial ponderada em difusão em T2
Não existe um tratamento específico disponível para BKV ou JCV. O tratamento visa reduzir a imunossupressão.