A tuberculose (TB) é uma doença infeciosa causada por bactérias do complexo Mycobacterium tuberculosis. Estas bactérias atacam geralmente os pulmões, no entanto, podem também danificar outras partes do corpo. Cerca de 30% das pessoas em todo o mundo encontram-se infetadas com este agente patogénico, sendo que a maioria apresenta uma infeção latente. A tuberculose transmite-se pelo ar quando uma pessoa com infeção pulmonar ativa tosse ou espirra. As bactérias M. tuberculosis são álcool-ácido resistentes, de crescimento lento, e podem sobreviver no interior dos macrófagos, permitindo uma infeção latente que pode permanecer assintomática por décadas, representando um desafio para o seu diagnóstico, tratamento e prevenção. O diagnóstico é estabelecido pelo teste tuberculínico, pela cultura de expetoração e pela imagiologia pulmonar. A base do tratamento são os fármacos antituberculosos.
Last updated: May 31, 2022
A tuberculose ( TB TB Tuberculosis (TB) is an infectious disease caused by Mycobacterium tuberculosis complex bacteria. The bacteria usually attack the lungs but can also damage other parts of the body. Approximately 30% of people around the world are infected with this pathogen, with the majority harboring a latent infection. Tuberculosis spreads through the air when a person with active pulmonary infection coughs or sneezes. Tuberculosis) é uma doença infeciosa que afeta os pulmões e, por vezes, outros órgãos, sendo causada por bactérias do complexo Mycobacterium tuberculosis Mycobacterium tuberculosis Tuberculosis (TB) is an infectious disease caused by Mycobacterium tuberculosis complex bacteria. The bacteria usually attack the lungs but can also damage other parts of the body. Approximately 30% of people around the world are infected with this pathogen, with the majority harboring a latent infection. Tuberculosis spreads through the air when a person with active pulmonary infection coughs or sneezes. Tuberculosis (CMTB).
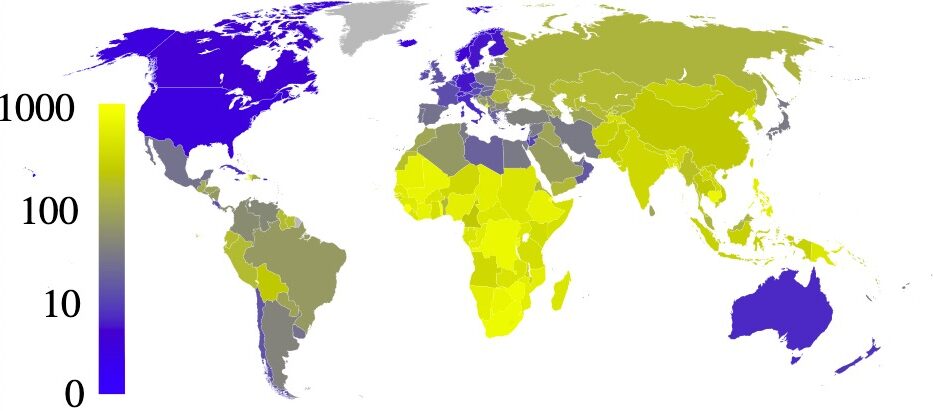
Prevalência estimada de tuberculose por 100.000 pessoas em 2007, por país
Imagem: “Estimated prevalence of tuberculosis” by Eubulides. Licença: Domínio PúblicoO complexo M. tuberculosis Tuberculosis Tuberculosis (TB) is an infectious disease caused by Mycobacterium tuberculosis complex bacteria. The bacteria usually attack the lungs but can also damage other parts of the body. Approximately 30% of people around the world are infected with this pathogen, with the majority harboring a latent infection. Tuberculosis spreads through the air when a person with active pulmonary infection coughs or sneezes. Tuberculosis é um grupo de espécies capazes de causar tuberculose em humanos ou noutros animais.
Espécies-chave:
Características:
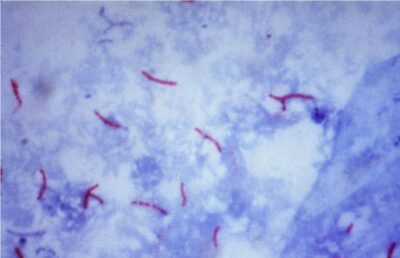
Coloração álcool-ácido resistente do M. tuberculosis
Imagem: “Mycobacterium tuberculosis bacteria” de CDC/Dr. George P. Kubica. Licença: Domínio PúblicoFatores de virulência:
Transmissão:
Doença ativa primária:
Infeção latente:
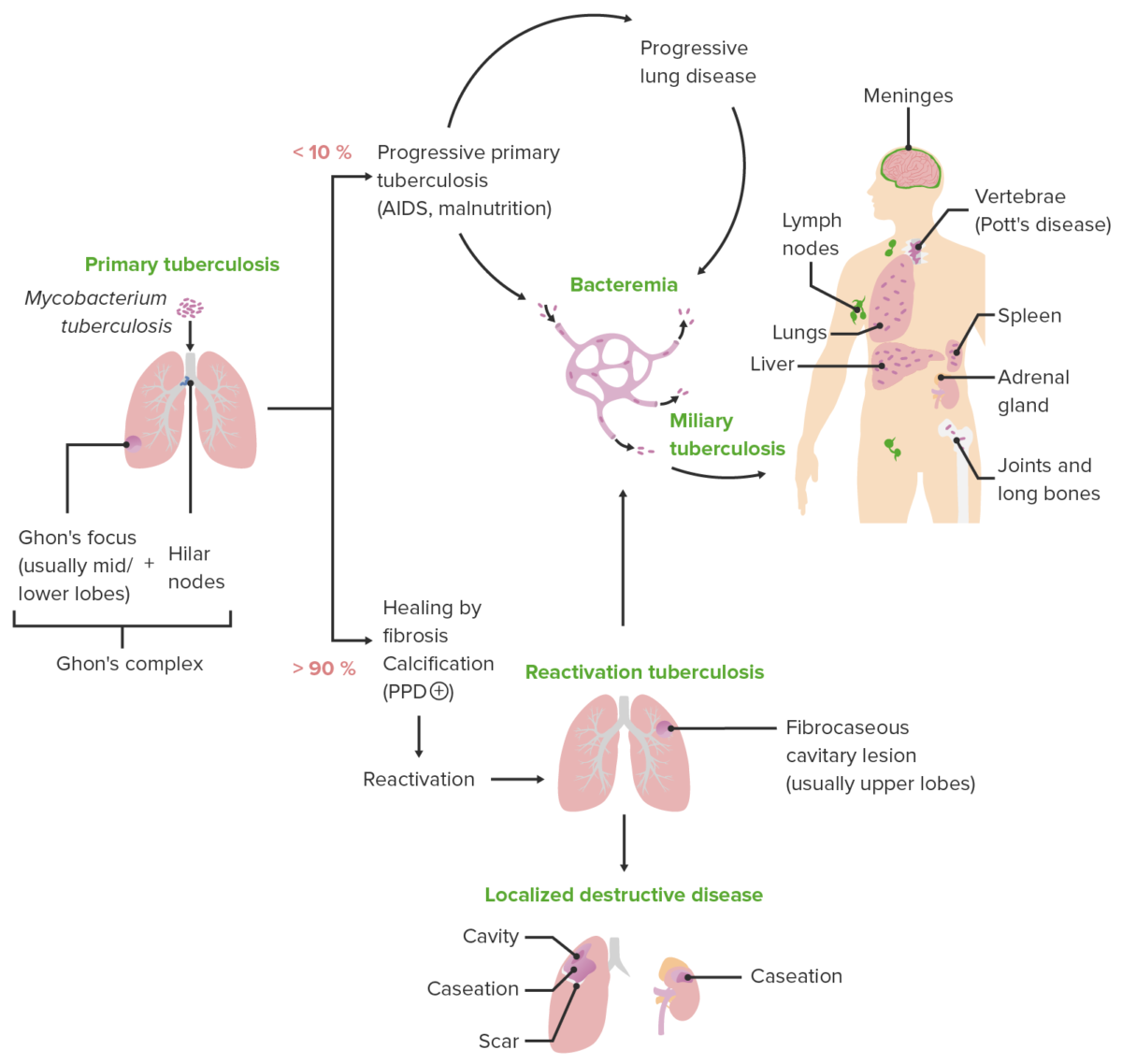
Diagrama esquemático que descreve as várias apresentações clínicas da tuberculose juntamente com os mecanismos patológicos característicos de cada apresentação
Imagem de Lecturio. Licença: CC BY-NC-SA 4.0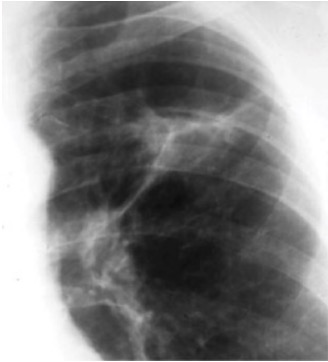
Radiografia de tórax do complexo de Ghon da TB ativa (pulmão esquerdo)
Imagem: “Ghon’s complex” de Basem Abbas Al Ubaidi. Licença: CC BY 4.0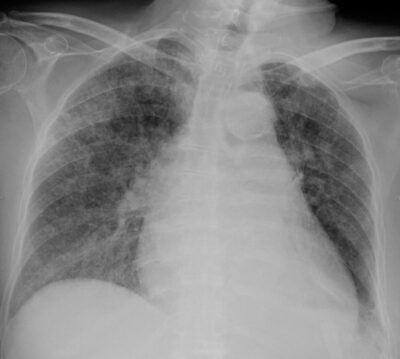
Radiografia de tórax de infiltrados miliares difusos, característicos da TB miliar
Imagem: “Chest radiograph of miliary tuberculosis” de Benjamín Herreros et al. Licença: CC BY 4.0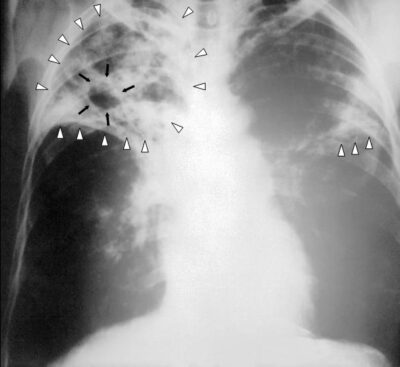
Radiografia de tórax de um doente com tuberculose: infiltrados reticulares bilaterais (triângulos brancos) e lesão cavitária (setas pretas) no lobo superior direito
Imagem: “An anteroposterior X-ray” de Centers for Disease Control and Prevention. Licença: Domínio Público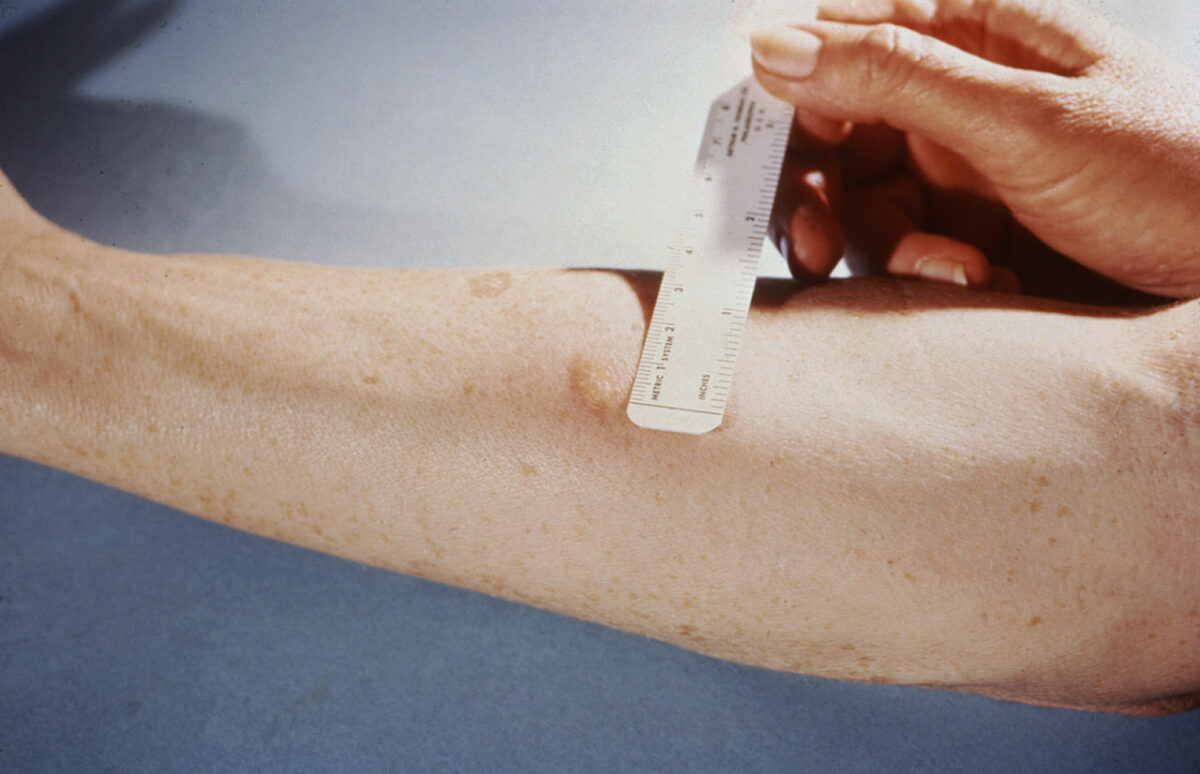
Medição da reação a um teste cutâneo tuberculínico
Imagem: “Mendel-Mantoux-Test” de Public Health Image Library. Licença: Domínio Público| Fase inicial | Fase de manutenção | |
|---|---|---|
| Tuberculose ativa |
|
|
| Tuberculose latente | Opções terapêuticas:
|
|