A síndrome nefrítica é uma condição renal com sinais e sintomas produzidos pela inflamação dos glomérulos (glomerulonefrite) e aumento da permeabilidade das barreiras glomerulares. As características definidoras incluem hematúria, proteinúria (mas abaixo da faixa nefrótica), cilindros hemáticos com hemácias dismórficas na microscopia da urina e creatinina sérica aumentada. As causas podem ser genéticas, autoimunes, idiopáticas ou pós-infeciosas. A causa mais comum é a glomerulonefrite pós-estreptocócica aguda. Os achados clínicos gerais incluem edema, hipertensão e oligúria. O diagnóstico é realizado com base na história, exame físico e dados laboratoriais. Por vezes é necessária uma biópsia renal para estabelecer a causa subjacente. Pode existir um quadro nefrítico-nefrótico combinado, especialmente na apresentação crónica. O tratamento e o prognóstico dependem da causa e da gravidade.
Última atualização: Oct 2, 2023
A síndrome nefrítica é definida como uma doença renal causada pela inflamação imunomediada e pela lesão dos glomérulos, sendo as suas características clássicas:
Causas primárias (renais) da síndrome nefrítica em crianças:
Causas secundárias de síndrome nefrítica em crianças:

Amostra de urina com hematúria: urina escura ou cor de chá
Imagem: “Hematuria” por omicsonline.org. Licença: CC BY 4.0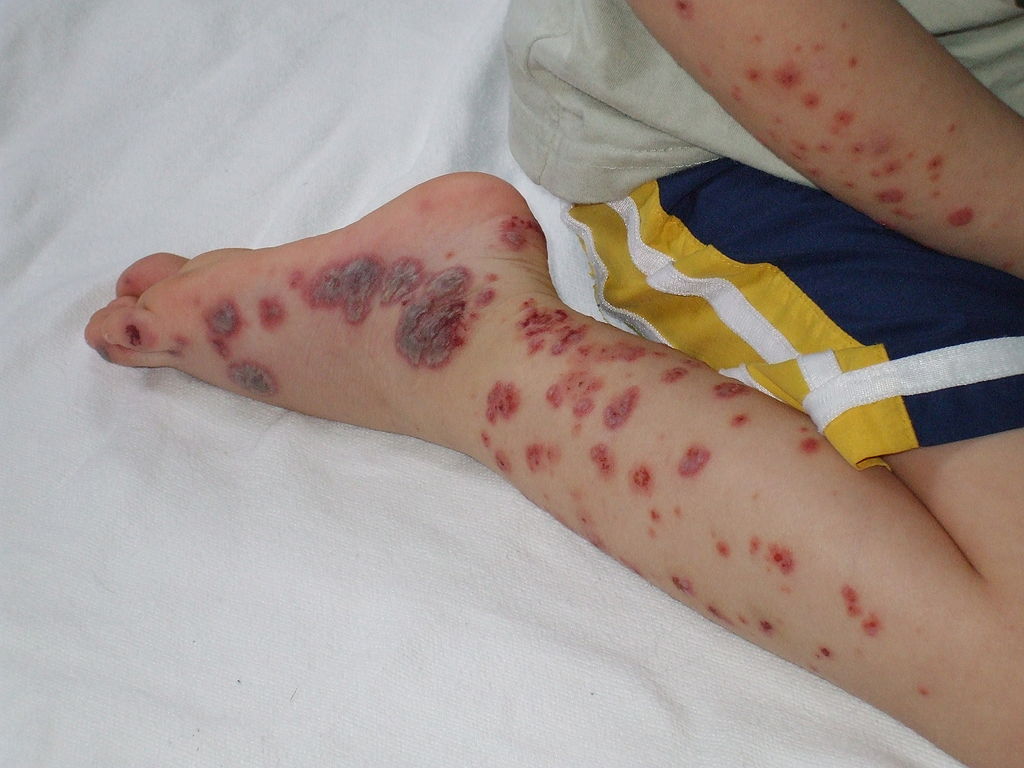
Caso grave de vasculite por IgA ou púrpura de Henoch-Schönlein:
A púrpura palpável é observada no pé, perna e braço da criança.
Os doentes também podem apresentar manifestações de doença grave:
Os achados clínicos são específicos para as causas subjacentes.
Dados laboratoriais:
Imagem (ecografia renal):
Testes específicos de doença:
| Síndrome nefrótico | Síndrome nefrítico | |
|---|---|---|
| Edema | ++++ | ++ |
| Pressão arterial | Normal/elevada | Elevada |
| Proteinúria | ++++ | ++ |
| Hematúria | – ou microscópica | +++ |
| Outras características |
|
|
| Síndrome nefrítica | Exames laboratoriais e exames complementares | Resultados da biópsia renal |
|---|---|---|
| GN pós-estreptocócica aguda |
|
|
| GN membranoproliferativa (padrão de lesão glomerular, não é uma doença específica; tem tipos I-III) | ↓ C3 |
|
| GN lúpica |
|
|
| Nefropatia de IgA | C3 normal |
|
| PHS/Vasculite IgA |
|
|
| Síndrome de Alport (GN hereditária) | Biópsia de pele: Ab monoclonal contra a cadeia alfa-5 (IV) (a proteína está ausente) | EM: divisão da MBG, aparência em cesto de basket |
| GN rapidamente progressiva (denota lesão glomerular grave, mas tem diferentes etiologias) | Depende da causa subjacente | Histologia mais comum: formação de crescentes nos glomérulos |
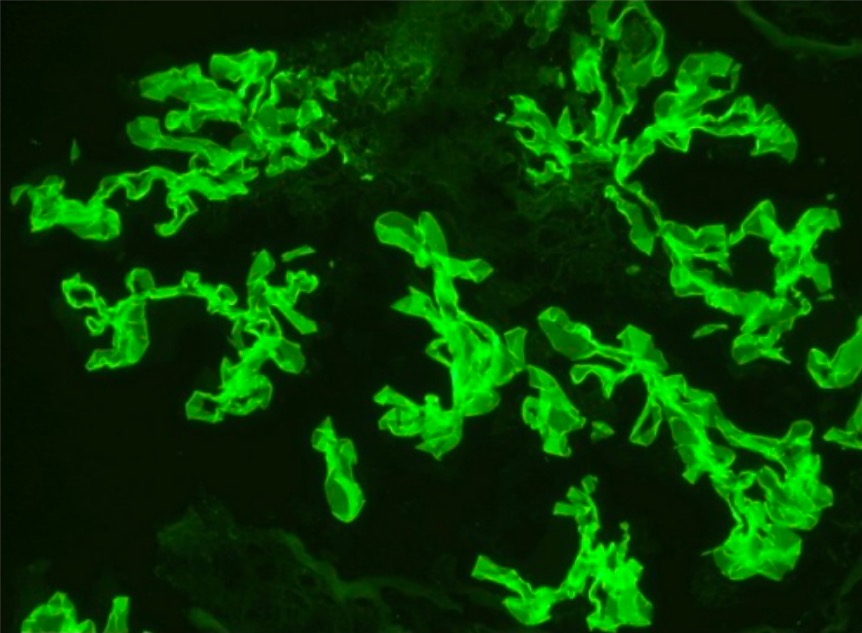
Coloração por imunofluorescência para IgG a demonstrar coloração linear da MBG, consistente com a doença da membrana de Goodpasture
Imagem: “Immunofluorescence staining” por Department of Internal Medicine, University of Oklahoma Health Sciences Center, Oklahoma City, OK 73117, USA. Licença: CC BY 3.0
Nefropatia por IgA: glomérulo com mesângio espessado e hipercelularidade mesangial segmentar
Imagem: “Glomerulus” por Section of Nephrology, Department of Medicine, West Virginia University, Morgantown, WV 26506, USA. Licença: CC BY 4.0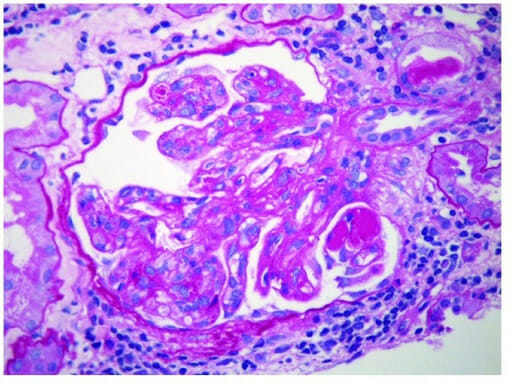
Glomerulonefrite membranoproliferativa:
Proliferação endocapilar com extensos depósitos subendoteliais ao longo das paredes capilares glomerulares. Também estão presentes depósitos mesangiais (microscopia eletrónica).
O tratamento depende da causa e da gravidade.