A síndrome do desfiladeiro torácico (SDT) é um termo amplo usado para um espectro de síndromes relacionadas com região da saída torácica, que envolve a compressão ou irritação de elementos do plexo braquial, artéria subclávia ou veia subclávia. A etiologia mais comum envolve alterações estruturais. A síndrome do desfiladeiro torácico pode apresentar-se como do tipo neurogénico, arterial ou venoso. O tipo neurogénico é o mais comum entre as 3 variantes e envolve principalmente o tronco inferior do plexo braquial (C8-T1). Os sinais e sintomas variam de acordo com a estrutura envolvida. O diagnóstico de SDT é clínico e apoiado por radiografia e várias manobras de provocação. A TDT não tratada pode levar a várias complicações, como um ombro congelado. A abordagem da SDT envolve métodos farmacológicos e cirúrgicos.
Última atualização: Jan 15, 2024
A síndrome do desfiladeiro torácico (SDT) refere-se a um espectro de sinais e sintomas que surgem da compressão do feixe neurovascular, por qualquer uma das várias estruturas dentro do espaço confinado ao desfiladeiro torácico, geralmente dentro do triângulo escaleno.
Causas estruturais:
Outras causas:
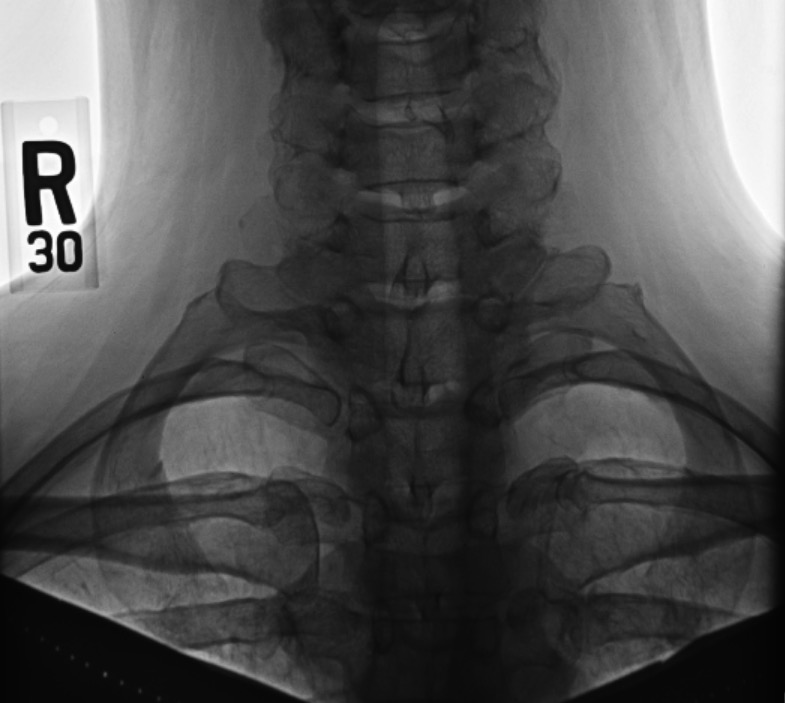
Raio X das costelas cervicais
Imagem: “Cervical Ribs” por Huntsville Hospital Imaging. Licença: Public DomainSaída torácica:
As estruturas de significado na SDT são:
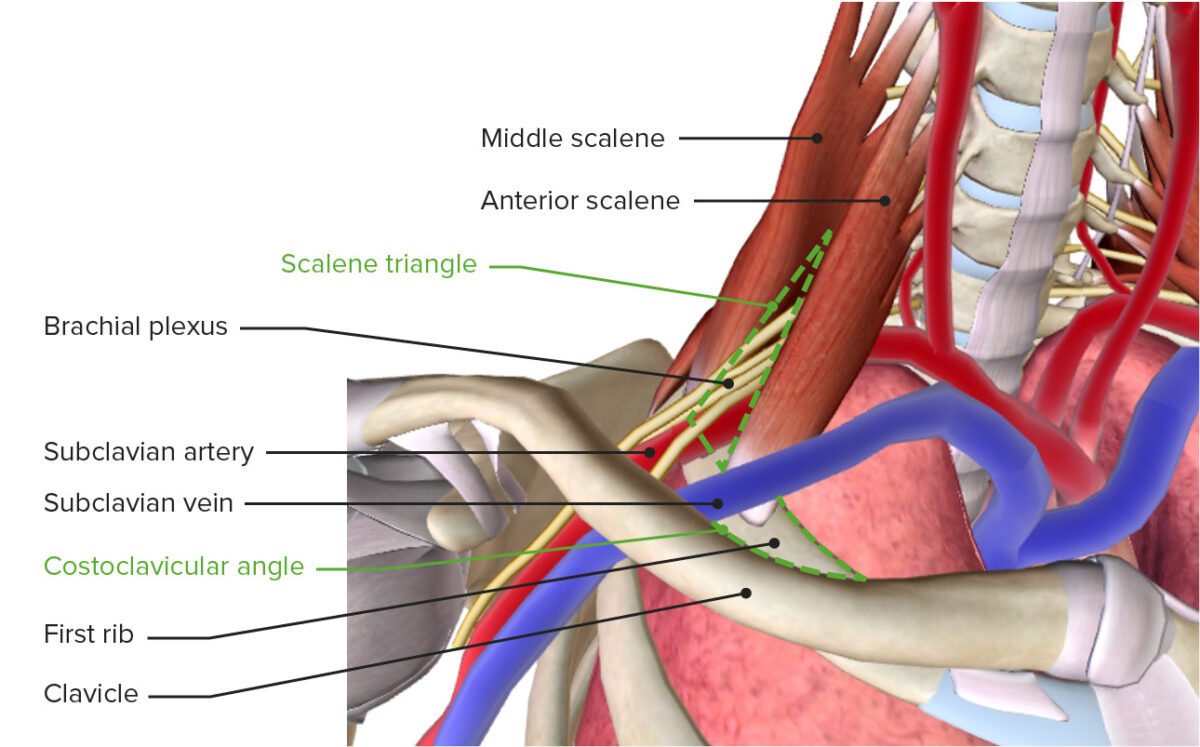
A saída torácica com o plexo braquial, vasos subclávios, triângulo escaleno e ângulo costoclavicular
Imagem por BioDigital, editada por LecturioExistem 3 locais principais onde ocorre a compressão de estruturas na SDT:
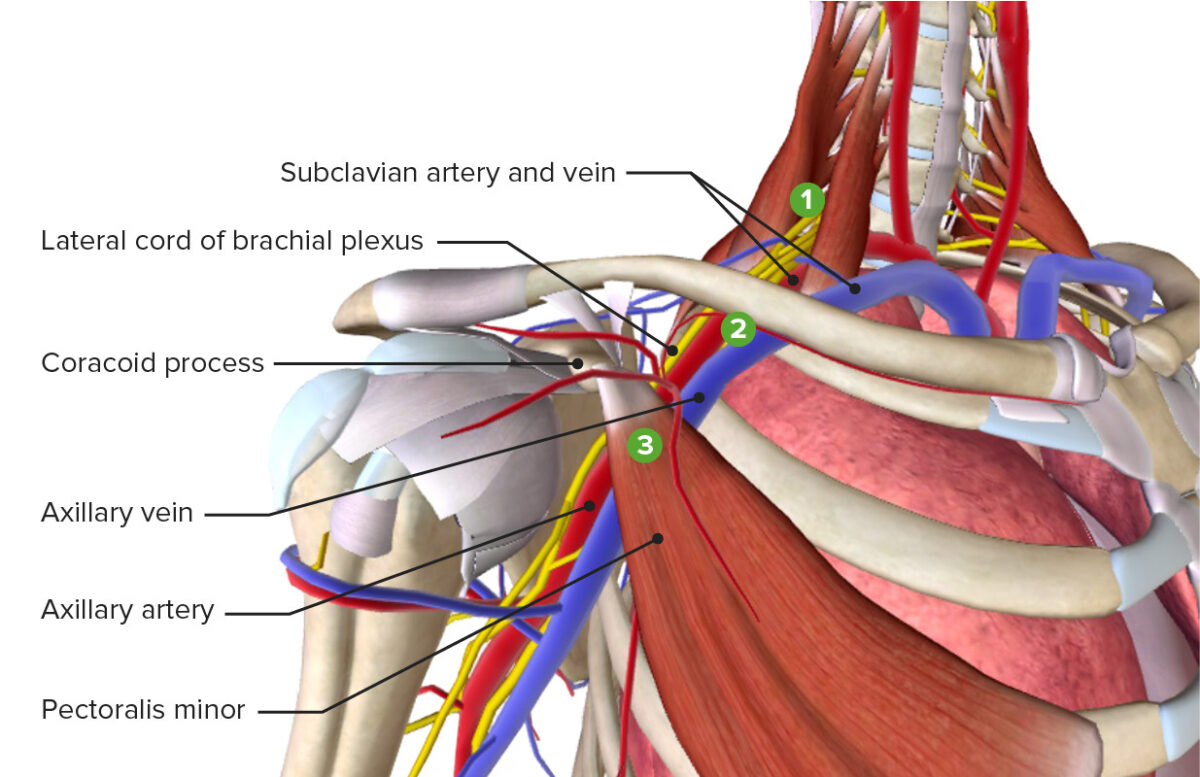
Os 3 locais mais comuns de compressão que levam à síndrome do desfiladeiro torácico: triângulo escaleno, ângulo costoclavicular e espaço subcoracoide
Imagem por BioDigital, editada por LecturioTeste de Adson:
Teste de Roos ou teste da elevação do braço:
Teste de hiperabdução de Wright:
Manobra costoclavicular:
Teste do bloqueio do escaleno com lidocaína:
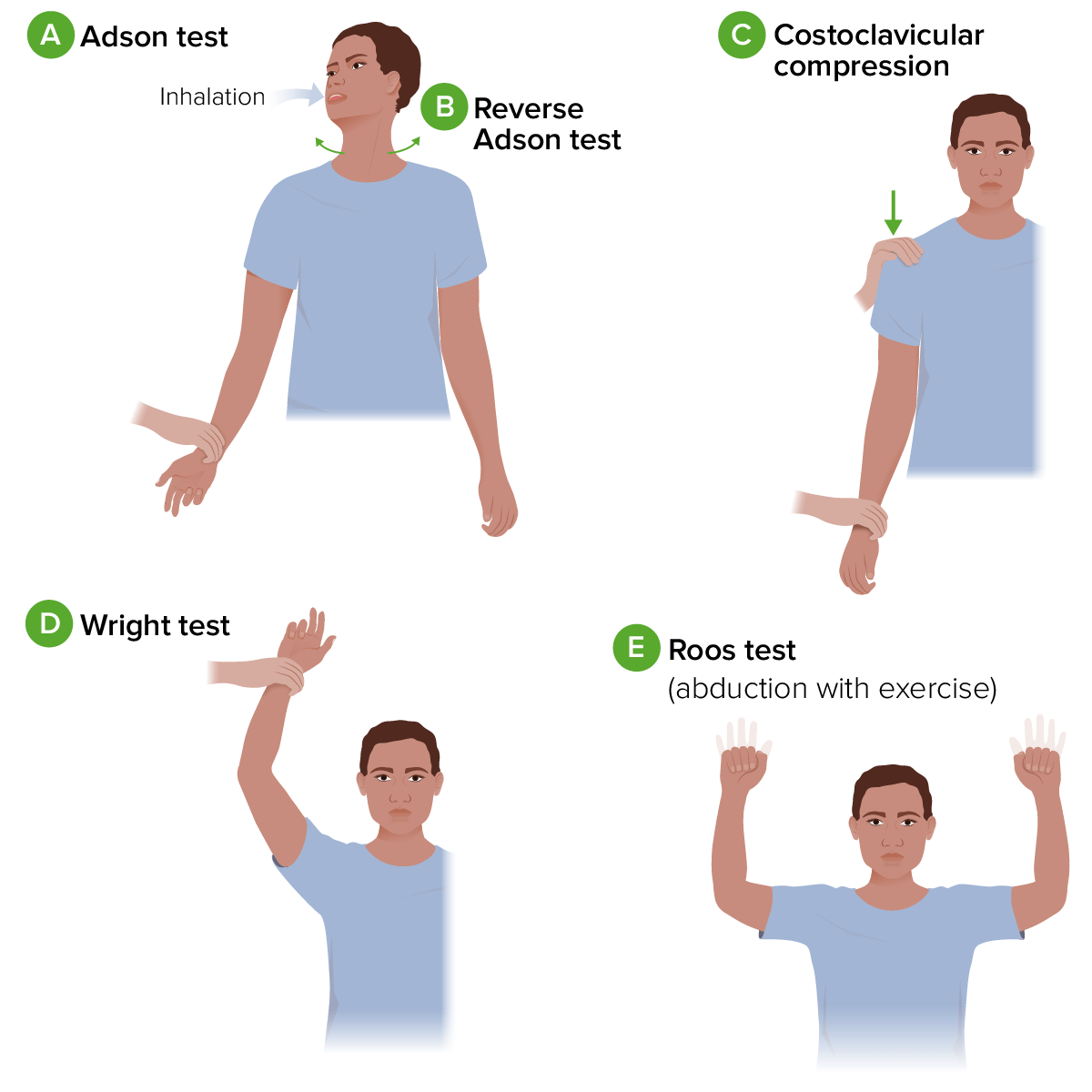
Diagrama de testes provocativos para a síndrome do desfiladeiro torácico
A. Teste de Adson: O braço do indivíduo é completamente estendido e abduzido. Enquanto o observador palpa o pulso radial, é pedido que o indivíduo estenda o pescoço e o rode em direção ao ombro afetado. Depois faz uma inspiração profunda e mantém esta posição.
B. Teste de Adson inverso: Semelhante ao procedimento para o teste de Adson, mas é pedido que o indivíduo rode o pescoço para o lado oposto.
C. Compressão costoclavicular: Enquanto palpa o pulso radial, o examinador move passivamente o ombro do indivíduo para baixo e para trás enquanto este eleva o peito.
D. Teste de Wright: O braço do indivíduo é passivamente abduzido e rodado externamente com o cotovelo fletido. A posição é mantida durante 1 minuto enquanto o observador palpa o pulso radial. Então, o teste é repetido com o braço do paciente em hiperabdução.
E. Teste de Roos: O braço do indivíduo é mantido em abdução e rotação externa a 90º, com os cotovelos fletidos no plano frontal. A posição é mantida enquanto o indivíduo abre e fecha os punhos durante uns minutos.
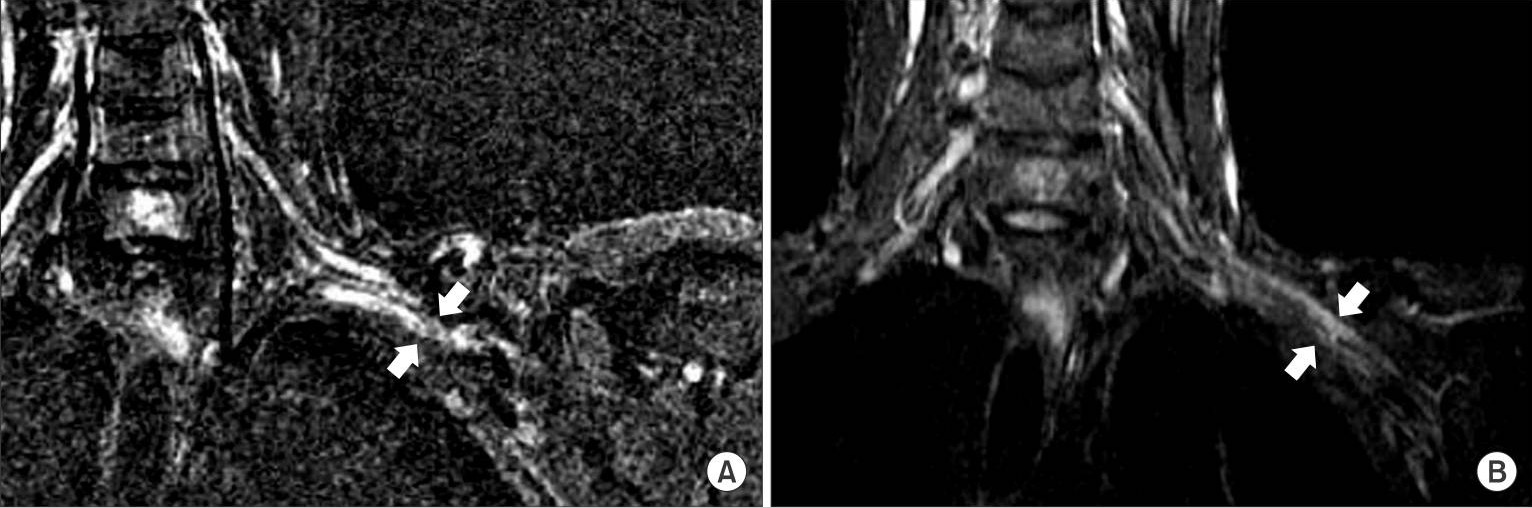
Síndrome do desfiladeiro torácico neurogénico:
A RMN mostra que o plexo braquial esquerdo é comprimido pela clavícula mal-unida no espaço costoclavicular (setas brancas).
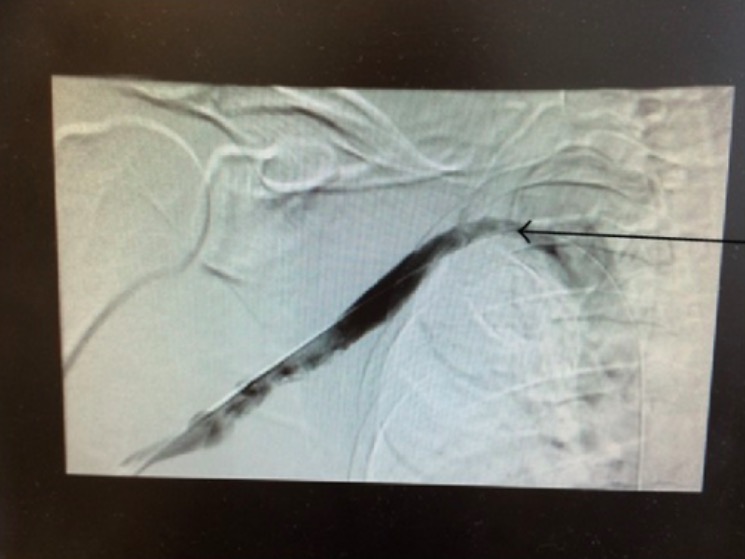
Venograma a demostrar cicatrização crónica da veia subclávia direita associada à síndrome do desfiladeiro torácico
Imagem : “Chronic scarring of the right subclavian vein” por Department of Internal Medicine, Saint Joseph Hospital, Chicago, IL 60657, USA. Licença: CC BY 3.0O tratamento das SDT é abordado através de 2 métodos diferentes: