A disfunção orgânica resultante de uma resposta sistémica desregulada do hospedeiro à infeção separa a sépsis da infeção não complicada. A etiologia é principalmente bacteriana e a pneumonia é a origem conhecida mais comum. Os pacientes comumente se apresentam com febre, taquicardia, taquipneia, hipotensão e/ou alteração do estado mental. O choque séptico é diagnosticado durante o tratamento quando os vasopressores são necessários para controlar a hipotensão. A sépsis e o choque séptico são emergências médicas e os antibióticos são administrados dentro de uma hora após o diagnóstico.
Última atualização: Jul 18, 2022
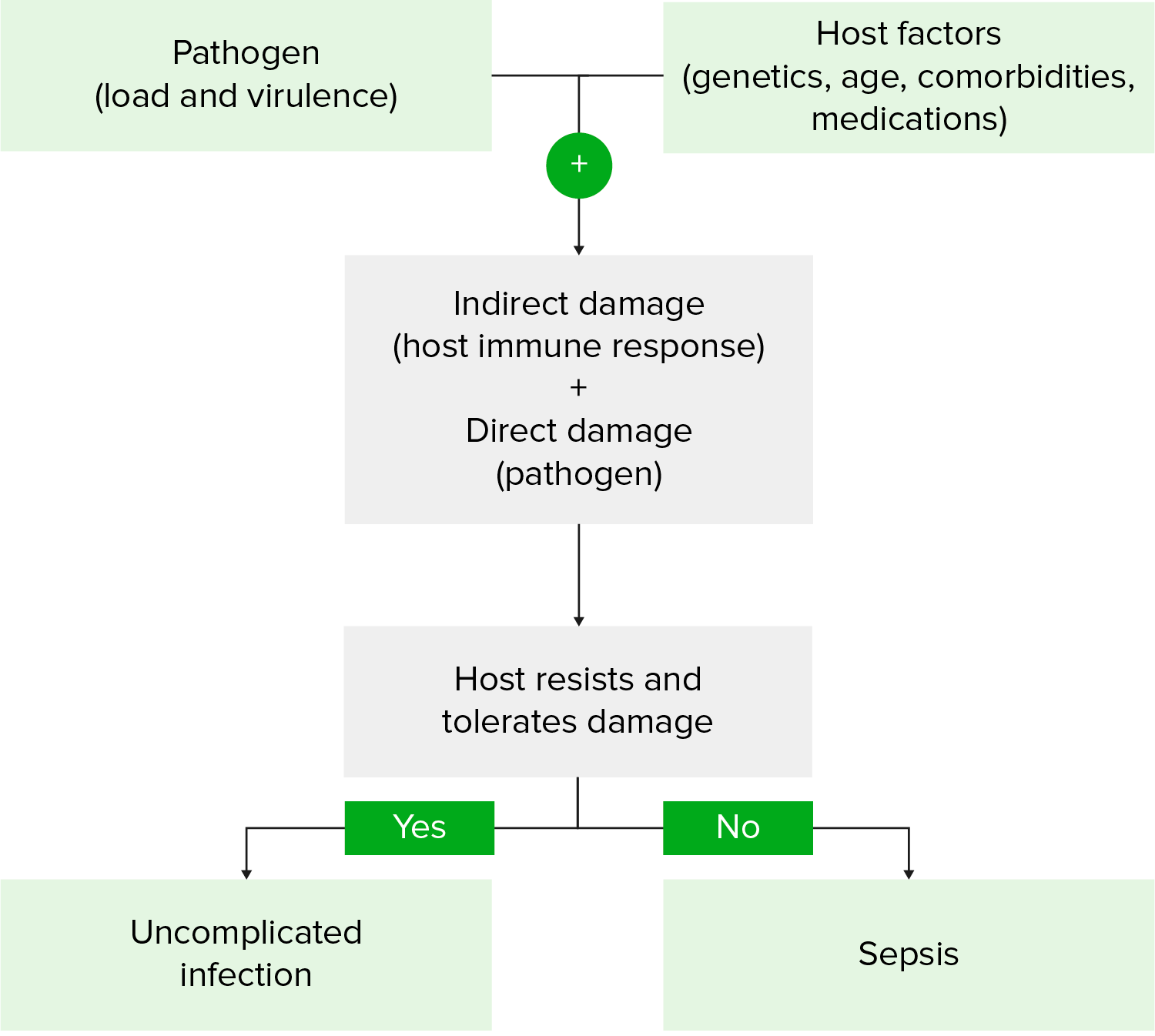
A carga de patogénio e virulência + composição genética do hospedeiro e comorbilidades resultam numa resposta complexa, exagerada e prolongada do hospedeiro à infeção que evolui com o tempo.
Fisiopatologia do choque sético
sTNFR: recetor do fator de necrose tumoral solúvel
LBP: proteína de ligação aos lipopolissacarídeos
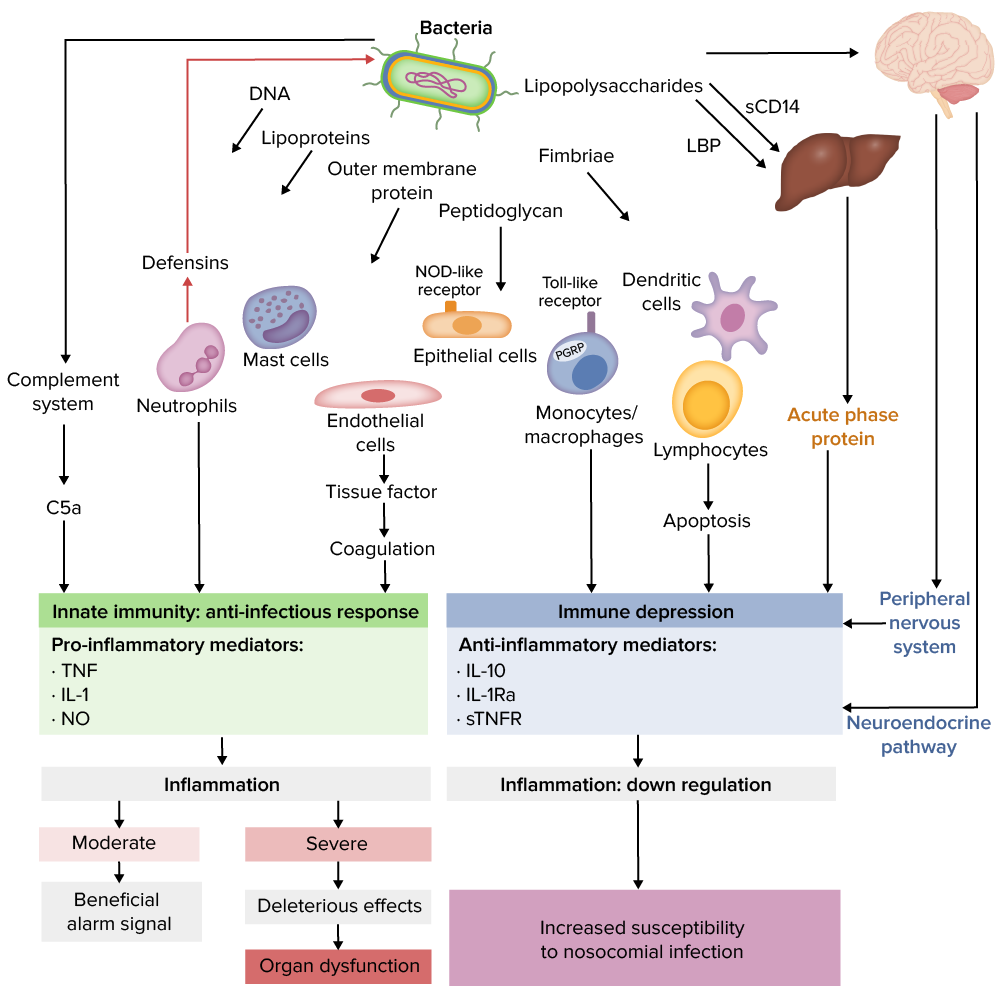
Patogénese da sépsis
Imagem por Lecturio.| Órgão/sistema | Score SOFA | Indicação |
|---|---|---|
| Sistema respiratório: PaO2/FiO2 (mm Hg) | 0 | ≥ 400 |
| + 1 | 300–399 | |
| + 2 | 200–299 | |
| + 3 | 100–199 + ventilado mecanicamente | |
| + 4 | < 100 + ventilado mecanicamente | |
| Sistema nervoso: escala de coma de Glasgow | 0 | 15 |
| + 1 | 13–14 | |
| + 2 | 10–12 | |
| +3 | 6–9 | |
| + 4 | < 6 | |
| Sistema cardiovascular: pressão arterial média (PAM) OU necessidade de vasopressores | 0 | PAM ≥ 70 mm Hg |
| + 1 | PAM < 70 mm Hg | |
| + 2 | Dopamina ≤ 5 μg/kg/min ou dobutamina (qualquer dose) | |
| + 3 | Dopamina > 5 μg/kg/min OU epinefrina ≤ 0,1 μg/kg/min OU norepinefrina ≤ 0,1 μg/kg/min | |
| + 4 | Dopamina > 15 μg/kg/min OU epinefrina > 0,1 μg/kg/min OU norepinefrina > 0,1 μg/kg/min | |
| Fígado: bilirrubina (mg/dL) | 0 | < 1,2 |
| + 1 | 1,2–1,9 | |
| + 2 | 2–5,9 | |
| + 3 | 6–11,9 | |
| + 4 | ≥ 12 | |
| Coagulação: plaquetas × 1000/μL | 0 | ≥ 150 |
| + 1 | 100–149 | |
| + 2 | 50–99 | |
| + 3 | 20–49 | |
| + 4 | < 20 | |
| Rins: creatinina (mg/dL) ou débito urinário | 0 | < 1,2 |
| + 1 | 1,2–1,9 | |
| + 2 | 2–3,4 | |
| + 3 | 3,4–4,9 ou < 500 mL/dia | |
| + 4 | > 5,0 ou < 200 mL/dia |
Sépsis e choque séptico são emergências médicas!
O pacote de 1 hora encoraja os médicos a agir o mais rapidamente possível. Idealmente, os seguintes passos devem começar na 1.ª hora após o diagnóstico de sépsis
| Estado imunológico do paciente | Escolha do antibiótico |
|---|---|
| Imunocompetente | Qualquer uma das seguintes:
Vancomicina (ou linezolida) se o risco de MRSA for alto ou se estiver em choque séptico |
| Neutropénico (<500 neutrófilos/μL) | Qualquer uma das seguintes:
Vancomicina (ou linezolida), tobramicina, e caspofungina |
| Esplenectomia | Qualquer uma das seguintes:
Vancomicina (ou linezolida) |
| Associado à pneumonia | Consulte o tratamento da pneumonia adquirida na comunidade e associada ao ventilador. |
| Associado a infecções intra-abdominais graves | Qualquer uma das seguintes:
Metronidazol |