A restrição do crescimento fetal (RCF), também conhecida como restrição de crescimento fetal intrauterino (RCIU), diz respeito a um peso fetal estimado (PFE) ou circunferência abdominal < percentil 10 para a idade gestacional. O termo pequeno para a idade gestacional (PIG) é às vezes erradamente usado de forma intercambiável com o termo RGF. No entanto, PIG refere-se a bebés nascidos com peso ao nascimento < percentil 10 para a idade gestacional. Definir a RCF é um desafio porque cada feto tem um potencial de crescimento diferente que pode não ser contabilizado. As classificações mais MAIS Androgen Insensitivity Syndrome frequentemente reconhecidas para RCF são simétricas ou assimétricas. A RCF simétrica ocorre quando todas as partes do feto são igualmente pequenas e normalmente é o resultado de uma complicação no início da gravidez. A RCF assimétrica ocorre quando há um atraso desproporcional no crescimento em diferentes partes do corpo; tipicamente, o feto terá uma cabeça de tamanho normal e um corpo pequeno. As causas da RCF podem ser maioritariamente agrupadas em maternas, fetais e placentárias. A restrição de crescimento fetal é diagnosticada por ecografia e confirmada pelo peso ao nascimento. O tratamento é frequentemente direcionado à etiologia subjacente, se conhecida. Dependendo da etiologia, estes fetos podem apresentar risco aumentado para complicações como parto pré-termo, morte fetal intrauterina e sequelas neurológicas. É crucial uma vigilância apertada e agendamento do parto por um profissional experiente.
Last updated: Dec 15, 2025
A restrição de crescimento fetal (RCF) é o termo usado para descrever fetos com peso fetal estimado (PFE) ou circunferência abdominal < percentil 10 para a idade gestacional.
As classificações mais MAIS Androgen Insensitivity Syndrome frequentemente reconhecidas de RCF são as seguintes:
RCF simétrica:
RCF assimétrica:
Outras classificações menos usadas incluem:
Muitas potenciais causas e fatores de risco contribuem para a RCF.
Datação:
História e exame objetivo:
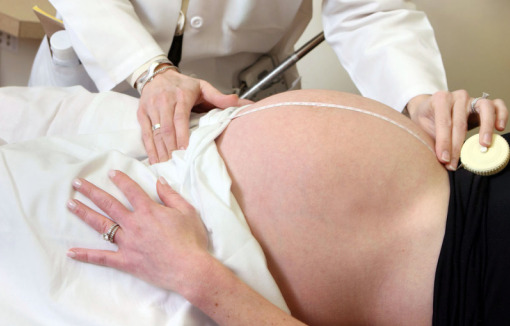
Medição da altura uterina:
Como mostra a imagem, a fita métrica é colocada entre a sínfise púbica e a parte superior do fundo uterino. A altura é obtida em centímetros e deve corresponder à idade gestacional (em semanas) +/- 3 cm.
Ecografia:
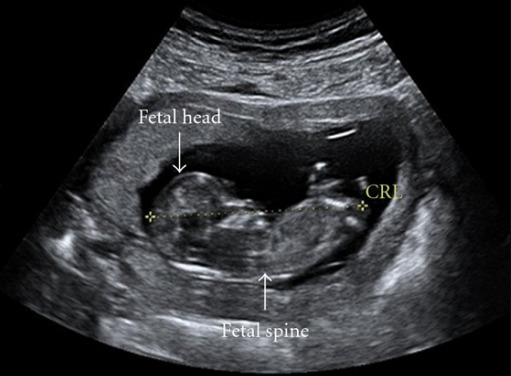
A ecografia mostra uma medição do comprimento crânio-caudal (CCC), a maneira mais precisa de datar uma gravidez.
Imagem: “Ultrasound image of a 12-week fetus.” por hild Health, Royal Aberdeen Children’s Hospital, University of Aberdeen, Foresterhill, Aberdeen. Licença: CC BY 3.0A abordagem começa com o tratamento adequado da causa subjacente, se identificada, como:
A restrição do crescimento fetal está associada a várias complicações. Estas complicações podem ser observadas antes ou imediatamente após o parto, mas também podem ser observadas meses a anos depois.