A pressão arterial média (PAM) é a pressão sistémica média nas artérias. A PAM é rigidamente regulada para ajudar a manter a perfusão adequada e é determinada principalmente pelo débito cardíaco (DC) e pela resistência vascular sistémica (RVS). O débito cardíaco é determinado pela FC Fc Crystallizable fragments composed of the carboxy-terminal halves of both immunoglobulin heavy chains linked to each other by disulfide bonds. Fc fragments contain the carboxy-terminal parts of the heavy chain constant regions that are responsible for the effector functions of an immunoglobulin (complement fixation, binding to the cell membrane via fc receptors, and placental transport). This fragment can be obtained by digestion of immunoglobulins with the proteolytic enzyme papain. Immunoglobulins: Types and Functions e pelo volume de ejeção (o volume de sangue ejetado pelo coração a cada batimento). A FC Fc Crystallizable fragments composed of the carboxy-terminal halves of both immunoglobulin heavy chains linked to each other by disulfide bonds. Fc fragments contain the carboxy-terminal parts of the heavy chain constant regions that are responsible for the effector functions of an immunoglobulin (complement fixation, binding to the cell membrane via fc receptors, and placental transport). This fragment can be obtained by digestion of immunoglobulins with the proteolytic enzyme papain. Immunoglobulins: Types and Functions é regulada principalmente pelos efeitos do SNA no nó sinoauricular do coração, enquanto o volume de ejeção é determinado pela pré-carga, pós-carga e inotropia (ou força contrátil) de cada batimento cardíaco. A RVS é regulada por vários fatores, incluindo o SNA, o barorreflexo arterial, as catecolaminas circulantes, o SRAA e várias outras hormonas.
Last updated: Dec 15, 2025
A pressão arterial média é a pressão arterial sistémica média.
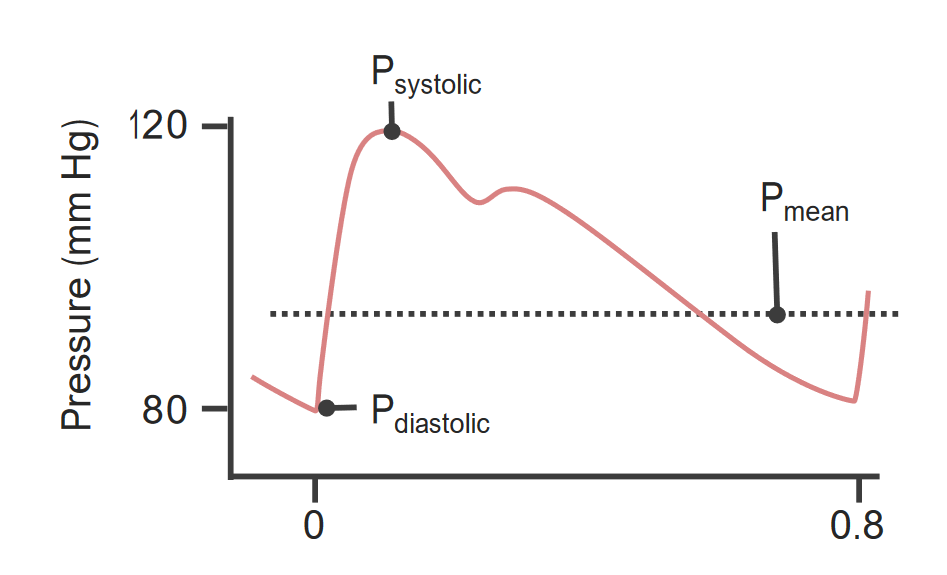
Pressão arterial média intravascular ao longo do ciclo cardíaco
P: pressão
A pressão arterial média é afetada principalmente pelo DC e RVS:
DC = FC Fc Crystallizable fragments composed of the carboxy-terminal halves of both immunoglobulin heavy chains linked to each other by disulfide bonds. Fc fragments contain the carboxy-terminal parts of the heavy chain constant regions that are responsible for the effector functions of an immunoglobulin (complement fixation, binding to the cell membrane via fc receptors, and placental transport). This fragment can be obtained by digestion of immunoglobulins with the proteolytic enzyme papain. Immunoglobulins: Types and Functions x volume de ejeção:
A resistência vascular sistémica é afetada principalmente por:
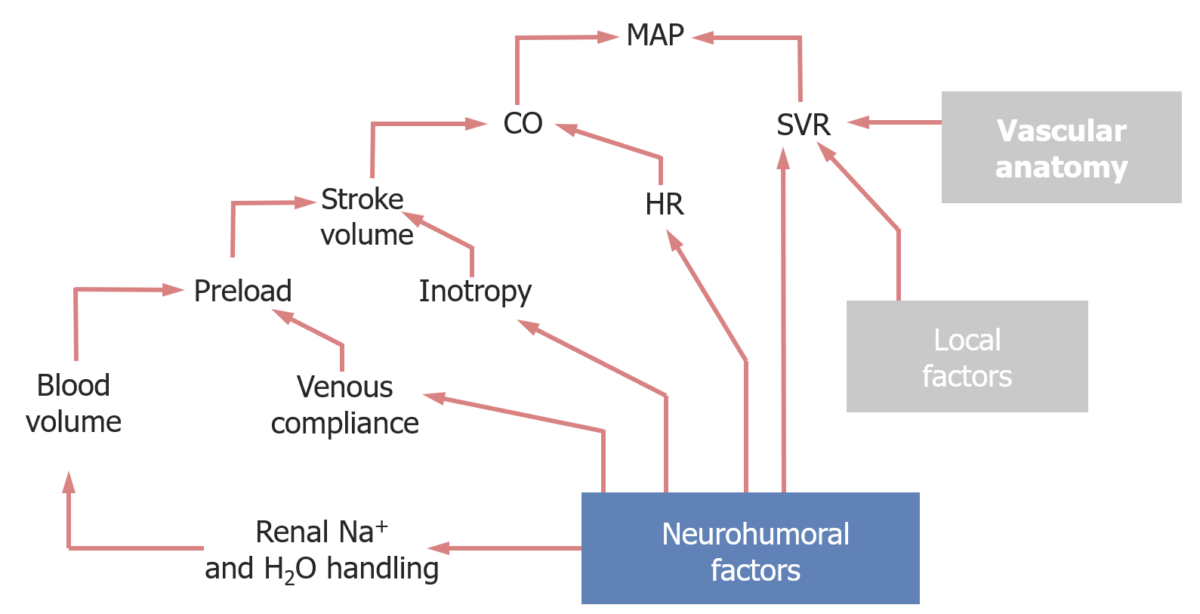
Fatores que afetam a pressão arterial média (PAM).
DC: débito cardíaco
RVS: resistência vascular sistémica
A estimulação simpática aumenta a PAM, o que aumenta tanto a RVS quanto o DC:
A estimulação parassimpática diminui a PAM, diminuindo tanto a RVS quanto o DC:
O reflexo barorrecetor é o mecanismo mais MAIS Androgen Insensitivity Syndrome importante para a regulação aguda da PA.
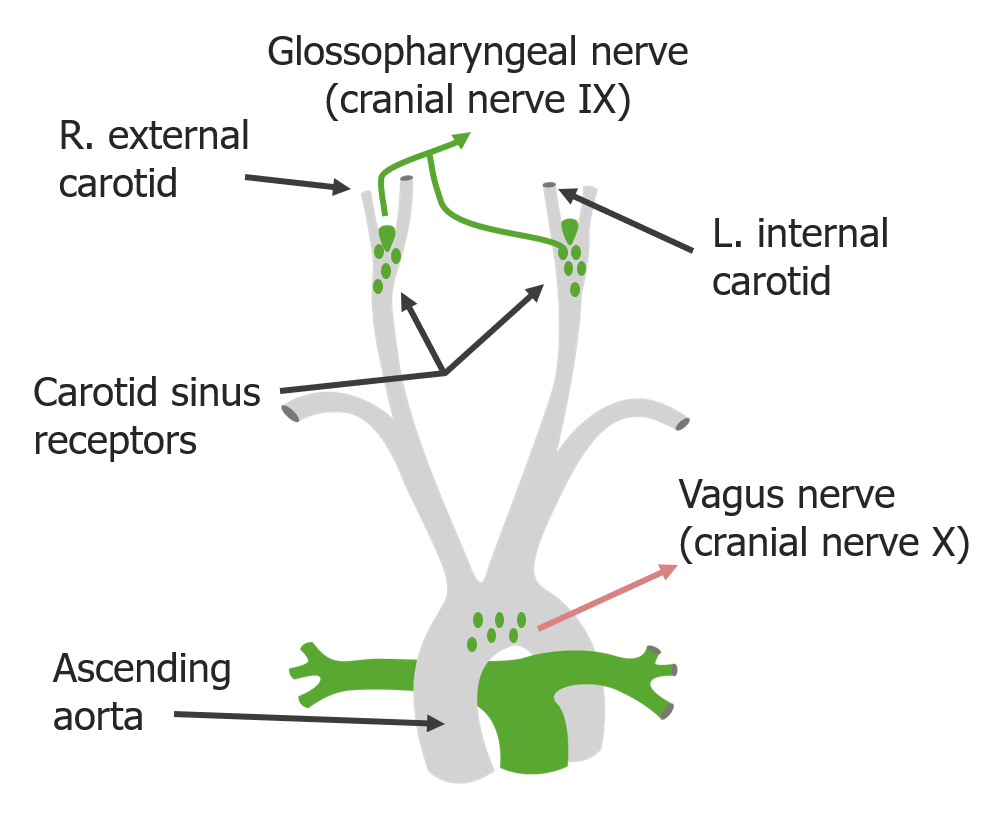
Localizações dos barorrecetores carotídeos e aórticos
Imagem por Lecturio.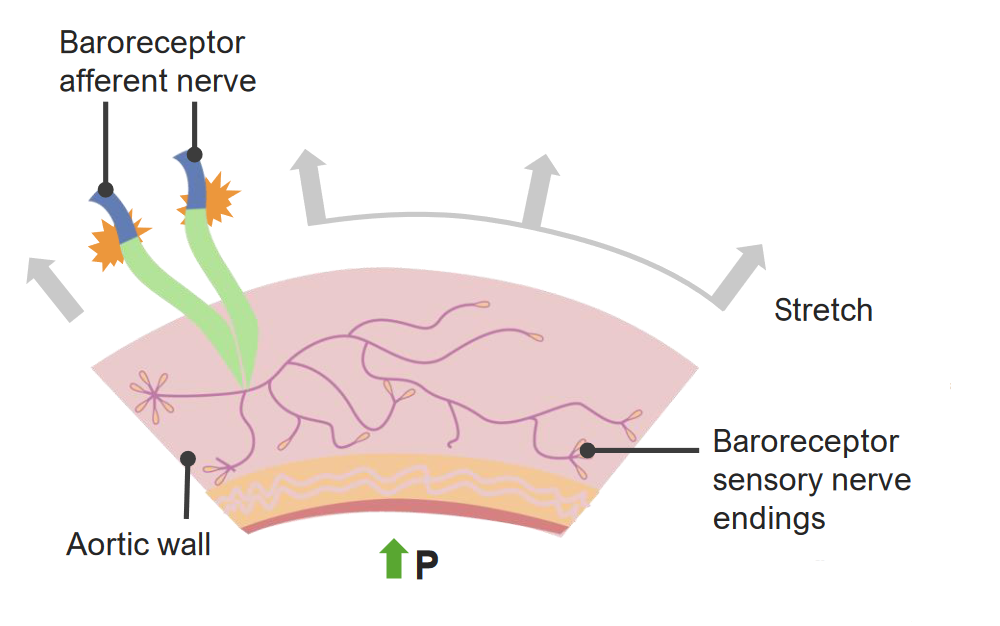
Barorrecetores são neurónios que detetam o estiramento de um vaso sanguíneo.
P: pressão
↑ Pressão sanguínea → ↑ estiramento do vaso → ↑ taxa de disparo do barorrecetor → leva a:
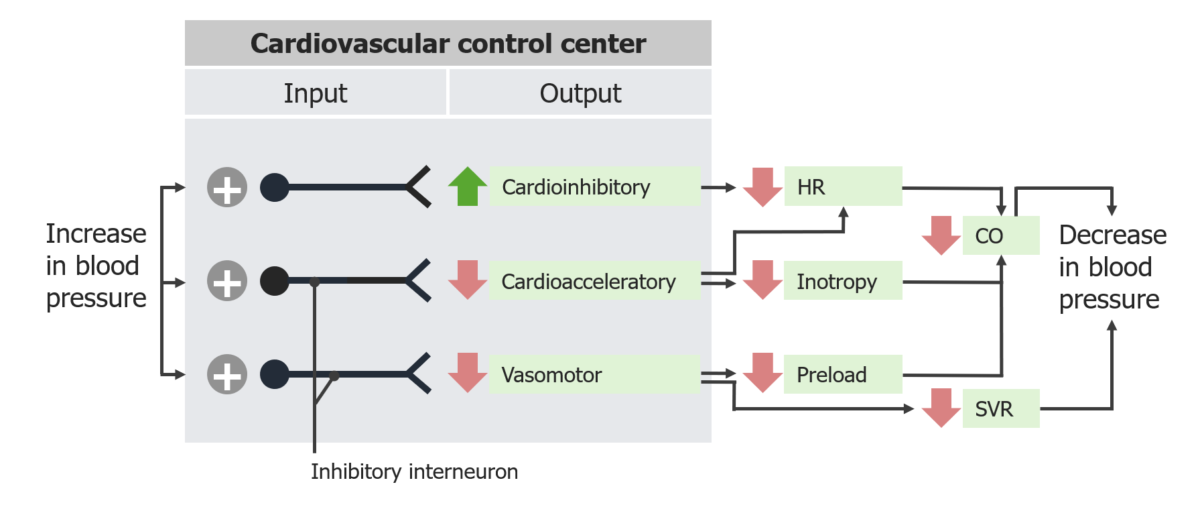
Respostas do reflexo barorrecetor ao aumento da pressão arterial:
FC: frequência cardíaca
DC: débito cardíaco
RVS: resistência vascular sistémica
↓ Pressão arterial → ↓ estiramento → ↓ taxa de disparo do barorreceptor → leva a:
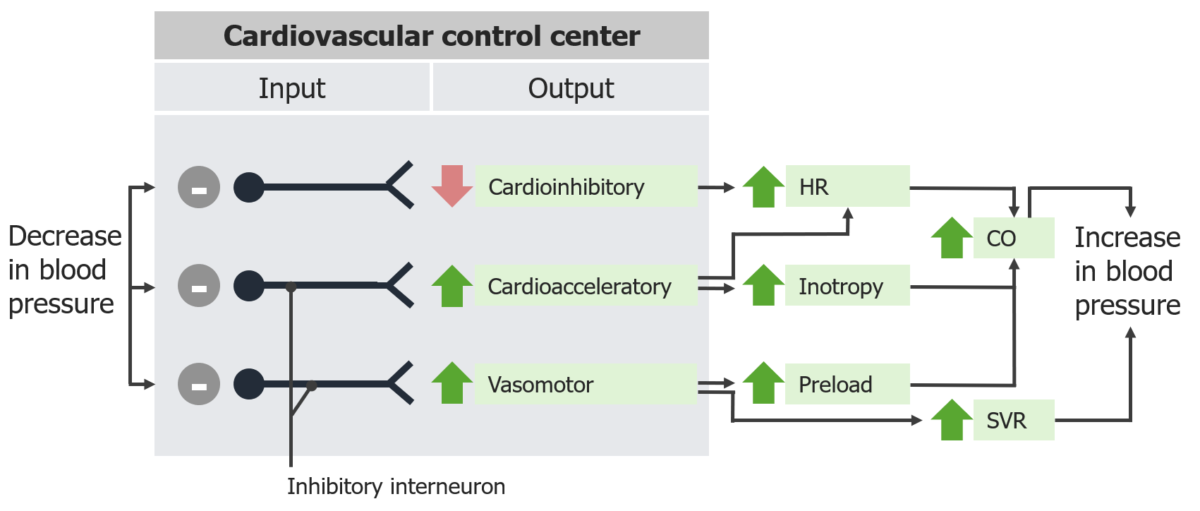
Respostas do reflexo barorrecetor à diminuição da pressão arterial:
FC: frequência cardíaca
DC: débito cardíaco
RVS: resistência vascular sistémica
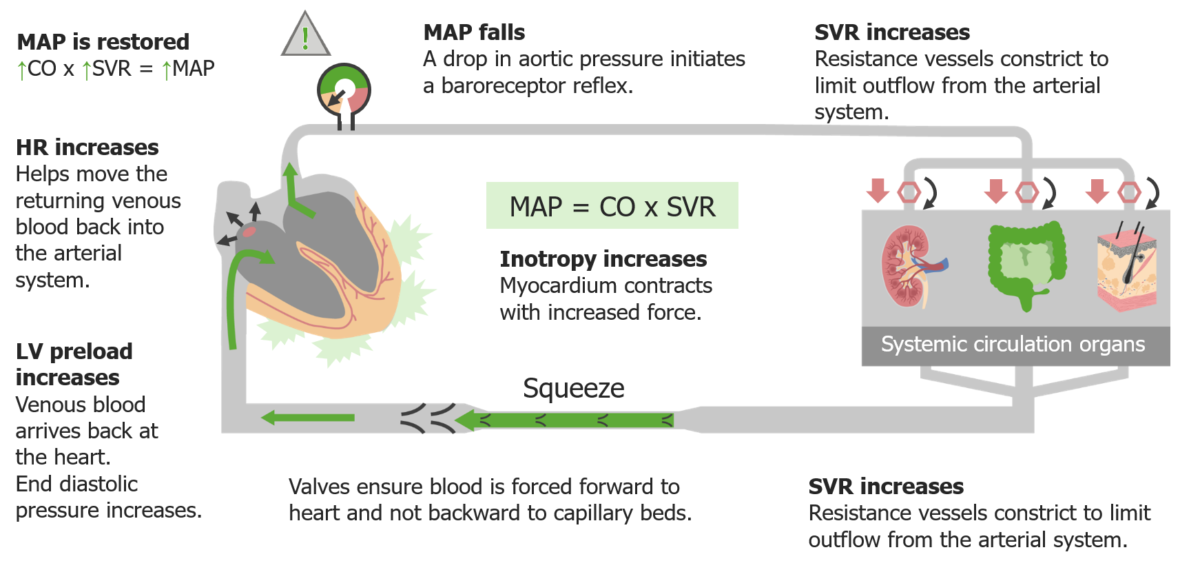
Reflexo barorrecetor em resposta à hipotensão:
A diminuição da pressão arterial é sentida pelos barorrecetores aórticos, que iniciam o reflexo. A resposta simpática induzida causa vasoconstrição arterial periférica, aumentando a resistência vascular sistémica (RVS). A constrição das veias aumenta a pré-carga, o que aumenta o volume de ejeção e, portanto, o débito cardíaco (DC). A resposta simpática também aumenta a FC e a inotropia cardíaca. Tudo isso contribui para a normalização da pressão arterial.
PAM: pressão arterial média
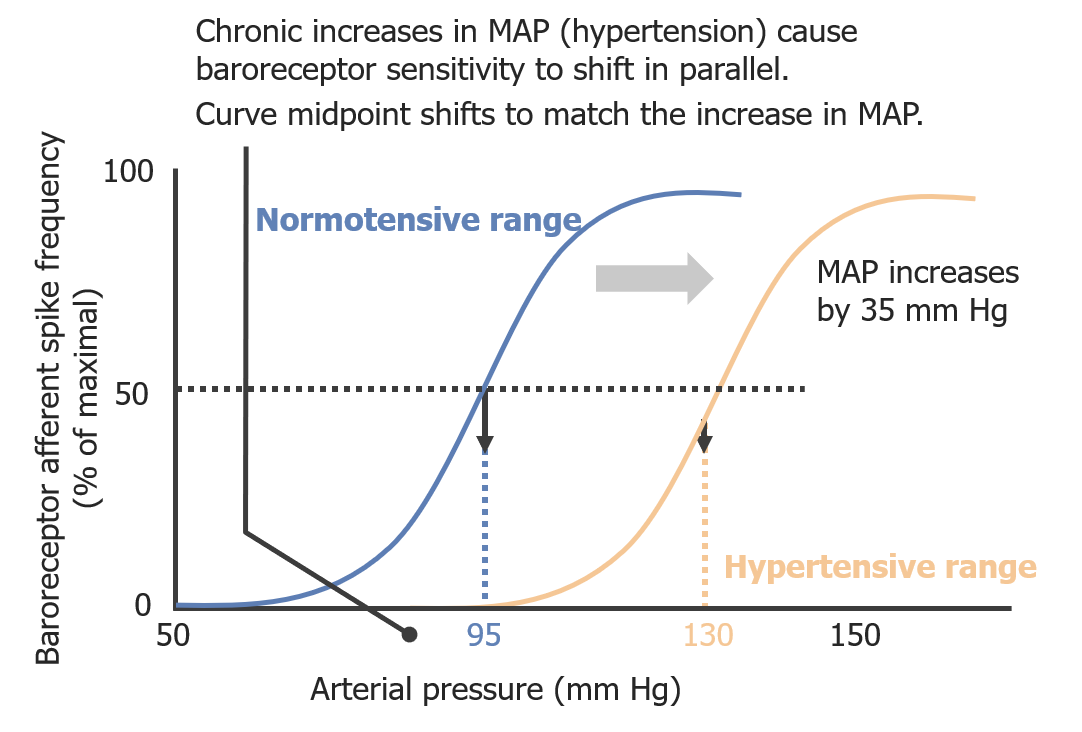
Relação entre a pressão arterial e a frequência de disparo dos barorrecetores em pacientes normotensos e hipertensos:
À medida que a pressão arterial aumenta, os neurónios aferentes dos barorrecetores disparam com mais frequência numa relação sigmoidal. A hipertensão crónica diminui a sensibilidade dos barorrecetores, deslocando a curva para a direita.
PAM: pressão arterial média
O SRAA é o principal regulador a longo prazo da pressão arterial.
Fatores que estimulam o SRAA (ou seja, a secreção de renina) incluem:
Renina → angiotensina I → angiotensina II → aldosterona:
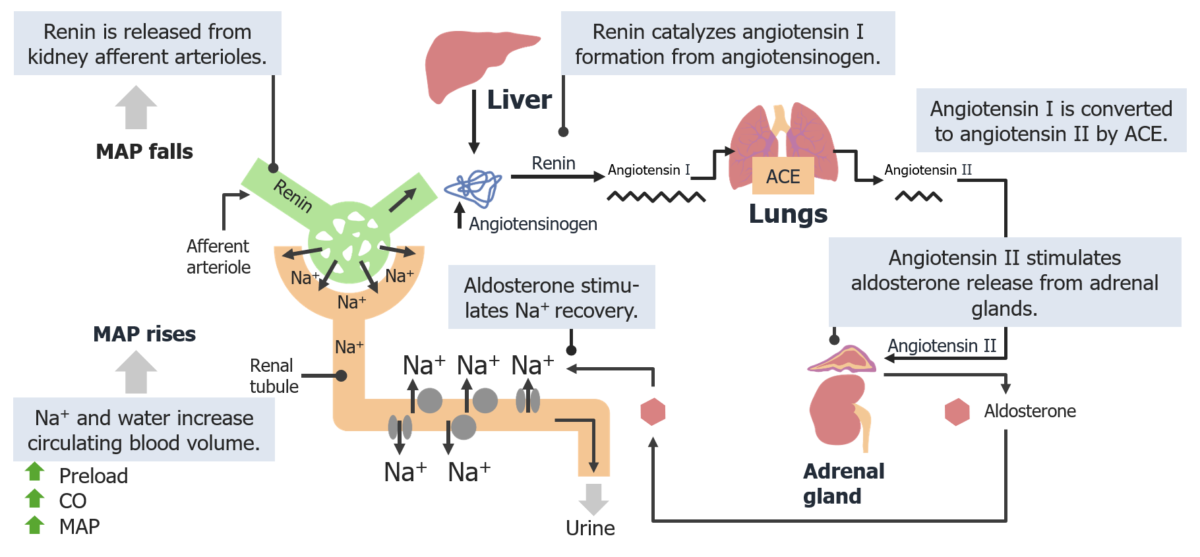
Sistema renina-angiotensina-aldosterona:
Uma diminuição na pressão arterial média (PAM) é detetada pelo aparelho justaglomerular, que secreta renina. A renina catalisa a síntese da angiotensina I, que é convertida em angiotensina II pela ECA. A angiotensina II induz a libertação de aldosterona do córtex adrenal, que viaja para o túbulo contornado distal, onde causa a reabsorção de Na+ e água.
DC: débito cardíaco
Essas hormonas atuam em oposição ao SRAA.
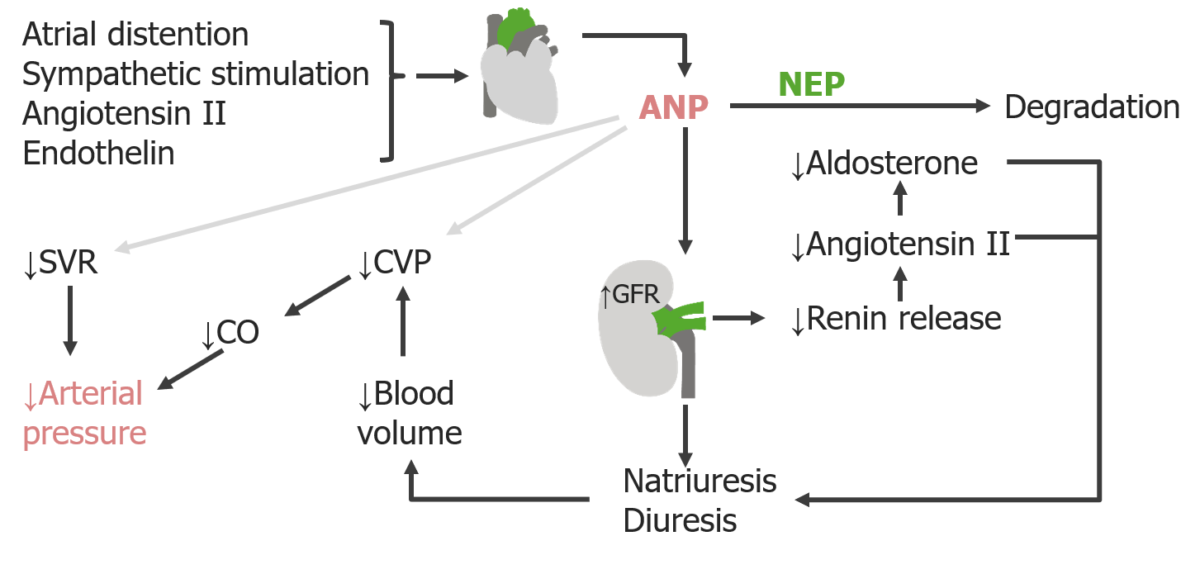
Efeitos do peptídeo natriurético auricular (ANP) no volume sanguíneo:
O peptídeo natriurético auricular é libertado pelos miócitos auriculares em resposta à distensão e diminui a libertação de renina, o que resulta em perda de sódio (natriurese) e perda de água (diurese) na urina. A perda de volume pela urina diminui a pressão venosa central (PVC), a pré-carga e a resistência vascular sistêmica (RVS), diminuindo a pressão arterial.
TFG: taxa de filtração glomerular
NEP: endopeptidase neutra