A policitemia vera (PV) é uma neoplasia mieloproliferativa crónica caracterizada pela sobreprodução de hemácias. Além disso, a contagem de leucócitos e plaquetas também estão aumentadas, o que diferencia a PV da eritrocitose observada na hipóxia crónica e noutras patologias crónicas. Presume-se que a policitemia vera tenha uma base genética por mutações no gene Janus cinase-2. A apresentação clínica inclui sintomas relacionados com a doença que podem afetar vários sistemas orgânicos. Às vezes, a doença pode ser um achado incidental durante exames laboratoriais. O diagnóstico é baseado na análise sérica periférica e nos achados da biópsia da medula óssea. O tratamento é com flebotomia ou terapêutica farmacológica. O prognóstico é geralmente bom e espera-se que a sobrevida do doente melhore ainda mais com o uso amplo de novas terapias.
Última atualização: May 2, 2023
A policitemia vera (PV) é uma neoplasia mieloproliferativa crónica caracterizada pela sobreprodução de hemácias (eritrocitose), leucócitos e plaquetas. Esta tríade diferencia a PV da eritrocitose observada na hipóxia crónica e noutras patologias.
A policitemia vera é frequentemente diagnosticada incidentalmente, quando se realiza um hemograma por outros motivos que revela aumento da hemoglobina e do hematócrito. Os doentes também podem surgir com sintomas ou complicações relacionadas com a doença.
Suspeita-se de policitemia vera em doentes com achados físicos característicos e/ou níveis elevados de hemoglobina e hematócrito no hemograma.
Descartar causas secundárias de policitemia (níveis elevados de EPO):
Outros achados laboratoriais de PV primária:
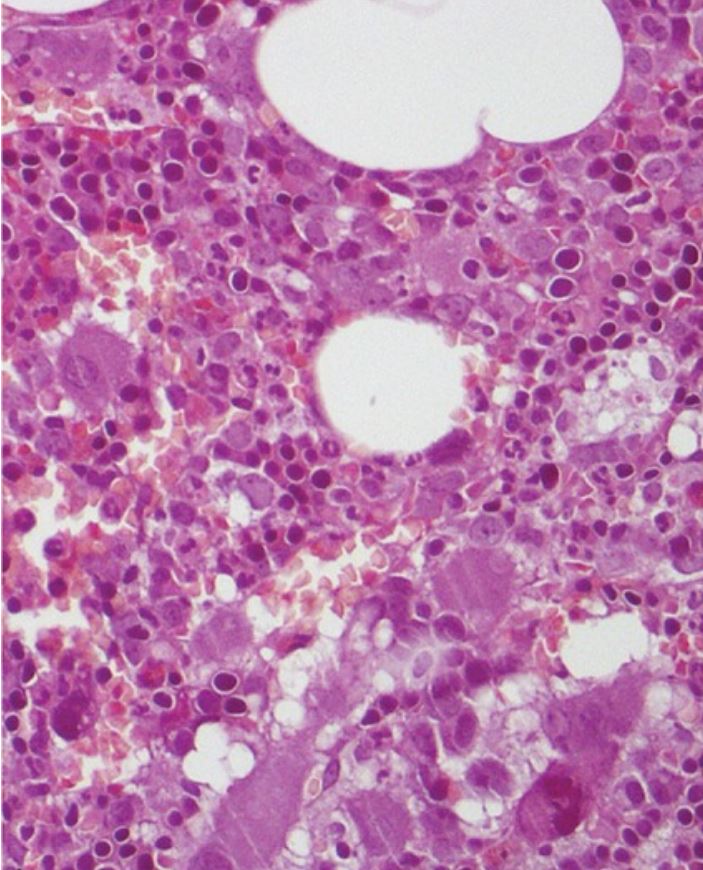
A análise morfológica da medula óssea não mostra alteração evidente na fibrose da medula óssea ou percentagem de blastos, nem infiltrado linfoide significativo.
Imagem: “Erdheim-Chester Disease With Multiorgan Involvement, Following Polycythemia Vera: A Case Report” por Iurlo, A., et al. Licença: CC BY 4.0, recortado por Lecturio.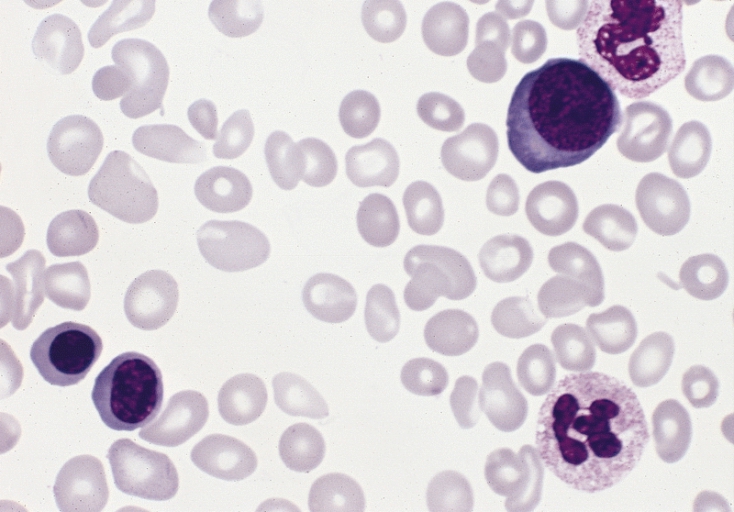
Esfregaço sanguíneo de diferentes morfologias de eritrócitos num indivíduo com policitemia vera: estão presentes 3 precursores de glóbulos vermelhos e existe uma anisopoiquilocitose ligeira a moderada (coloração de Wright-Giemsa).
Imagem: “Polycythemia vera, blood smear” por The Armed Forces Institute of Pathology (AFIP). Licença: Public Domain