A pancreatite aguda é uma doença inflamatória do pâncreas causada pela autodigestão. As etiologias mais comuns são: cálculos biliares e uso excessivo de álcool. Os pacientes geralmente apresentam dor epigástrica com irradiação dorsal. O diagnóstico requer 2 de 3 critérios, incluindo: dor abdominal típica, amilase sérica e lipase 3 vezes o limite superior do normal ou achados radiológicos característicos. Os critérios de Ranson são comumente usados para avaliar a gravidade da apresentação. O tratamento inclui fluidoterapia intravenosa (IV) agressiva, analgesia, suporte nutricional e tratamento da causa subjacente.
Última atualização: Jan 15, 2024
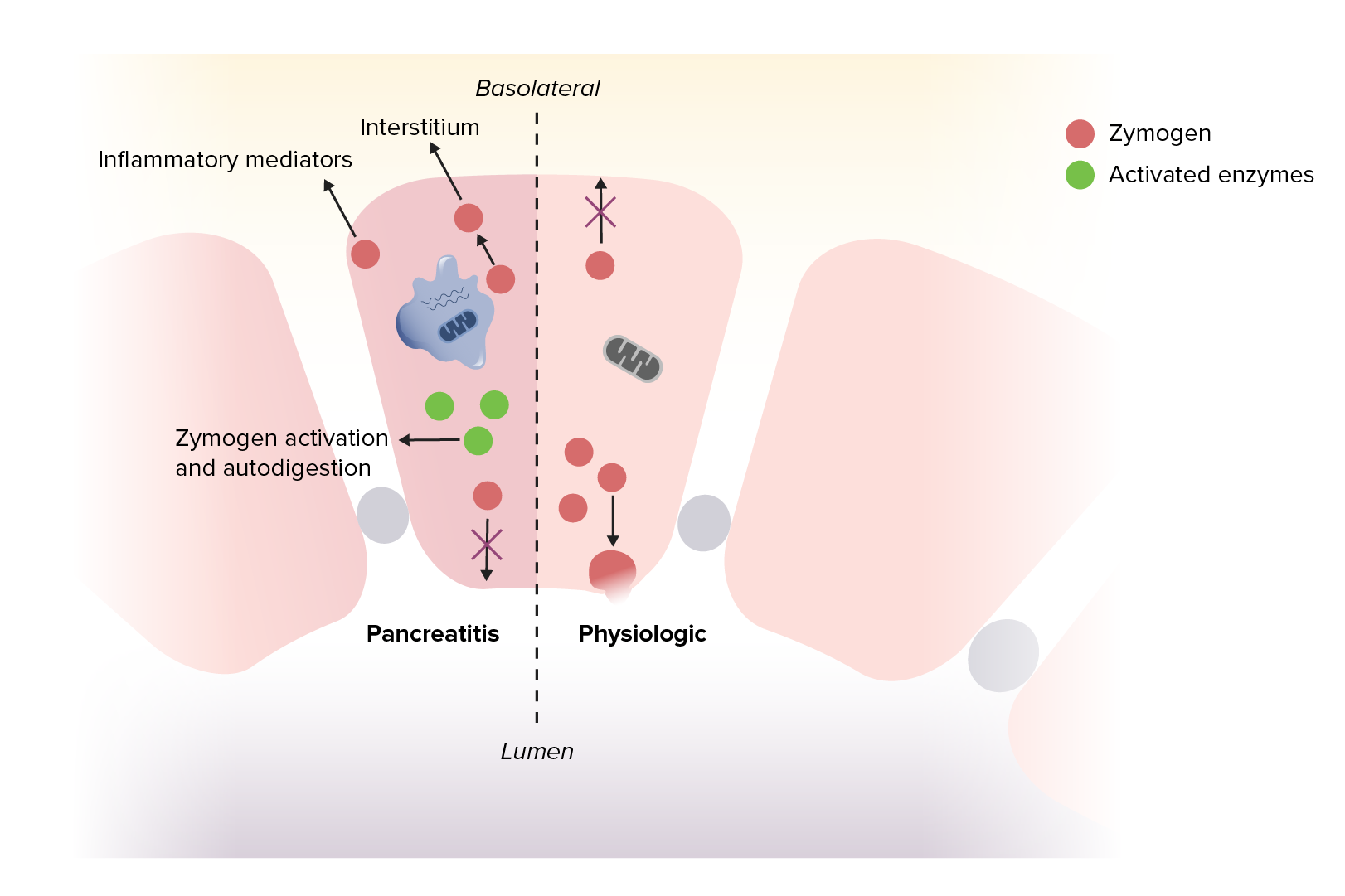
Pancreatite aguda
Imagem por Lecturio.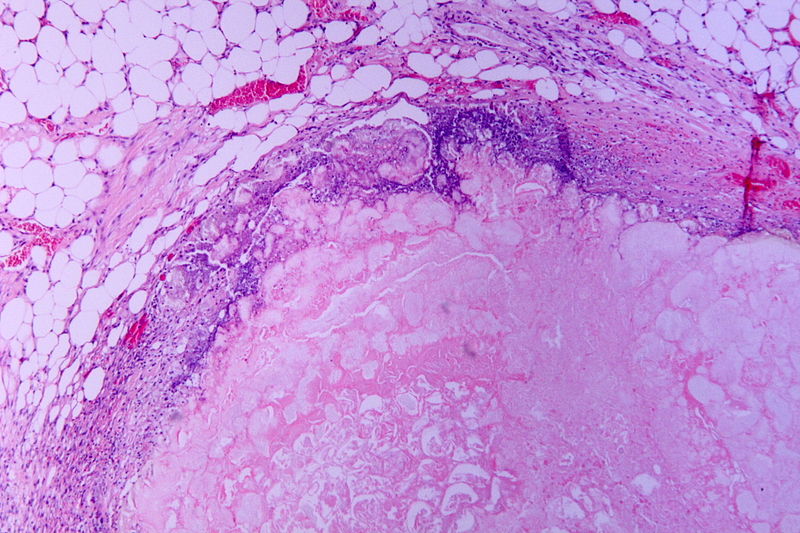
Coloração de hematoxilina e eosina (H&E) de uma pancreatite necrótica (área eosinofílica sem arquitetura: necrose), circundada por células inflamatórias basofílicas e células de gordura normais
Imagem : “Tryptic fat tissue necrosis in severe pancreatitis” por Patho. Licença: CC BY-SA 3.0.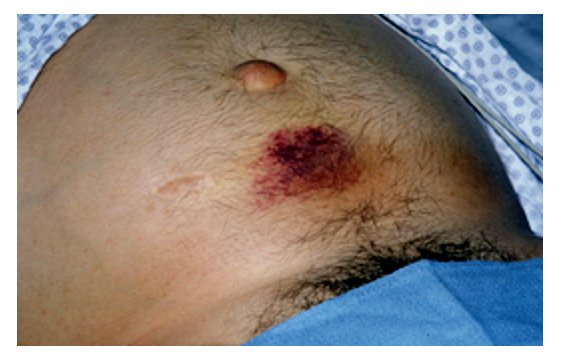
Sinal de Cullen, sinalizando hemorragia peritoneal
Imagem : “Cullen’s sign” por Herbert L. Fred, MD. Licença: CC BY 2.0.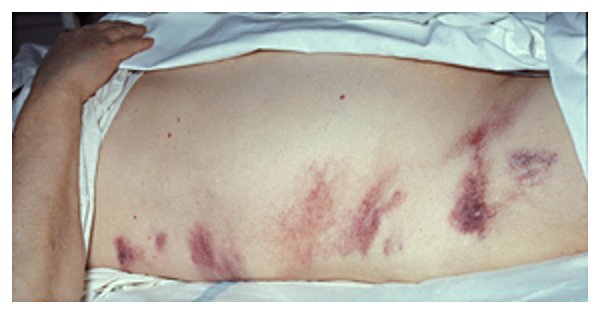
Sinal de Grey-Turner por pancreatite hemorrágica
Imagem : por Herbert L. Fred, MD e Hendrik A. van Dijk. Licença: CC BY 2.0.O diagnóstico de pancreatite aguda requer pelo menos 2 dos seguintes:
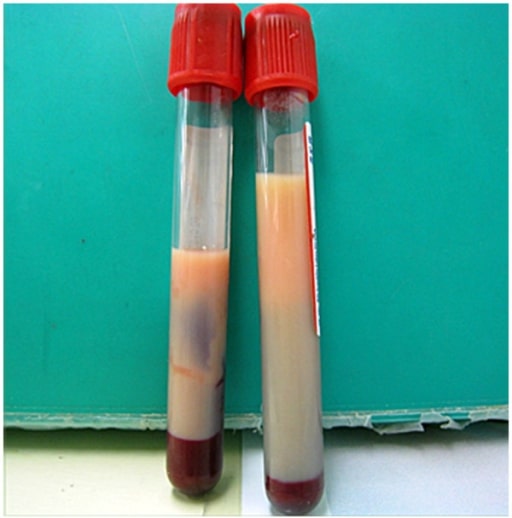
Plasma leitoso observado num paciente com hipertrigliceridemia: Se observado, o plasma leitoso deve ser considerado como a potencial causa de pancreatite aguda.
Imagem : “Milky plasma” pelo Department of Emergency and Critical Care Medicine, Ohta Nishinouchi Hospital, 2-5-20 Nishinouchi, Koriyama, Fukushima, 963-8558, Japan Licença: CC BY 2.0.A imagem pode não ser necessária se os 1º e 2º critérios diagnósticos forem atendidos, mas pode ser usada para avaliar a causa subjacente e as complicações:
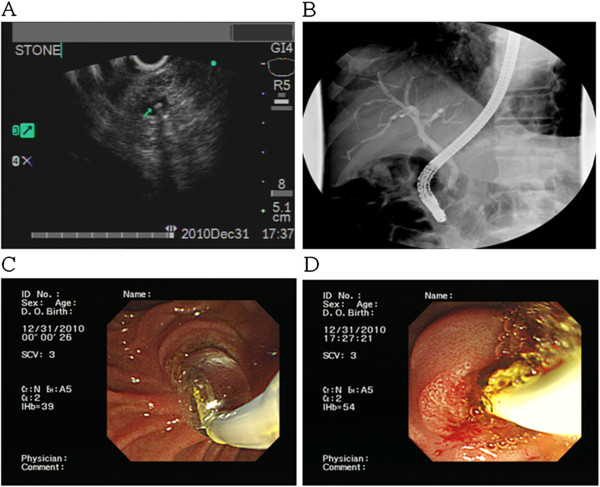
Um cálculo pequeno do ducto biliar comum evidencia-se na ecografia. Estes cálculos devem ser considerados uma etiologia potencial num doente que se apresenta com uma pancreatite aguda.
Imagem: “F2” por Division of Gastroenterology, Department of Internal Medicine, Kaohsiung Veterans General Hospital, 386 Ta-Chung 1st Road, Kaohsiung 81362, Taiwan. Licença: CC BY 2.0, editada por Lecturio.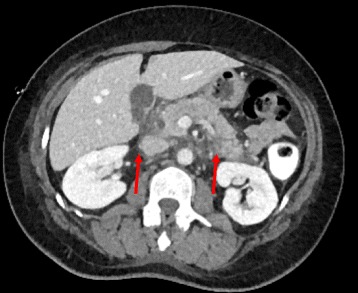
Pancreatite aguda vista em TC, mostrando edema em redor do pâncreas
Imagem: “Arterial phase contrast CT showing an acute pancreatitis” por Benoît Bédat et al. Licença: CC BY 4.0
Pancreatite aguda: Uma TT mostra alterações pancreáticas, que surge aumentado e edemaciado.
Imagem: “A computed tomography scan” por Department of Surgery, Helsingborg Hospital, 25187 Helsingborg, Sweden. Licença: CC BY 3.0Identificar a gravidade da pancreatite aguda é útil para garantir que o paciente seja tratado adequadamente:
| Presente na admissão | 48 horas após a admissão |
|---|---|
| Idade > 55 anos | Diminuição do hematócrito > 10% |
| Leucócitos > 16.000/μL | Aumento do nitrogénio ureico em ≥ 5 mg/dL |
| Glicemia > 200 mg/dL | Ca sérico < 8 mg/dL |
| LDH sérica > 350 UI/L | PaO2 < 60 mmHg |
| Aspartato transaminase (AST) > 250 UI/L | Défice de bases > 4 mEq/L |
| Sequestro de fluido estimado > 6 L |
| Ureia | > 25 mg/dL |
|---|---|
| Alteração do estado de consciência | GCS <15 |
| Síndrome da resposta inflamatória sistémica (SIRS) | Evidência de SIRS |
| Idade | > 60 anos |
| Derrame pleural | Achado no estudo de imagem |
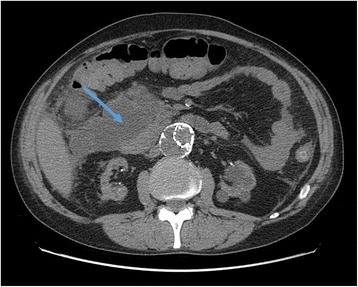
Tomografia computadorizada abdominal mostra a área inicial de necrose irregular em redor da cabeça do pâncreas
Imagem : “Abdominal CT scan” por Francesco Fontana. Licença: CC BY 4.0.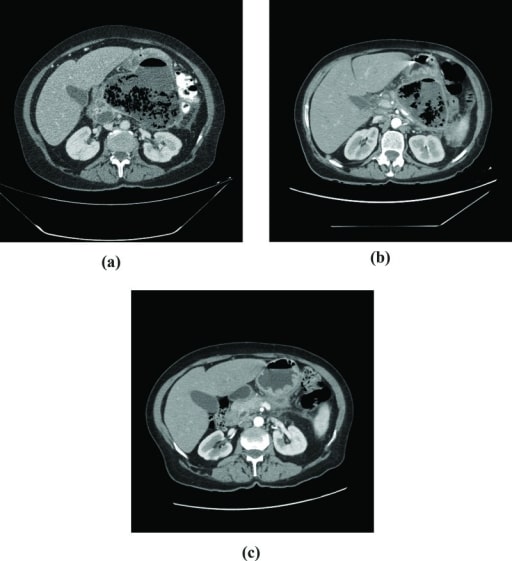
Tomografias computadorizadas num paciente que desenvolveu necrose pancreática infetada.
A: Necrose pancreática extensa com grande quantidade de gás no corpo e cauda do pâncreas.
B: Após 60 dias de seguimento, nota-se pequena diminuição na coleção de gases.
C: Quatro meses após a alta hospitalar: atrofia do parênquima pancreático.
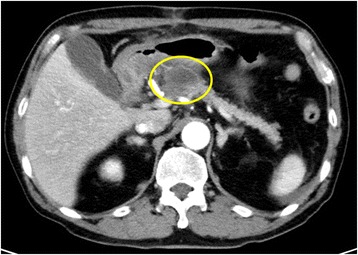
Pancreatite aguda de repetição 1 mês após a 1ª operação. Desenvolveu-se um pseudoquisto pancreático no mesmo local. A TC com realce mostrou um quisto com diâmetro de 29 mm no corpo do pâncreas.
Imagem : “Pancreatic pseudocyst” pelo Department of Gastroenterological Surgery, Kumamoto University Graduate School of Medical Sciences, 1-1-1 Honjo, Kumamoto, 860-8556 Japan. Licença: CC BY 4.0.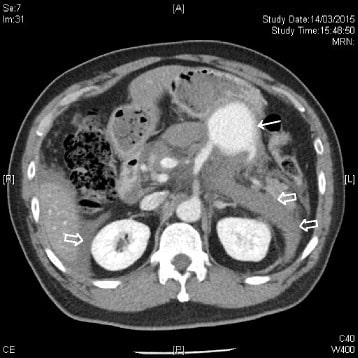
TC do abdómen com contraste intravenoso mostra massa com contraste (seta sólida) na artéria esplénica (ramificação da artéria mesentérica superior) compatível com pseudoaneurisma. Foram visualizados hemoretroperitoneu e hemoperitoneu (setas vazias).
Imagem : “CT scan of the abdomen” pelo Accident and Emergency Department, Ruttonjee Hospital, Wanchai, Hong Kong. Licença: CC BY 4.0.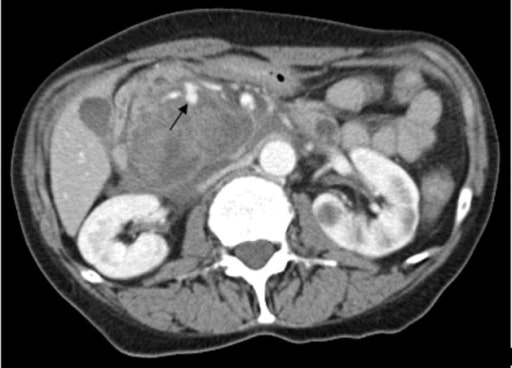
A TC de abdome com contraste revela uma massa quística complexa de 5 × 6 × 7 cm na região do processo uncinado da cabeça pancreática com cápsula de realce e pequena hiperdensidade compatível com pseudoaneurisma de vaso peripancreático com sangramento ativo no pseudoquisto pancreático.
Imagem : “Contrast-enhanced CT scan” por Rohan Mandaliya. Licença: CC BY 2.0.