A osteoartrite ( OA OA Osteoarthritis (OA) is the most common form of arthritis, and is due to cartilage destruction and changes of the subchondral bone. The risk of developing this disorder increases with age, obesity, and repetitive joint use or trauma. Patients develop gradual joint pain, stiffness lasting < 30 minutes, and decreased range of motion. Osteoarthritis) é a forma mais MAIS Androgen Insensitivity Syndrome comum de artrite e ocorre devido à destruição da cartilagem e alterações do osso subcondral. O risco de desenvolver esta doença aumenta com a idade, excesso de peso, uso articular repetitivo ou trauma. Os pacientes desenvolvem dor gradual nas articulações, rigidez durante < 30 minutos e diminuição da amplitude dos movimentos. O exame físico pode revelar crepitação com movimento articular e formação de osteófitos (nódulos de Heberden e Bouchard). O diagnóstico é clínico, com o apoio de achados articulares imagiológicos. A abordagem terapêutica inclui medidas conservadoras, medicamentos analgésicos, injeções intra-articulares de glicocorticóides e cirurgia nos casos de doença avançada.
Last updated: Dec 15, 2025
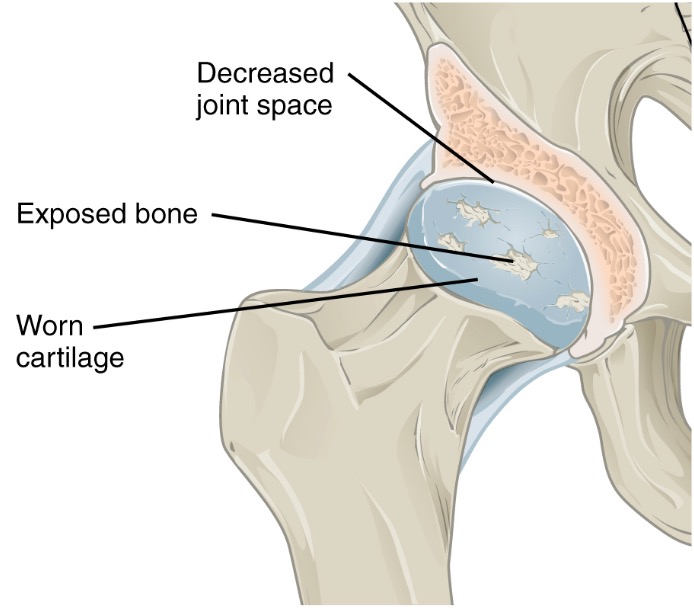
Patologia da osteoartrite
A destruição da cartilagem leva à diminuição do espaço articular. Com a diminuição da articulação, o osso fica exposto a fricção.
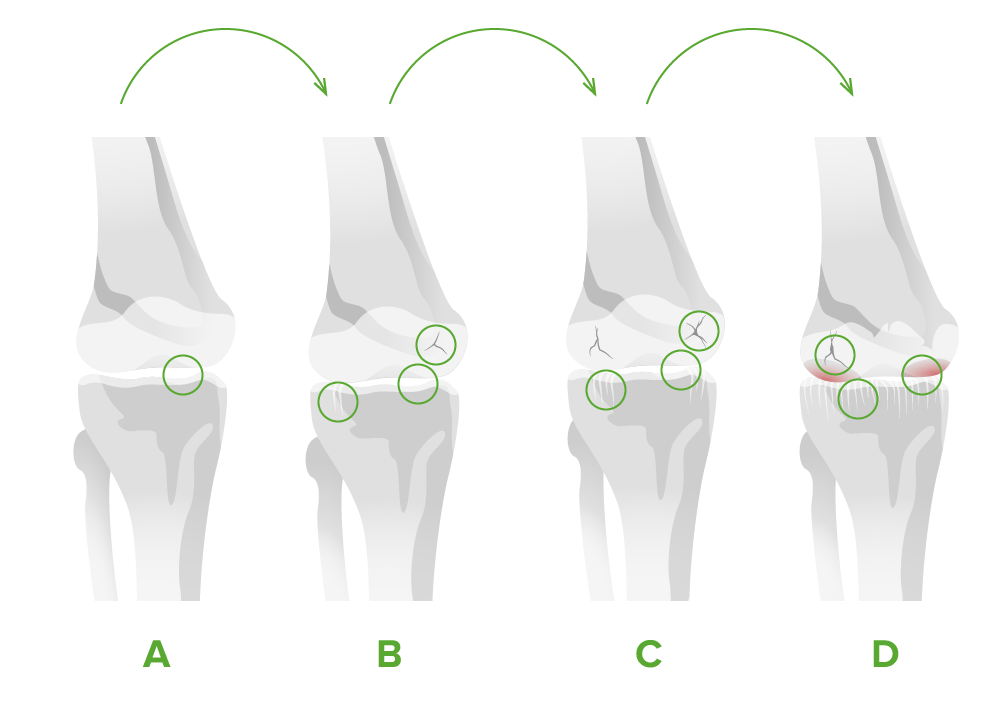
Estádios da osteoatrite na articulação do joelho:
A. Há disrupção mínima a perda de aproximadamente 10% da cartilagem.
B. Vê-se estreitamento do espaço articular, a cartilagem começa a destruir-se e desenvolvem-se osteofitos.
C. Há redução moderada do espaço articular. As lesões na cartilagem podem expandir-se até alcançar o osso.
D. O espaço articula está severamente reduzido e há perda de aproximadamente 60% da cartilagem. São vistos osteófitos grandes.
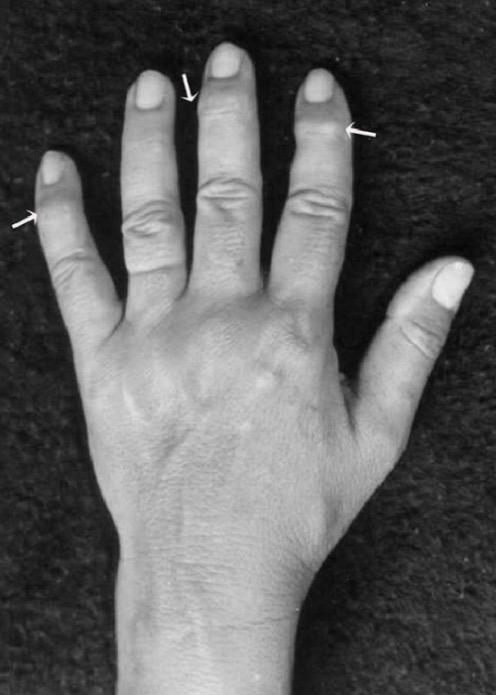
Nódulos de Heberden na osteoartrite: esporões de crescimento ósseo nas AID devido a osteófitos
Imagem: “Surtos de crescimento ósseo” pela School of Dentistry, Franciscan University Center, Andradas Street, 1614, 97010-032 Santa Maria, RS, Brazil. Licença: CC BY 3.0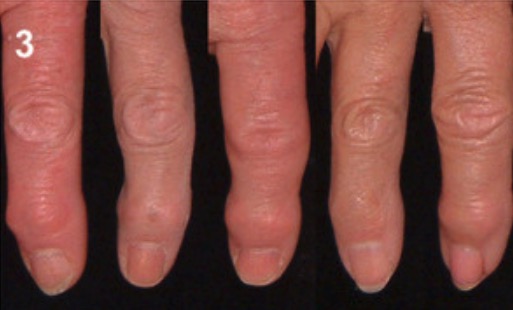
Nódulos de Bouchard na osteoartrite: osteófitos das AIP
Imagem: “Grading of osteoartritis” pelo Landspitalinn University Hospital, University of Iceland, IS-108 Fossvogur, Reykjavik, ICELAND. Licença: CC BY 2.0, editado pela Lecturio.A osteoartrite é um diagnóstico clínico confirmado por exames imagiológicos.
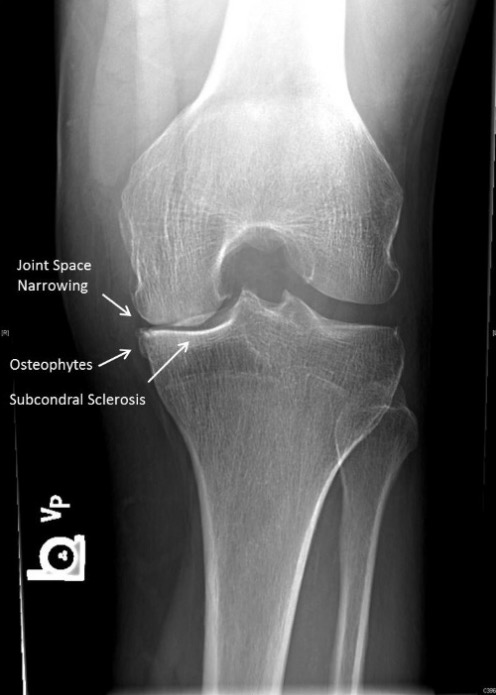
Características radiológicas da osteoartrite: nesta imagem pode-se observar o estreitamento do espaço articular, a presença de osteófitos, e esclerose subcondral (setas).
Imagem: “Examples of JSN” pelo Center for Hip and Knee Replacement (CHKR), Department of Orthopaedic Surgery, NewYork-Presbyterian Hospital, Columbia University Medical Center, 622 W. 168th Street, PH 1155, New York, NY 10032, USA. Licença: CC BY 4.0
Características radiológicas da osteoartrite: quisto subcondral na porção distal da clavícula (close-up). Este achado comprova osteoartrite da articulação acromioclavicular.
Imagem: “Case presentation” pelo Department of Orthopaedic Surgery, Japanese Red Cross Sendai Hospital, Yagiyama Honcyo, Taihaku-Ku, Sendai, Miyagi, Japan. Licença: CC BY 2.5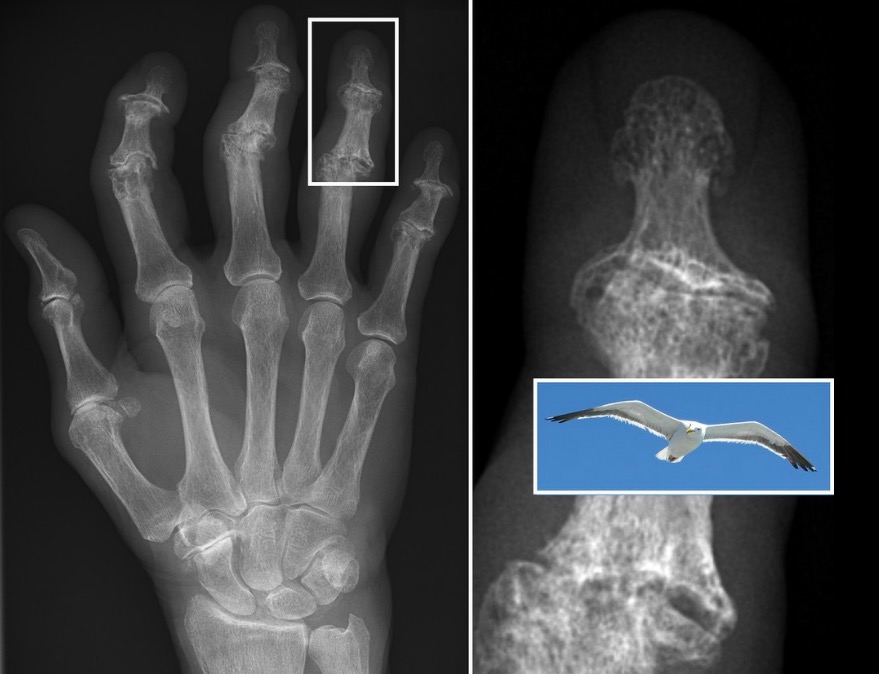
Características radiológicas da osteoartrite erosiva: erosões subcondrais centrais dão à AID uma aparência semelhante a uma “asa de gaivota”.
Imagem: “X-ray of erosive osteoarthritis of the fingers” por Rennett Stowe and Mikael Häggström . Licença: CC BY 4.0Os seguintes exames não são usados no diagnóstico de OA OA Osteoarthritis (OA) is the most common form of arthritis, and is due to cartilage destruction and changes of the subchondral bone. The risk of developing this disorder increases with age, obesity, and repetitive joint use or trauma. Patients develop gradual joint pain, stiffness lasting < 30 minutes, and decreased range of motion. Osteoarthritis, mas podem ser utilizados para excluir outras causas de artrite.
Os objetivos do tratamento incluem o alívio da dor e a minimização da perda de função.
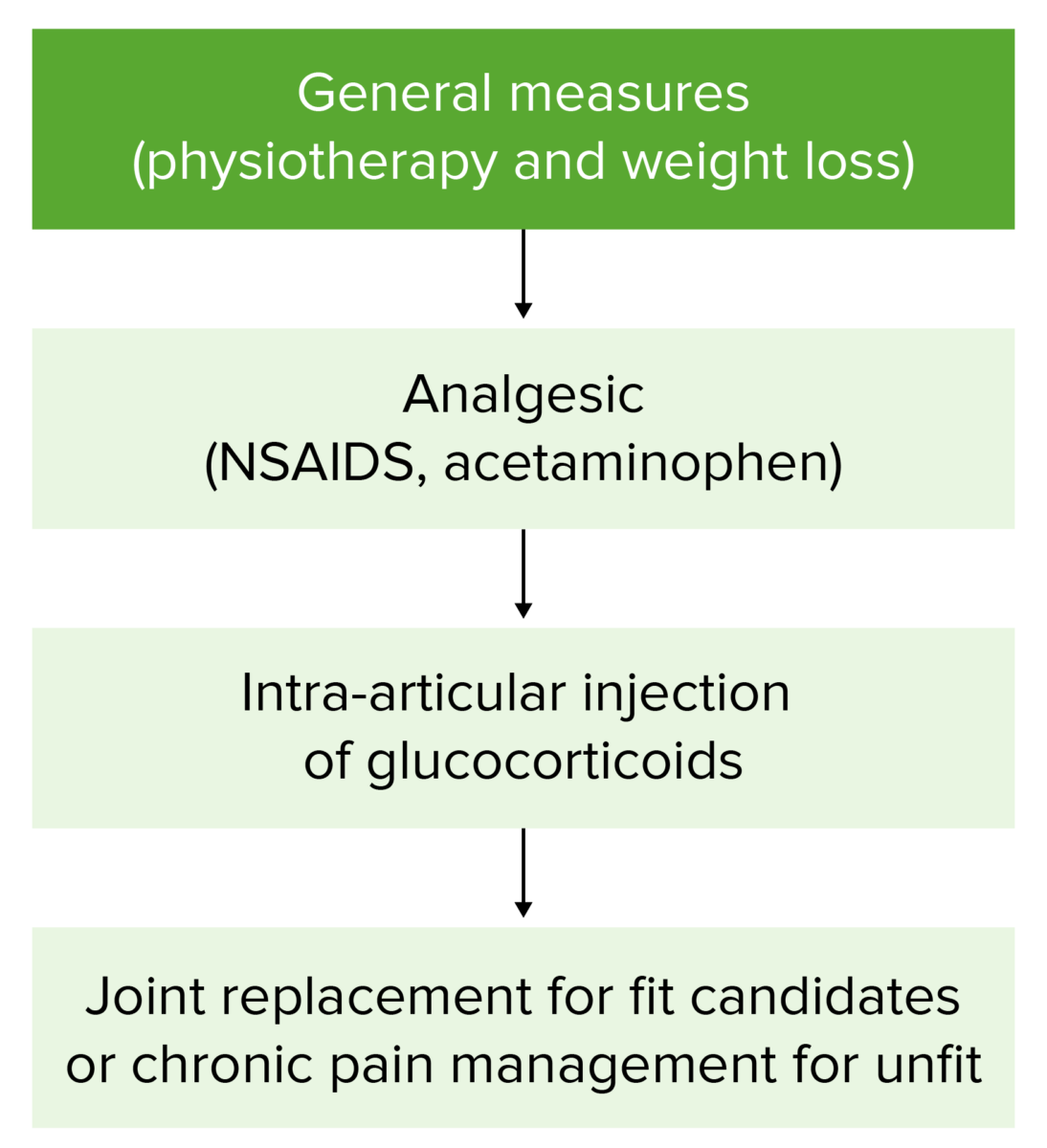
Fluxograma de abordagem terapêutica da osteoartrite
Inicialmente, devem ser recomendadas, aos doentes, medidas conservadoras, como perda de peso ou fisioterapia. Se não houver melhoria ou ocorrer agravamento dos sintomas, a abordagem avança para os seguintes níveis deste fluxograma. A cirurgia está reservada para formas graves ou resistentes de doença.