A meningite é a inflamação das meninges, as membranas protetoras do cérebro, e da medula espinhal. As causas da meningite são variadas, sendo a infeção bacteriana ou viral a mais comum. A apresentação clássica da meningite é uma tríade de febre, alteração do estado mental e rigidez da nuca. O diagnóstico de meningite é feito com base na clínica através de um exame neurológico completo. A análise do LCR é uma ferramenta diagnóstica importante, pois é difícil identificar clinicamente a causa exata. O tratamento da meningite inclui a administração imediata de antibióticos de largo espectro e terapêutica de suporte para prevenir complicações. O tratamento específico depende da etiologia da meningite. O atraso no tratamento pode levar a défices neurológicos permanentes e morte.
Última atualização: Jun 28, 2022
A meningite é a inflamação das membranas protetoras do cérebro e da medula espinhal, chamadas coletivamente de meninges, comummente causada por uma infeção aguda.
A meningite pode ser de origem infeciosa (mais comum) ou não infeciosa. A meningite infeciosa pode ser adquirida na comunidade ou em hospitais.
Meningite bacteriana:
Meningite viral:
Meningite fúngica:
Meningite por parasitas:
Imagem tridimensional (3D) de um grupo de diplococcus gram-negativos de Neisseria meningitidis
Imagem: “A 3D image of a group of diplococcal, Gram-negative, Neisseria meningitidis, bacteria” por Centers for Disease Control and Prevention. Licença: Public DomainA inoculação direta do agente infecioso nas meninges é rara na meningite. Normalmente, a infeção num local adjacente ou remoto espalha-se para o cérebro.
Meningite aguda:
Meningite crónica:
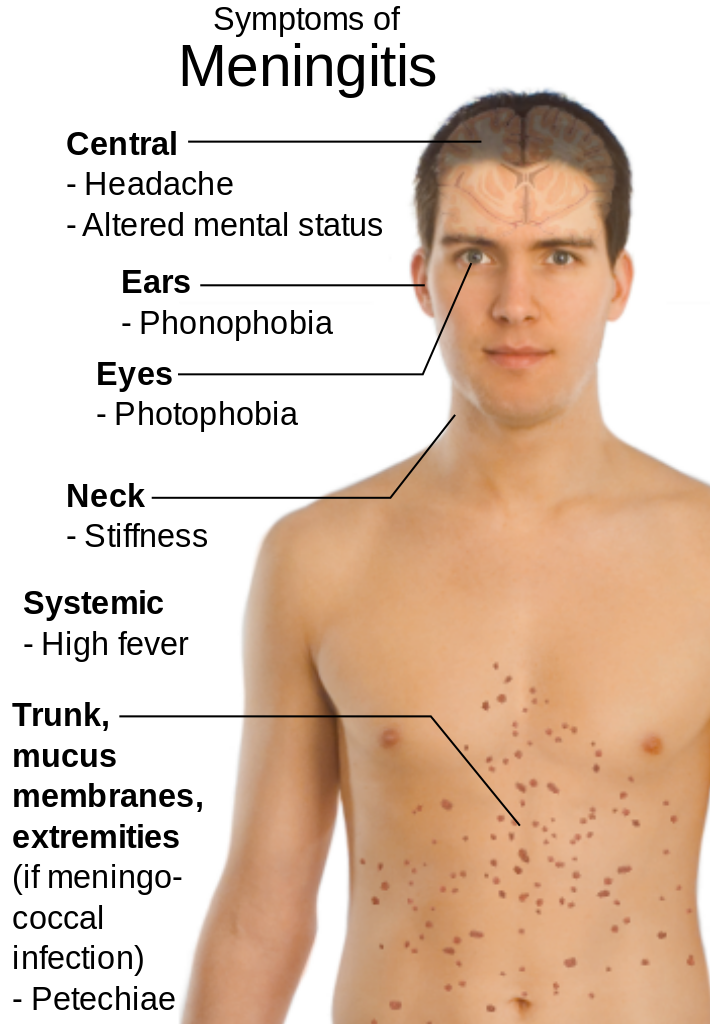
Apresentação clínica da meningite
Imagem: “Main symptoms of Meningitis” por Mikael Häggström. Licença: Public Domain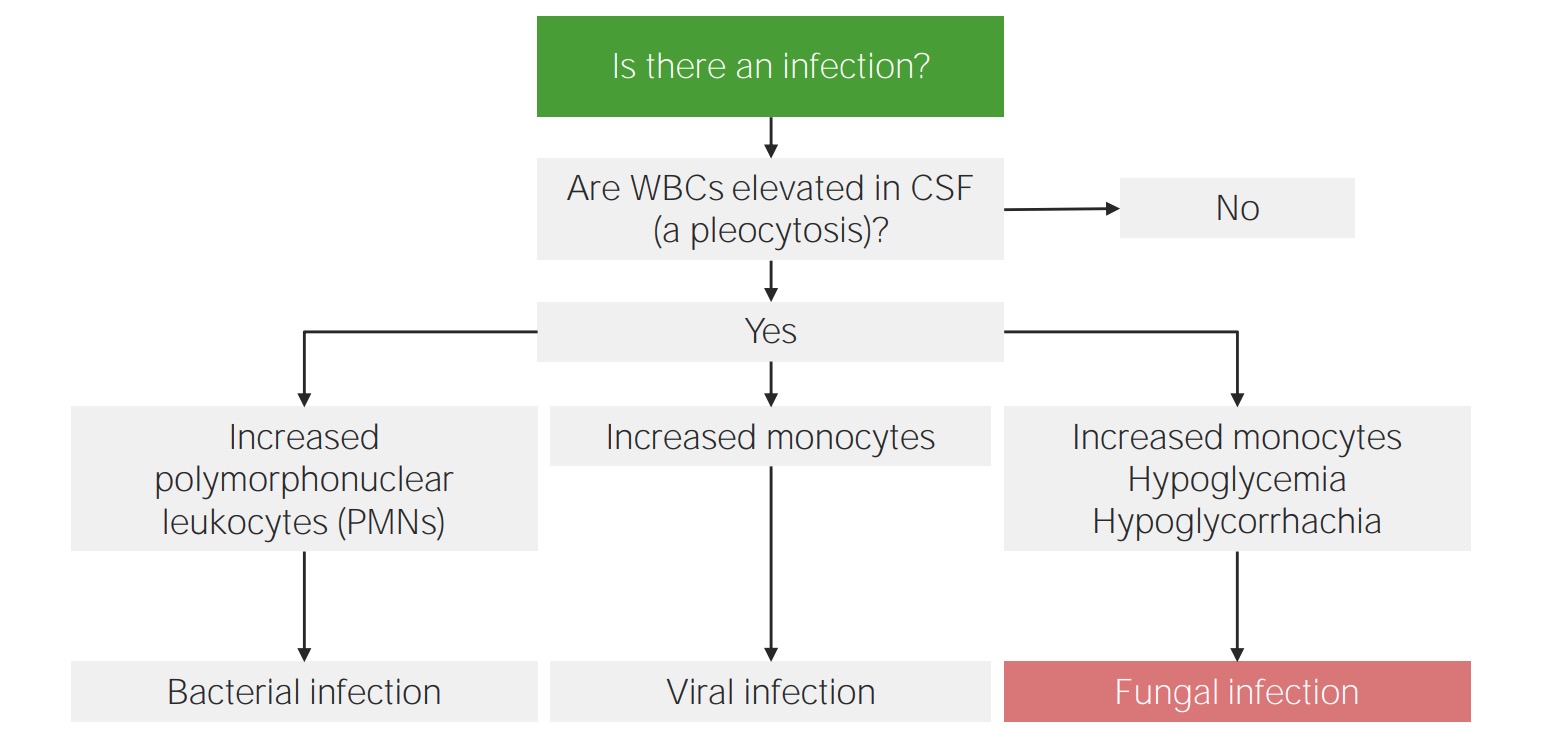
Abordagem para análise do LCR na meningite:
A contagem diferencial é a chave para identificar a etiologia da meningite.
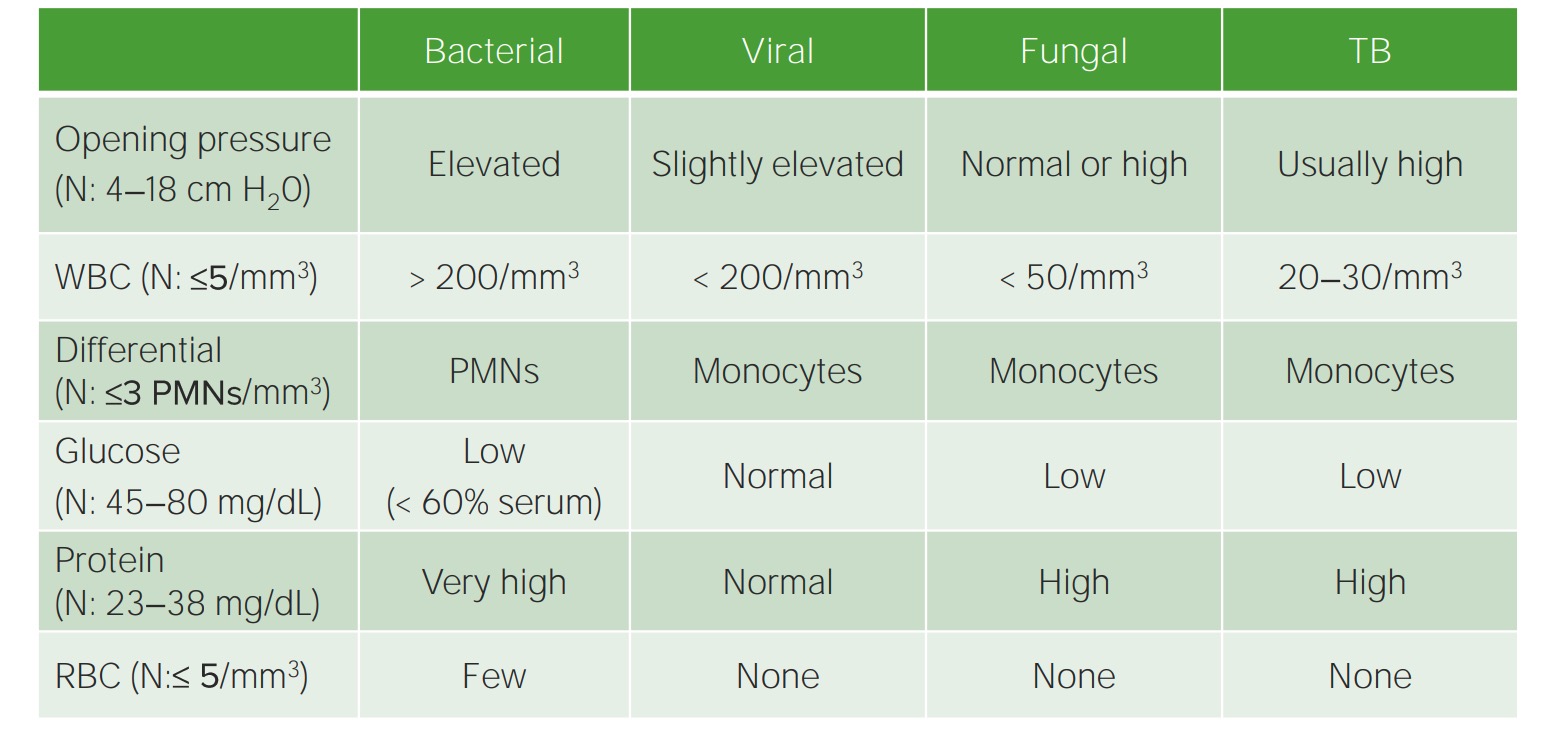
Parâmetros de análise do LCR na meningite
N: NormalOs exames de imagem não são necessários para o diagnóstico, mas geralmente estão indicados antes de realizar uma punção lombar se houver preocupação com o aumento da pressão intracraniana e para detetar complicações.
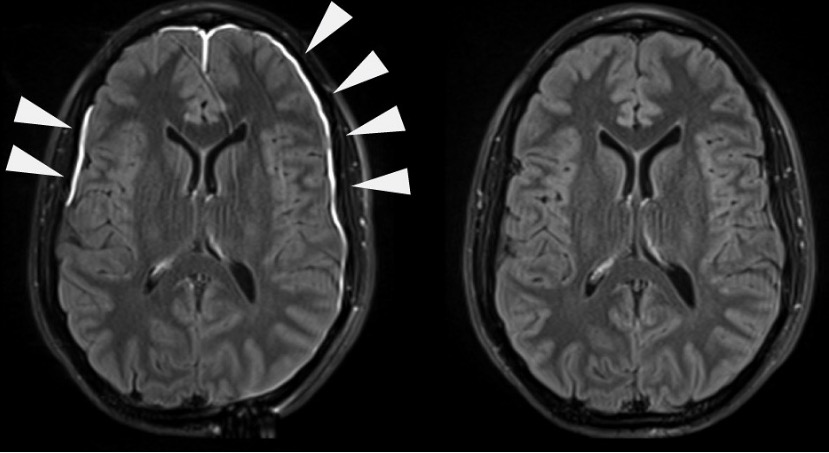
Irritação meníngea evidente na RMN com contraste
Imagem: “Damaged Meninges” por National Institutes of Health (NIH). Licença: Public DomainO tratamento é baseado no tipo de meningite. Os cuidados de suporte são comuns para a maioria dos doentes. Antibióticos de largo espectro são geralmente administrados como medida imediata, enquanto a causa está a ser determinada.
Meningite bacteriana:
Meningite viral:
A meningite viral é, geralmente, autolimitada e requer apenas tratamento de suporte. A terapêutica antiviral é indicada apenas em casos selecionados e/ou graves.
Meningite fúngica:
Outros tipos de meningite:
A vacinação pode proteger contra determinados tipos de meningite: