A insuficiência respiratória é uma síndrome que se desenvolve quando o sistema respiratório é incapaz de manter a oxigenação e/ou ventilação adequadas. Pode ser aguda ou crónica, sendo classificada como hipoxémica, hipercápnica ou mista (uma combinação das duas). Existem várias etiologias, incluindo doenças pulmonares, cardiovasculares e do sistema nervoso. Os doentes com insuficiência respiratória podem apresentar dispneia, taquipneia e alteração do estado mental. O diagnóstico é feito com uma gasimetria arterial e complementado por análises laboratoriais e exames de imagem para estudo da etiologia. A abordagem envolve o tratamento da causa subjacente, a administração de oxigenoterapia suplementar e a ventilação mecânica nos casos graves.
Last updated: Dec 15, 2025
A insuficiência respiratória consiste numa síndrome que se desenvolve quando o sistema respiratório é incapaz de manter a oxigenação e/ou ventilação adequadas.
A insuficiência respiratória pode ser classificada com base no/a seu/sua:
Evolução temporal:
Mecanismo subjacente:
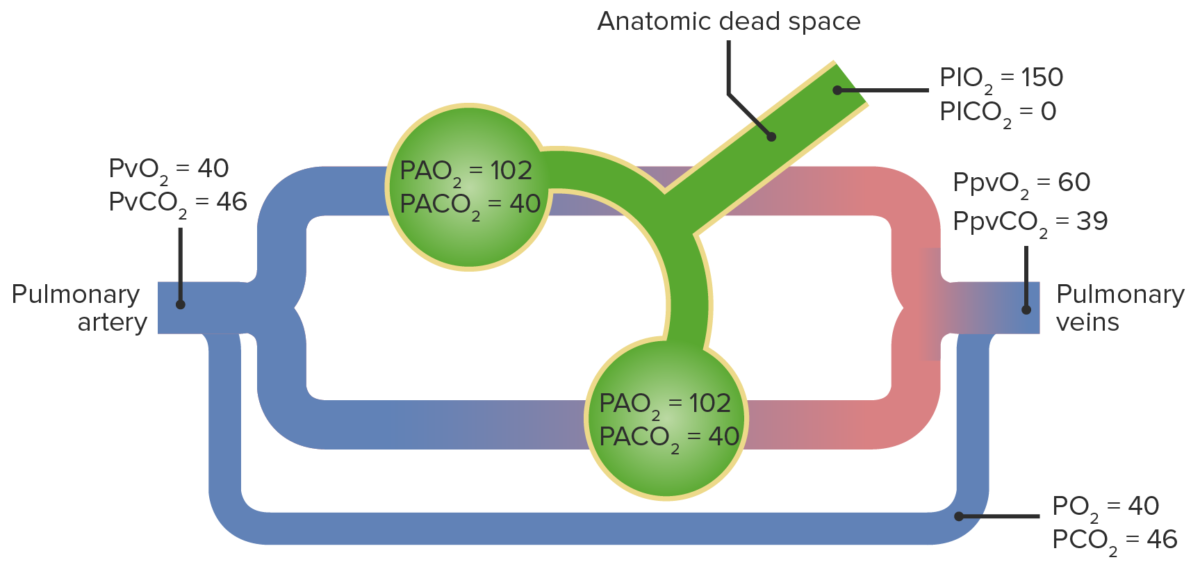
Diagrama de um shunt direito-esquerdo que resulta em hipoxemia:
Um problema cardíaco ou pulmonar faz com que o sangue desoxigenado atravesse a circulação pulmonar sem sofrer as trocas gasosas. Quando este se mistura posteriormente com o sangue oxigenado, a pressão arterial de O2 diminui.
PA: pressão parcial alveolar
PI: pressão parcial inspirada
Pv: pressão parcial venosa
Ppv: pressão parcial venosa pulmonar
Um desequilíbrio entre a ventilação e a perfusão pode ocorrer como resultado de um processo patológico, resultando em:
Nota: a administração de oxigénio a 100% pode corrigir a oxigenação no mismatch V/Q.
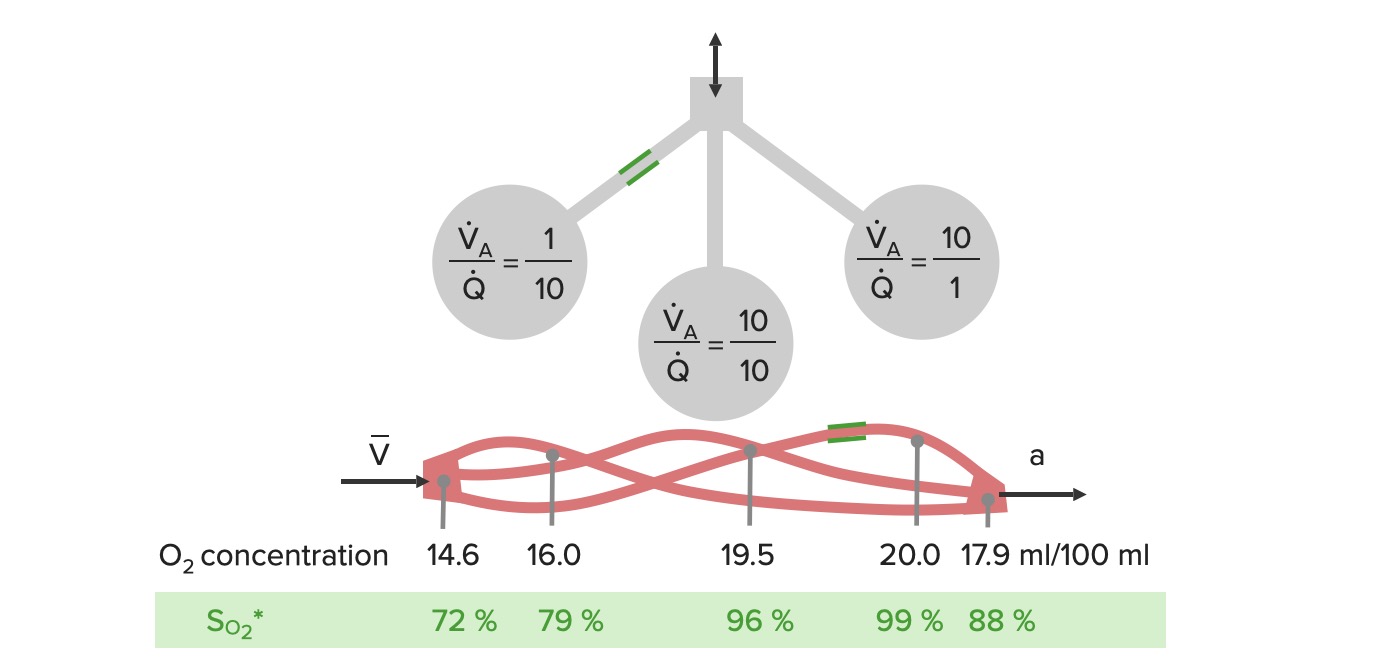
Exemplos esquemáticos de mismatch de ventilação (V) – perfusão (Q):
O lado esquerdo do diagrama mostra um exemplo de ventilação reduzida para um alvéolo, com perfusão normal, o que resulta numa saturação de oxigénio de 79% (relação V/Q reduzida).
No esquema central, a perfusão e a ventilação estão equilibradas, o que permite uma oxigenação adequada do sangue.
À direita, há uma ventilação normal, mas com reduzida perfusão (relação V/Q elevada), o que proporciona uma oxigenação mais completa, porém com menor fluxo sanguíneo.
Quando o sangue destes vasos se combina, a oxigenação dos alvéolos do meio e da direita não é suficiente para compensar a má ventilação do alvéolo esquerdo.
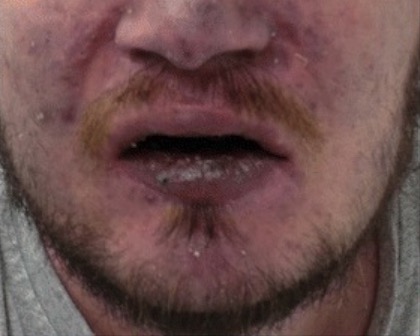
Cianose no rosto de um doente devido a hipoxemia
Imagem: “Clinical signs of chronic hypoxaemia” de Maximilian Patzig et al. Licença: CC BY 4.0, editada por Lecturio.A gasimetria arterial (GSA) é necessária para o diagnóstico de insuficiência respiratória. Permite a medição e o cálculo dos componentes no sangue arterial:
Os seguintes parâmetros são usados para definir insuficiência respiratória hipoxémica e hipercápnica:
Insuficiência respiratória hipoxémica:
Insuficiência respiratória hipercápnica:
Uma vez estabelecida uma insuficiência respiratória hipoxémica, o gradiente alvéolo-arterial (A-a) pode ser utilizado para ajudar na identificação da etiologia subjacente.
O seguinte estudo pode ser realizado para avaliar possíveis etiologias da insuficiência respiratória. A investigação deve ser adaptada à apresentação do doente e à suspeita clínica.
Avaliação laboratorial:
Provas de função respiratória:
Imagiologia:
O tratamento da insuficiência respiratória é de suporte e foca-se na manutenção de uma oxigenação e ventilação adequadas até que a patologia subjacente possa ser tratada.
Princípios gerais:
Opções:
A ventilação não invasiva com pressão positiva fornece suporte ventilatório sem necessidade de colocar uma via aérea artificial.
Indicações:
Mais MAIS Androgen Insensitivity Syndrome adequada para:
Opções:
Indicações:
Princípios gerais:
Parâmetros:
A oxigenação por membrana extracorporal é um tratamento avançado que utiliza a circulação extracorporal prolongada para oxigenar o sangue e remover o CO₂.
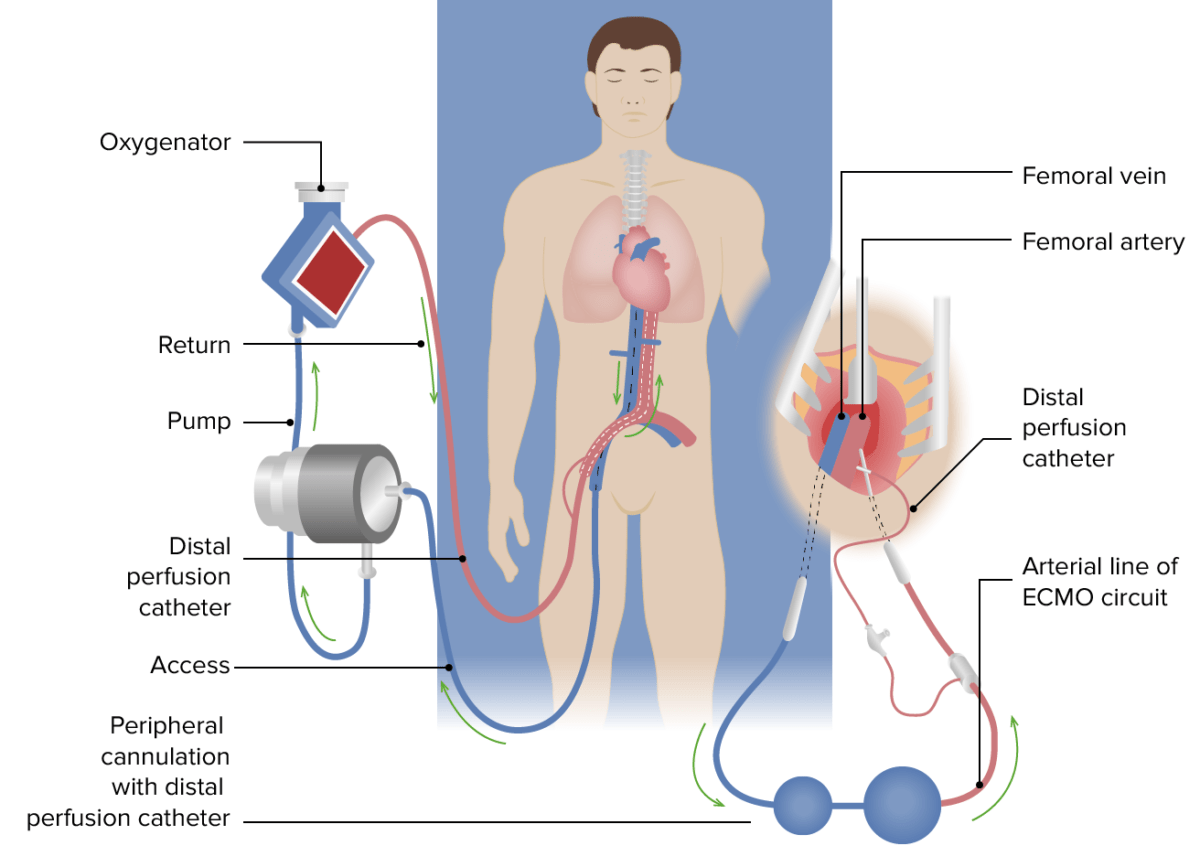
ECMO veno-venoso para a insuficiência respiratória:
O sangue venoso (azul) é drenado, através de uma cânula posicionada na veia cava inferior até à junção auricular direita e passa através da membrana extracorporal, onde ocorre a oxigenação e a remoção de CO2. O sangue agora oxigenado (vermelho) é devolvido através de uma cânula de retorno posicionada na artéria ilíaca comum ou na aorta descendente. O cateter de perfusão distal, aplicado após se estabelecer o suporte ECMO, é inserido na artéria femoral superficial distal até ao ponto de inserção da cânula de retorno femoral e fornece sangue oxigenado ao membro distal para prevenir a isquemia deste.