O impetigo é uma infecção bacteriana superficial altamente contagiosa tipicamente causada por Staphylococcus aureus (mais comum) e Streptococcus pyogenes. O impetigo se apresenta mais comumente em crianças de 2 a 5 anos com lesões que evoluem de pápulas para vesículas e pústulas, que eventualmente se decompõem para formar crostas “cor de mel” características. A infecção pode ser primária (infecção bacteriana de pele saudável e intacta) ou secundária (infecção de abrasões pré-existentes). O diagnóstico é clínico e o manejo inclui antibioticoterapia tópica ou sistêmica. As complicações do impetigo incluem glomerulonefrite pós-estreptocócica, celulite e escarlatina.
Última atualização: Jun 14, 2022
Existem 3 variantes de impétigo:
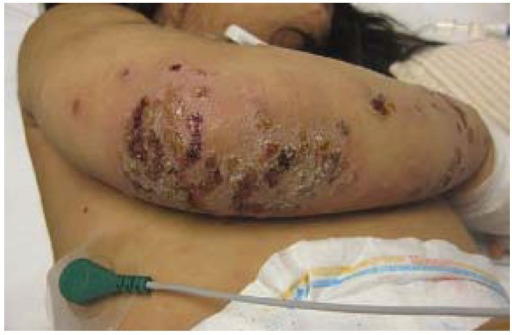
Impétigo não bolhoso em crostas no membro superior de um paciente pediátrico
Imagem: “Impetigo” pela Saint Louis University, Cardinal Glennon Children’s Hospital, 1465 South Grand Avenue, St. Louis, MO 63104, USA.. Licença: CC BY 4.0
Uma criança com uma crosta cor de mel devido ao impétigo
Imagem: “OSC Microbio 21 02 impetigo” por CNX OpenStax. Licença: CC BY 4.0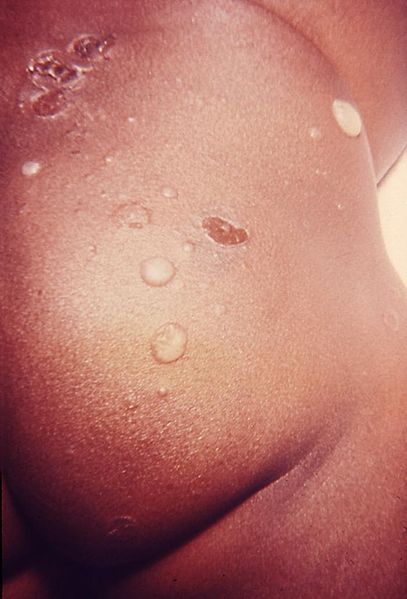
Impétigo bolhoso na região glútea de uma criança infetada
Imagem: “Skin lesions that proved to be impetigo” por US Department of Health and Human Services. Licença: Domínio Público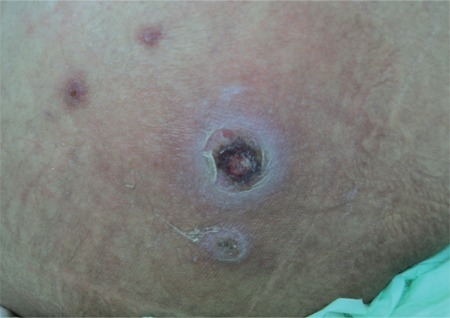
Úlcera com crosta do tamanho de uma moeda, típica de ectima (fusariose é uma infeção fúngica causada por Fusarium spp.)
Imagem : “Ectyhma gangrenosum” pela İstanbul University Cerrahpasa Medical Faculty, Infectious Diseases and Clinical Microbiology İstanbul, Turkey. Licença: CC BY 2.5O diagnóstico é geralmente clínico, baseado na sequência natural das lesões e na presença de crostas cor de mel em pacientes pediátricos dos 2 aos 5 anos.
O tratamento depende do tipo e gravidade da infeção.
As seguintes condições também se apresentam com bolhas e servem como diagnóstico diferencial para impétigo bolhoso:
As seguintes condições são outros tipos de infeções superficiais da pele que estão incluídas nos diagnósticos diferenciais do impétigo: