A gravidez ectópica refere-se à implantação de um óvulo fertilizado (embrião) fora da cavidade uterina. As doentes afetadas podem sofrer de dor abdominal aguda à medida que o embrião em desenvolvimento aumenta de tamanho e/ou ter hemorragia vaginal: se houver rutura da gravidez, a hemorragia interna pode ser significativa e levar a instabilidade hemodinâmica e choque hemorrágico. O diagnóstico envolve a medição dos níveis de gonadotrofina coriónica humana (hCG, pela sigla em inglês) sérica e ecografia transvaginal; muitas vezes, são necessárias avaliações seriadas ao longo de vários dias para estabelecer o diagnóstico correto. O tratamento pode ser expectante, clínico ou cirúrgico, dependendo da situação clínica. Os casos graves que envolvem a rutura da trompa de Falópio e hemorragia são considerados uma emergência médica e requerem cirurgia imediata.
Última atualização: Jul 27, 2022
A gravidez ectópica (GE) pode ocorrer quando o óvulo fertilizado não entra na cavidade uterina atarvés da trompa de Falópio no 5º ao 6º dia de gestação.
A gravidez ectópica pode apresentar-se antes, durante ou após a rutura. Sintomas precoces (antes da rutura) podes ser relativamente ligeiros, como hemorragia ligeira ou dores tipo menstruais (em cólica). Se a gravidez não resultar em aborto espontâneo, eventualmente irá romper, levando a potencial hemorragia interna massiva.
A ecografia é o método de imagem de eleição e o gold standard para avaliar as fases iniciais da gravidez.
Ecografia:
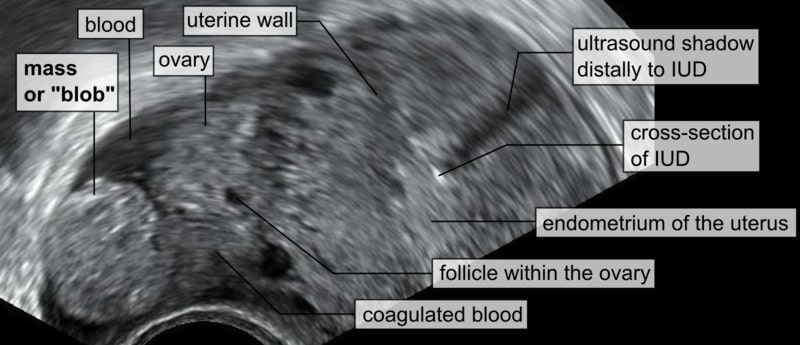
Ecografia transvaginal que mostra um dispositivo intrauterino (DIU) com a sua respetiva sombra distal, sangue na cavidade abdominal, sem saco gestacional intrauterino visível e uma massa esférica (ou “bolha”) próxima ao ovário direito, representando a GE
Imagem : “Blob sign” por Mikael Häggström. Licença: CC0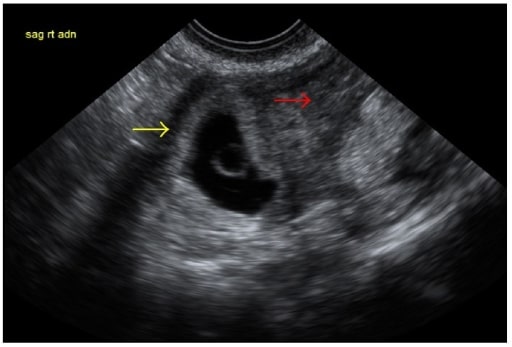
Ecografia transvaginal que mostra uma faixa endometrial de 2,4 cm (seta vermelha), sem gravidez intrauterina visível e massa anexial direita, sugestiva de GE (seta amarela)
Imagem : “Transvaginal ultrasound” por Department of Obstetrics and Gynecology, George Washington University, Washington, DC, USA. Licença: CC BY 4.0Uma GE deve ser vigiada de perto. O tratamento de uma GE pode ser expectante, clínico ou cirúrgico, dependendo da condição da doente, da tendência da hCG e de fatores maternos e fetais adicionais.
Em casos em que o indivíduo está hemodinamicamente instável devido a uma rutura de gravidez ectópica:
As GE tipicamente apresentam-se com hemorragia e/ou dor em cólica numa fase precoce da gravidez; assim, é essencial diferenciar uma GE de outros tipos de eventos anormais de uma gravidez, em particular ameaças de aborto e abortos espontâneos retidos, inevitáveis, incompletos ou completos. Além disso, a hemorragia pode dever-se a uma gravidez molar ou a causas não obstétricas. A doe também se pode dever a causas não obstétricas.
As principais causas de hemorragia vaginal na fase inicial da gravidez incluem:
| Diagnóstico | Padrão de hemorragia típico | Colo do útero | Dor pélvica em cólica | Produtos de conceção (PC) |
|---|---|---|---|---|
| Ameaça de aborto | Ligeira | Fechado | Sim | PC visíveis no útero na ecografia (dependendo das datas) |
| Aborto retido | Nenhuma ou ligeira | Fechado | Possível | PC visíveis na ecografia sem batimento cardíaco fetal |
| Aborto inevitável | Abundante | Dilatado | Sim | PC visíveis no útero ou colo do útero na ecografia (dependendo das datas) |
| Aborto incompleto | Abundante | Dilatado | Sim | Expulsão parcial dos PC; os PC podem ser visíveis no os |
| Aborto completo | Ligeira | Fechado | Sim |
|
| Gravidez ectópica | Ligeira | Fechado | Sim |
|
| Gravidez molar com hemorragia | Abundante | Dilatado | Sim |
|
| Causas não obstétricas de hemorragia vaginal | Variável | Fechado | Muitas vezes não |
|
Note que ameaças de aborto vão em útima instância resolver ou progredir para outro diagnóstico:
Tratamento de gravidezes intrauterinas que falharam ou estão nesse processo (abortos espontâneos retidos, inevitáveis, incompletos ou completos):