As crianças são particularmente vulneráveis à desidratação porque têm maior perda insensível de água e taxas metabólicas mais elevadas do que os adultos. Além disso, a incapacidade das crianças de comunicarem as suas necessidades comporta grandes perdas de líquidos (por exemplo, diarreia, vómitos), colocando-as num risco ainda maior. A desidratação é definida como uma diminuição da água corporal total, e pode ser caracterizada como ligeira, moderada ou grave. A fluidoterapia é baseada na gravidade. Os médicos devem estar preparados para administrar fluidoterapia, além das outras medidas necessárias para a doença causal. Quando tratada prontamente, a desidratação começa a resolver clinicamente nas primeiras horas.
Última atualização: Jul 23, 2022
A desidratação (hipovolemia) é uma diminuição da água corporal total, tanto intracelular como extracelular.
Mundialmente, a principal causa de desidratação em crianças é a diarreia:
Na maioria dos casos, uma boa história clínica e exame físico são suficientes para diagnosticar a desidratação e respetiva etiologia. Os testes laboratoriais estão reservados a casos graves e para monitorizar a reidratação.
| Ligeira | Moderada | Grave | |
|---|---|---|---|
| Perda ponderal | <5% em bebés, <3% em crianças mais velhas | 5%–10% em bebés, 3%–9% em crianças mais velhas | >10% em bebés, > 9% em crianças mais velhas |
| Mucosas secas (primeiro sinal) | – | +/-, parecem secas | +, parecem ressequidas |
| Turgor cutâneo (último sinal) | + | +/- | -, com tenting |
| Depressão da fontanela anterior | – | + | +/++ |
| Estado mental | Normal | Fatigado/irritado | Apático/letárgico |
| Enoftalmia | – | + | + |
| Respiração | Normal | Profunda, pode haver taquipneia | Profunda e com taquipneia |
| Frequência cardíaca | Normal | Aumentada | Muito elevada |
| Hipotensão | – | + | + |
| Perfusão distal | Normal | Sente frio, 3–4 segundos | Acrocianótico, > 4 segundos |
| Débito urinário | Diminuído | Oligúria | Oligúria/anúria |

Componentes do perfil metabólico básico (CHEM-7, segundo a sigla em inglês):
Na: sódio
Cl: cloro
BUN: azoto ureico
K: potássio
HCO3: bicarbonato
Cr: creatinina
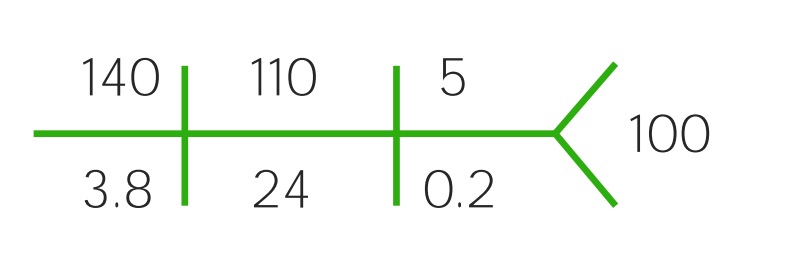
CHEM-7 com valores normais
Imagem por Lecturio.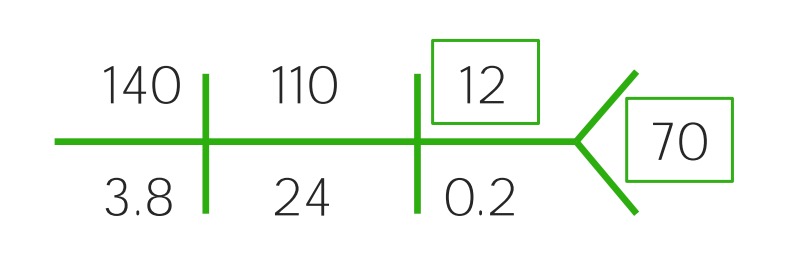
Exemplo de um CHEM-7 de uma criança com desidratação ligeira: Note-se o ligeiro aumento do BUN e a diminuição da glicose.
Imagem por Lecturio.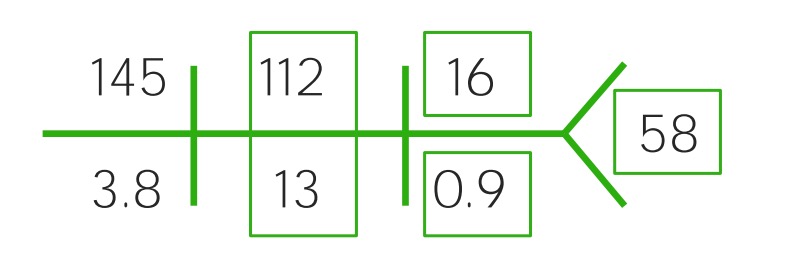
Exemplo de um CHEM-7 de uma criança com desidratação moderada: Note-se o aumento do sódio (145), cloro (112) e BUN (16), enquanto o bicarbonato (13) e a glicose (58) diminuíram acentuadamente. Perfil a tender para a acidose.
Imagem por Lecturio.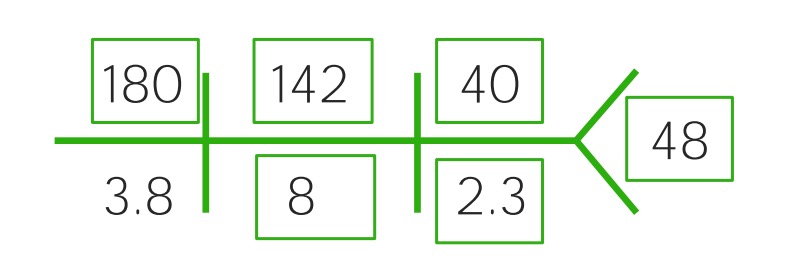
Exemplo de um CHEM-7 de uma criança com desidratação grave: Note-se o aumento de sódio (180), cloro (142), BUN (40) e creatinina (2,3), enquanto o bicarbonato (8) e a glicose (48) diminuíram drasticamente. Perfil a tender para a acidose.
Imagem por Lecturio.A desidratação severa pode causar hipoperfusão cerebral e dos órgãos vitais sendo considerada uma emergência médica a ser tratada rapidamente.
Uma criança que pesa 25 kg com desidratação grave:
Necessidades diárias = fluidos de manutenção + fluidos de crescimento: