As doenças do interstício pulmonar são um grupo heterogéneo de doenças caracterizadas por inflamação e fibrose do parênquima pulmonar, particularmente do tecido conjuntivo da parede alveolar. Podem ser idiopáticas (e.g., fibrose pulmonar idiopática) ou secundárias a doenças do tecido conjuntivo, fármacos, doenças malignas, exposição ocupacional ou alergénios. As doenças pulmonares intersticiais manifestam-se frequentemente com dispneia progressiva para esforços e tosse seca. Os testes Testes Gonadal Hormones de função pulmonar são caracterizados por um padrão restritivo de doença pulmonar. A tomografia computorizada de alta resolução e a biópsia pulmonar geralmente estabelecem o diagnóstico. O tratamento inclui corticóides e imunossupressores.
Last updated: Dec 15, 2025
Os tipos mais MAIS Androgen Insensitivity Syndrome comuns de DPI são a fibrose pulmonar idiopática, a sarcoidose e a DPI associada a doenças do tecido conjuntivo.
É útil a classificação em DPIs com e sem causa conhecida.
| Causa desconhecida | Causa conhecida |
|---|---|
Pneumonias intersticiais idiopáticas (PII):
|
Doenças sistémicas
|
| Idade |
|
|---|---|
| Sexo |
|
| Apresentação clínica |
|
| Sintomas |
|
| História médica |
|
| Medicação | Metotrexato, azatioprina, rituximab Rituximab A murine-derived monoclonal antibody and antineoplastic agent that binds specifically to the cd20 antigen and is used in the treatment of leukemia; lymphoma and rheumatoid arthritis. Immunosuppressants, anti-fator de necrose tumoral, amiodarona, nitrofurantoína, quimioterápicos |
| História familiar | Ter um familiar próximo com PII é um fator de risco forte para DPI, especialmente FPI. |
| História social |
|
A determinação de autoanticorpos pode ajudar no diagnóstico de algumas DTCs.
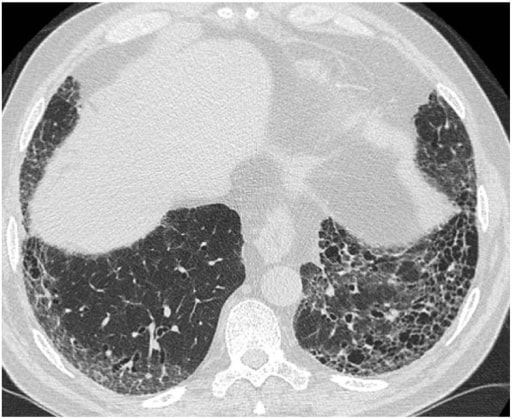
TCAR típica de padrão de PIU. A imagem mostra a predominância subpleural e basal de opacidades reticulares associadas a bronquiectasias de tração e favo de mel (espaços aéreos quísticos agrupados com paredes espessas bem definidas e diâmetro de 0,3-1,0 cm)
Imagem: “(HRCT) pattern” por Interstitial Lung Disease Unit, Royal Brompton and Harefield NHS Foundation Trust, London, UK. Licença: CC BY 4.0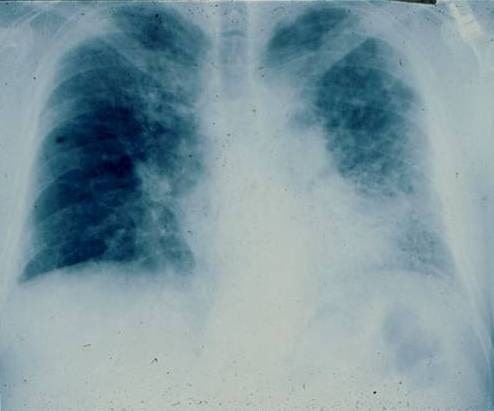
Radiografia de tórax antero-posterior de um homem de 67 anos com dispneia progressiva a demonstrar infiltrados reticulares bilaterais com predominância no lobo inferior
Imagem: “PA chest radiograph of a 67-year old man” por Department of Medicine, Division of Pulmonary, Allergy and Critical Care, Duke University Medical Center, Durham, North Carolina 27710, USA. Licença: CC BY 2.0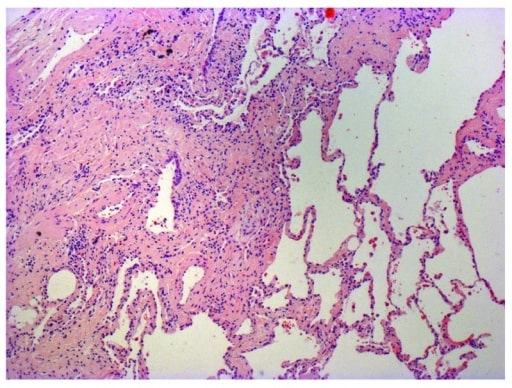
Microfotografia de biópsia de um homem de 63 anos com diagnóstico multidisciplinar de FPI. O paciente apresenta as características histopatológicas típicas de pneumonia intersticial usual caracterizada por heterogeneidade espacial com áreas de fibrose subpleural e paraseptal e alterações em favo de mel (espaços aéreos quísticos revestidos por epitélio bronquiolar) alternando com áreas de parênquima pulmonar relativamente poupado, heterogeneidade temporal com áreas mistas de fibrose ativa com focos de fibroblastos, deposição de matriz extracelular (principalmente colagénio) e ausência/leve infiltrado de células inflamatórias próximo de regiões com tecido pulmonar histologicamente normal.
Imagem: “Photomicrograph of biopsy from a 63-year-old man with a multi-disciplinary diagnosis of idiopathic pulmonary fibrosis” por Interstitial Lung Disease Unit, Royal Brompton and Harefield NHS Foundation Trust, London, UK. Licença: CC BY 4.0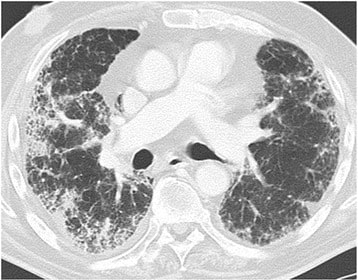
Doença pulmonar induzida por fármacos com um padrão PINE. O paciente foi submetido a quimioterapia para cancro da bexiga. TC de tórax ao nível da artéria pulmonar direita na janela pulmonar. Padrão reticular periférico difuso bilateral, vidro fosco e alguma consolidação.
Imagem: “Drug-induced lung disease” por Department of Diagnostic and Interventional Radiology, Marien Hospital, Academic Teaching Hospital, Rochusstr. 2, D- 40479, Düsseldorf, Germany. Licença: CC BY 4.0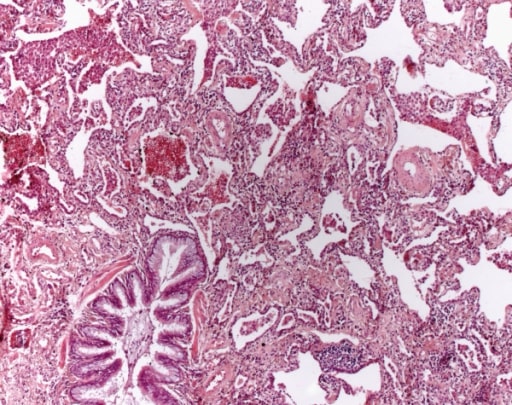
Pneumonia intersticial não específica. Observa-se fibrose em forma de malha dos septos alveolares. Não se encontram focos fibroblásticos. Por vezes, são encontrados agregados de linfócitos (HE, ampliação 40x original).
Imagem: “Non specific interstitial pneumonia” por Institute of Pathology and Neuropathology, University Hospital Essen, University of Duisburg-Essen, Hufelandstrasse 55, Essen 45147, Germany. Licença: CC BY 2.0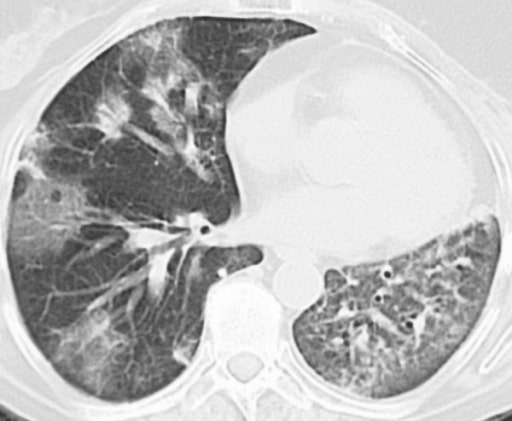
Mulher de 59 anos com história de cancro da mama esquerdo e mastectomia radical. A paciente foi diagnosticada com pneumonia organizativa criptogénica induzida por radioterapia (anteriormente conhecida como bronquiolite obliterante com pneumonia em organização). A tomografia computorizada mostra áreas irregulares no pulmão esquerdo e no lobo médio do pulmão direito.
Imagem: “Bronchiolitis obliterans organizing pneumonia” por Dept of Pulmonary Diseases, Sint Franciscus Gasthuis, Rotterdam, The Netherlands. Licença: CC BY 2.0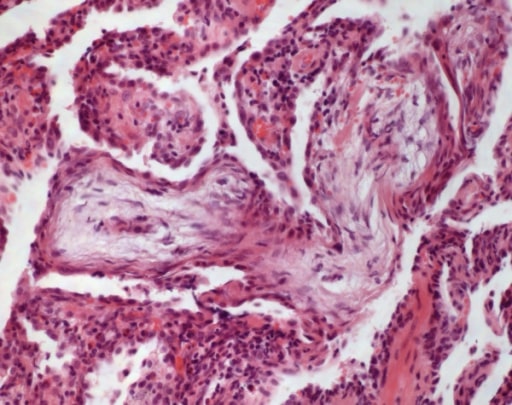
Pneumonia organizativa criptogénica: nos ductos alveolares e bronquíolos são detetados botões de tecido de granulação (HE, ampliação 100x original).
Imagem: “Cryptogenic organizing pneumonia” por Institute of Pathology and Neuropathology, University Hospital Essen, University of Duisburg-Essen, Hufelandstrasse 55, Essen 45147, Germany. Licença: CC BY 2.0| FPI | DPI associada a esclerose sistémica | Sarcoidose | |
|---|---|---|---|
| Sintomas | Adulto idoso com dispneia progressiva e tosse seca | Dispneia progressiva e tosse seca, fadiga, endurecimento da pele, fenómeno de Raynaud, refluxo, disfagia | Assintomático ou com dispneia progressiva e tosse, fadiga, palpitações, dores articulares, atingimento ocular e cutâneo |
| Sinais | Crepitações nas bases Bases Usually a hydroxide of lithium, sodium, potassium, rubidium or cesium, but also the carbonates of these metals, ammonia, and the amines. Acid-Base Balance pulmonares e hipocratismo digital | Crepitações, espessamento da pele e edema Edema Edema is a condition in which excess serous fluid accumulates in the body cavity or interstitial space of connective tissues. Edema is a symptom observed in several medical conditions. It can be categorized into 2 types, namely, peripheral (in the extremities) and internal (in an organ or body cavity). Edema articular, telangiectasias Telangiectasias Ataxia-telangiectasia | Nenhum ou crepitações, achados dermatológicos, edema Edema Edema is a condition in which excess serous fluid accumulates in the body cavity or interstitial space of connective tissues. Edema is a symptom observed in several medical conditions. It can be categorized into 2 types, namely, peripheral (in the extremities) and internal (in an organ or body cavity). Edema articular, linfadenopatias |
| Exposição | Fumo do tabaco | Maioritariamente desconhecida | Maioritariamente desconhecida |
| TCAR |
|
Padrão PIU ou PINE, dilatação esofágica, dilatação vascular pulmonar | Linfadenopatia mediastínica/hilar, envolvimento reticulonodular peribroncovascular |
| Histopatologia | Padrão PIU (focos fibroblásticos, favo de mel, heterogeneidade espacial) | Padrão PINE com características PIU ocasionais | Granulomas Granulomas A relatively small nodular inflammatory lesion containing grouped mononuclear phagocytes, caused by infectious and noninfectious agents. Sarcoidosis não caseosos |
| Prognóstico | Sobrevivência a 3–5 anos: 50% | Sobrevivência a 10 anos: 70%–80% | Globalmente boa sobrevida |
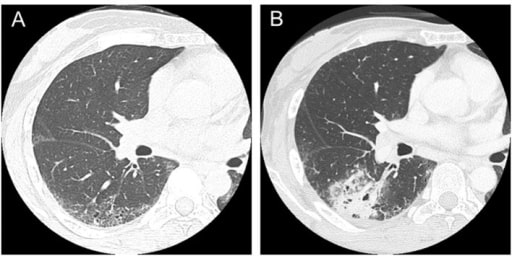
Imagens de tomografia computorizada de paciente com esclerose sistémica:
(A) Doença pulmonar intersticial observada nos lobos inferiores em paciente com 47 anos.
(B) O cancro pulmonar de células escamosas ocorreu na área de doença pulmonar intersticial em paciente com 50 anos.
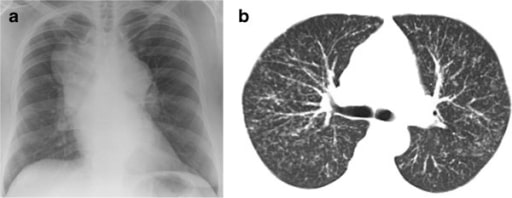
Paciente com sarcoidose: (a). Radiografia de tórax a demonstrar linfadenopatias hilar e mediastínica maciças; (b) Tomografia computorizada torácica a demonstrar infiltração nodular difusa do interstício pulmonar. Nenhum destes pacientes apresentou queixas de tosse.
Imagem: “Chest radiograph” por College of Medicine, Swansea University, Swansea, Wales, UK. Licença: CC BY 2.0