Como causa mais MAIS Androgen Insensitivity Syndrome comum de demência, a doença de Alzheimer afeta não apenas muitos indivíduos, mas também as suas famílias. A doença de Alzheimer é uma doença neurodegenerativa progressiva que causa atrofia cerebral e se apresenta com um declínio na memória, cognição e capacidades sociais. Foram descritos vários defeitos genéticos e fatores de risco, embora não exista uma causa clara na maioria dos casos. As principais características patológicas são placas neuríticas, depósitos extracelulares de peptídeos amiloides e aglomerados neurofibrilares. As características clínicas são o comprometimento da memória, a perda da função executiva e discernimento, o comprometimento da função cognitiva e alterações comportamentais. O diagnóstico baseia-se no exame clínico, testes Testes Gonadal Hormones neuropsiquiátricos e em exames de imagem. Não há terapêutica curativa, mas o tratamento sintomático com fármacos pode retardar a progressão; estes incluem inibidores da colinesterase, a memantina que é antagonista do receptor Receptor Receptors are proteins located either on the surface of or within a cell that can bind to signaling molecules known as ligands (e.g., hormones) and cause some type of response within the cell. Receptors N-metil-D-aspartato (NMDA) e um anticorpo monoclonal anti-amiloide, que foi recentemente aprovado.
Last updated: Dec 27, 2025
A doença de Alzheimer é uma doença neurodegenerativa progressiva que causa atrofia cerebral e declínio na cognição, memória e capacidades sociais.
Embora a causa da doença de Alzheimer seja desconhecida, foram identificados vários defeitos genéticos e fatores de risco.
A patogénese da doença de Alzheimer não é clara; no entanto, há um aumento nos peptídeos beta-amiloides e agregação da proteína tau.
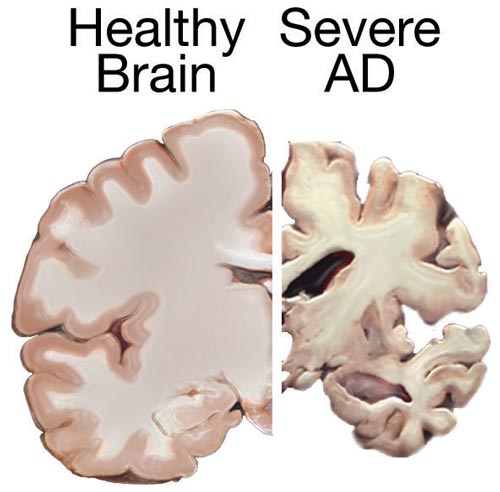
Representação da patologia macroscópica observada na doença de Alzheimer
Imagem: “Alzheimers brain” por National Institutes of Health. Licença: Public Domain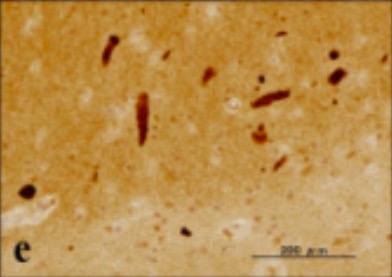
Coloração de prata a demonstrar um aglomerado neurofibrilar dentro do citoplasma neuronal
Imagem: “UBQLN1 single labeling” por Department of Bioinformatics and Molecular Neuropathology, Meiji Pharmaceutical University, 2-522-1 Noshio, Kiyose, Tokyo 204-8588, Japan. Licença: CC BY 2.0, recortado por Lecturio.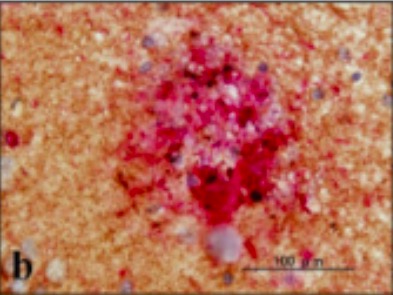
Placa neurítica com uma borda de neurites distróficas em torno de um núcleo de amiloide
Imagem: “UBQLN1 single labeling” por Department of Bioinformatics and Molecular Neuropathology, Meiji Pharmaceutical University, 2-522-1 Noshio, Kiyose, Tokyo 204-8588, Japan. Licença: CC BY 2.0, recortado por Lecturio.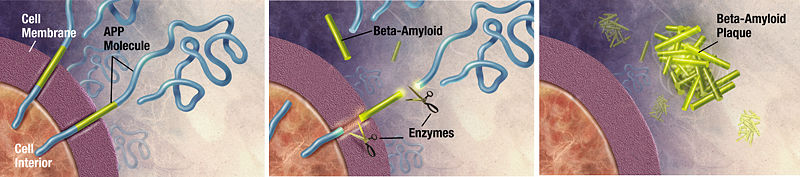
Formação de placas de beta-amiloide:
APP (pela sigla em inglês): proteína precursora da beta-amiloide
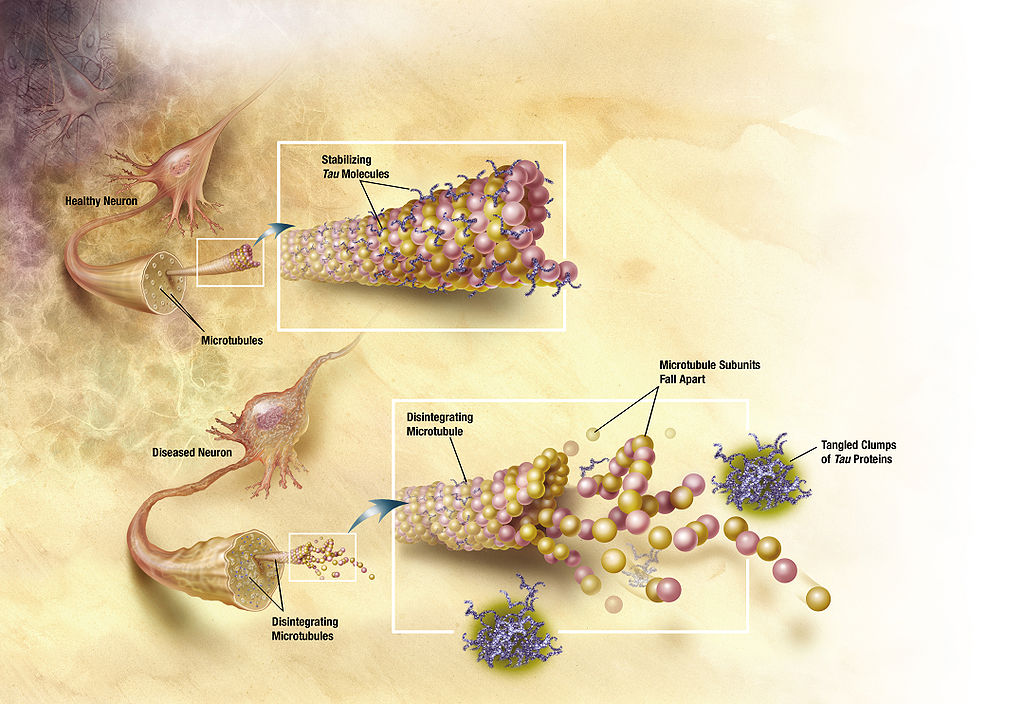
Aglomerados neurofibrilares como são vistos na doença de Alzheimer
Imagem: “Diagram of how microtubules desintegrate with Alzheimer’s disease” por ADEAR. Licença: Public DomainEntrevistar familiares é essencial para se obter um histórico de alterações cognitivas e comportamentais.
O comprometimento da memória é o sintoma inicial mais MAIS Androgen Insensitivity Syndrome comum da doença de Alzheimer.
A duração típica da doença de Alzheimer sintomática é de 8 a 10 anos, mas o curso varia de 1 a 25 anos.
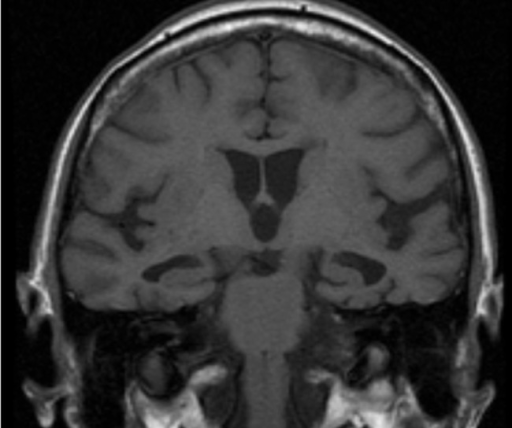
Doença de Alzheimer:
RM com ponderação em T1 que mostra atrofia do hipocampo bilateral típica da doença de Alzheimer
Não há cura para a doença de Alzheimer, mas os fármacos podem retardar o declínio funcional. As decisões de tratamento individualizadas são feitas em conjunto com os indivíduos e os cuidadores após a discussão dos benefícios, riscos e potenciais custos.