A disfagia é a sensação subjetiva de dificuldade em deglutir. Os sintomas podem variar desde uma incapacidade total de deglutir até à sensação de que os alimentos sólidos ou líquidos ficam "presos". A disfagia é classificada como orofaríngea ou esofágica, sendo que a disfagia esofágica apresenta 2 subtipos: funcional e mecânica. Entre as causas comuns de disfagia funcional encontram-se a acalásia, a esclerodermia e o espasmo esofágico difuso (EED). As causas mecânicas de disfagia incluem os anéis, as membranas, as estenoses e o cancro esofágico. A disfagia orofaríngea pode ser decorrente de anomalias estruturais ou da função e coordenação neuromuscular. A investigação diagnóstica depende dos sintomas apresentados pelo doente, podendo incluir manometria, esofagograma baritado ou visualização direta através de laringoscopia nasofaríngea ou endoscopia esofágica. O tratamento varia conforme a causa subjacente.
Última atualização: Jan 16, 2024
A disfagia é uma condição em que há uma perturbação do processo de deglutição, geralmente interferindo na capacidade de comer e beber.
A deglutição engloba 3 fases:
Existem 2 categorias de disfagia:
Um estudo baritado mostra um falso divertículo que surge da parede posterior do esófago superior, consistente com um divertículo de Zenker
Imagem: “Lateral X-ray of a Zenker’s diverticula” de James Heilman, MD. Licença: CC BY-SA 4.0.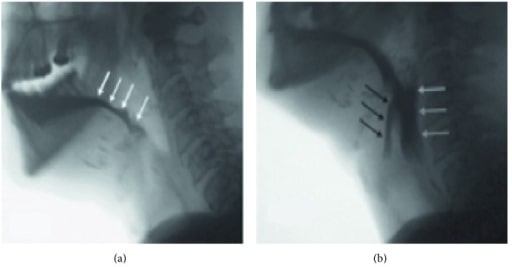
Vista videofluoroscópica num doente submetido a uma glossectomia quase total por cancro da cabeça e pescoço em estadio avançado. O doente apresenta mau controlo do bolo alimentar na cavidade oral e perda precoce para a orofaringe (A, setas brancas). Perdeu a capacidade de elevar e anteriorizar o hioide e a laringe para abrir o esfíncter esofágico superior, o que resulta em disfagia faríngea e retenção de comida na faringe (B, setas brancas) com penetração acima das pregas vocais (setas pretas). Este doente apresenta risco elevado de aspiração.
Imagem: “Lateral fluoroscopic view” de Caterina Giannitto. Licença: CC BY 4.0.O tratamento é orientado pela investigação diagnóstica e tem como objetivo melhorar a transferência dos alimentos e prevenir a aspiração:
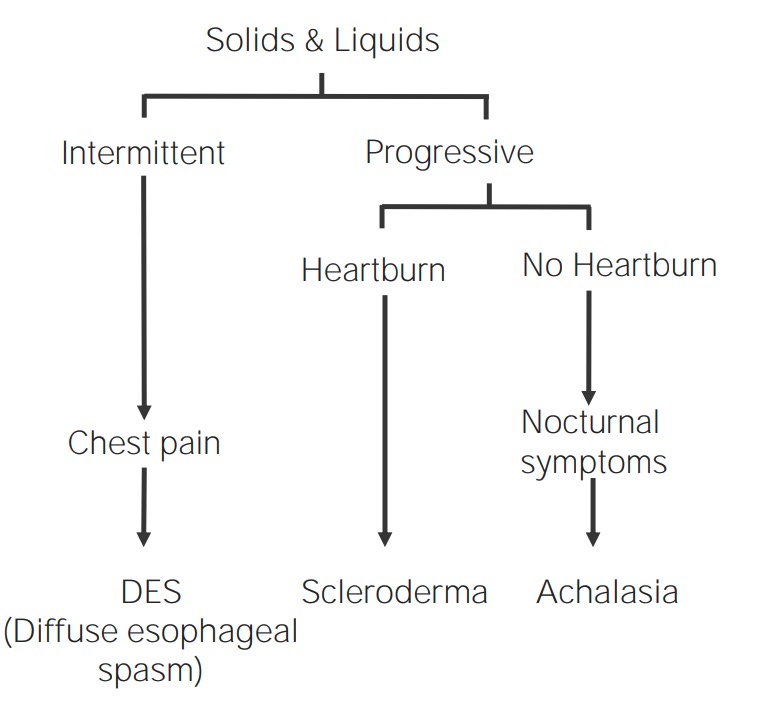
Os distúrbios funcionais e de motilidade esofágicos geralmente ocorrem devido a patologia dos músculos do esófago, causando uma disfunção do peristaltismo. Todos os distúrbios funcionais e de motilidade apresentam disfagia para líquidos e sólidos desde o início.
Visão geral dos distúrbios funcionais e de motilidade
Imagem de Lecturio.Distúrbio da motilidade esofágica caracterizado por contrações hiperdinâmicas e não propulsivas:
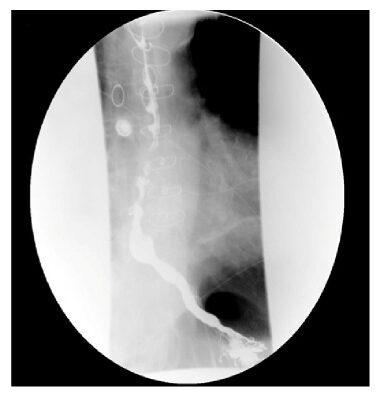
Espasmo esofágico difuso: esofagograma baritado mostra o padrão típico em “saca-rolhas”
Imagem: “Smooth short stricture in the distal esophagus” de Chui Man Carmen Hui et al. Licença: CC BY 4.0.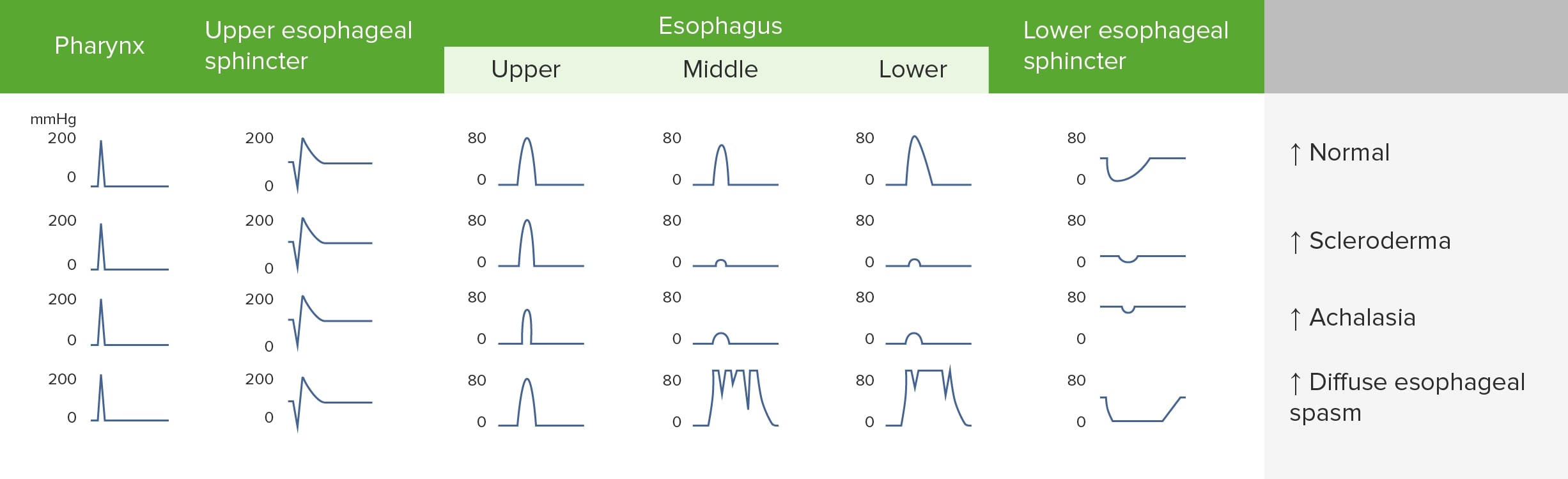
Achados da manometria nos distúrbios da motilidade esofágica
Imagem de Lecturio.A esclerodermia é uma doença autoimune que pode causar atrofia e esclerose do esófago distal, resultando na diminuição (ou ausência) do peristaltismo e da pressão do EEI.
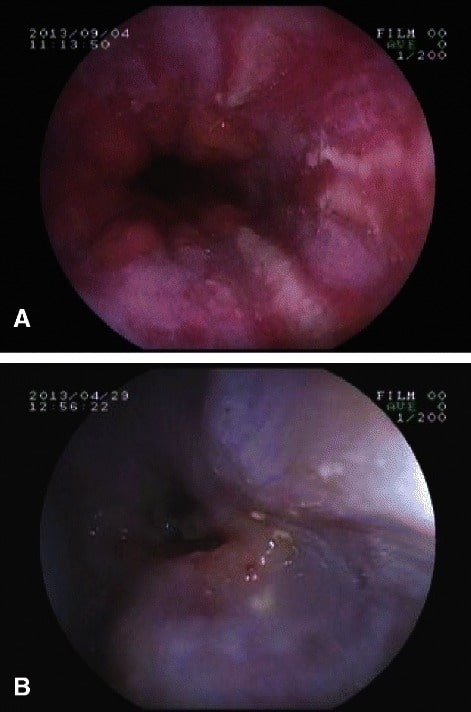
A: endoscopia digestiva alta demonstrando esofagite de refluxo; B: endoscopia digestiva alta demonstrando estenose esofágica num doente com esclerodermia
Imagem: “EGD in systemic sclerosis” by the Postgraduate Department of Dermatology, STDs & Leprosy, Government Medical College, Srinagar, Jammu and Kashmir, India. Licença: CC BY 4.0.Distúrbio neurogénico da motilidade esofágica, que resulta na disfunção do relaxamento do EEI e na diminuição do peristaltismo:
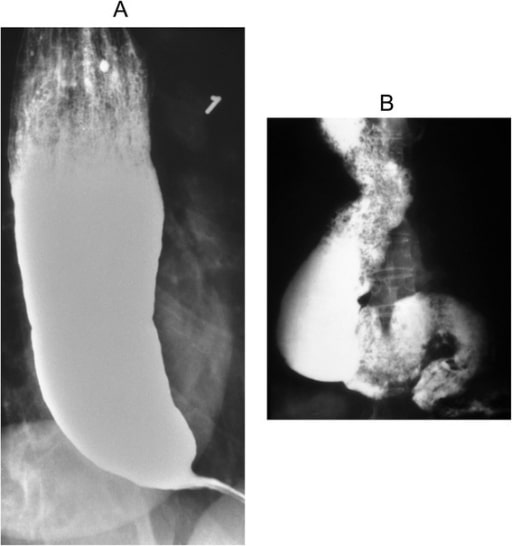
Acalásia: aparência em “bico de pássaro” num esofagograma baritado
Imagem: “Barium swallow” do Department of Internal Medicine, Nashville, TN, USA. Licença: CC BY 4.0.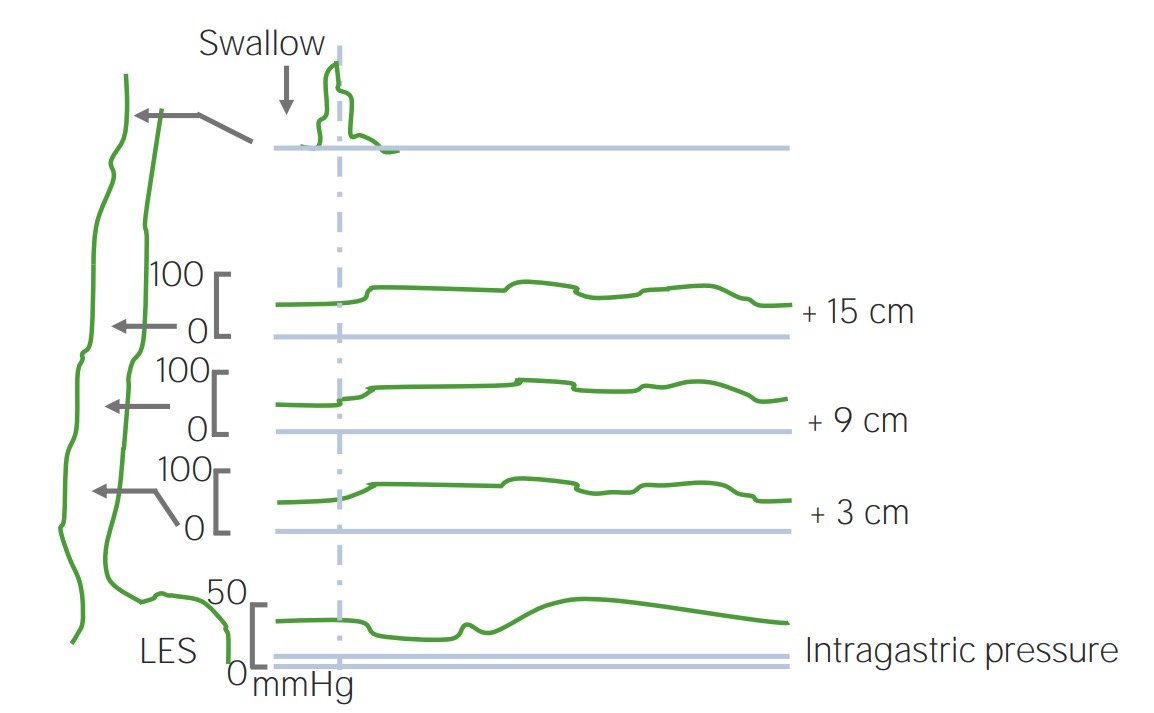
Acalásia: manometria mostrando a elevada pressão do EEI (linha superior)
Imagem de Lecturio.Os distúrbios mecânicos e obstrutivos do esófago geralmente ocorrem devido à obstrução do lúmen esofágico. Todos os distúrbios mecânicos e obstrutivos apresentam disfagia para sólidos com progressão para líquidos.
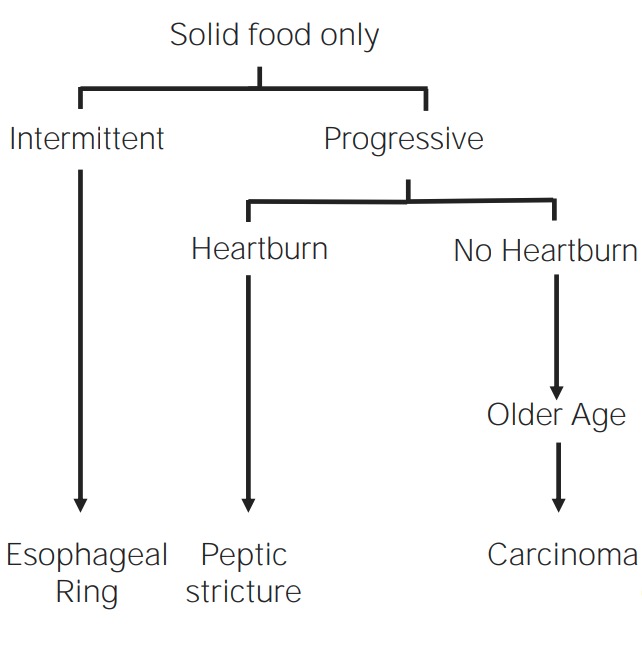
Visão geral dos distúrbios mecânicos e obstrutivos
Imagem de Lecturio.Os anéis e as membranas são estreitamentos finos da mucosa que obstruem parcialmente o lúmen do esófago:
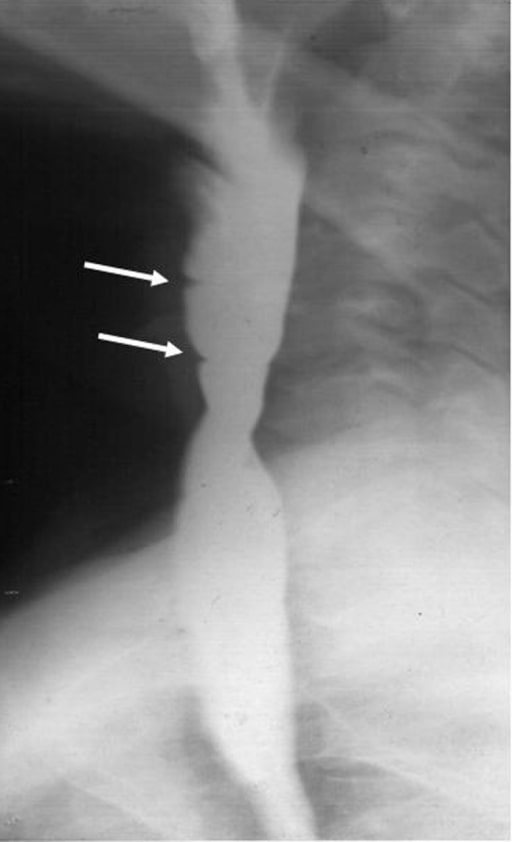
Esofagograma de bário que mostra membranas esofágicas no esófago proximal
Imagem: “Barium swallow examination” de Usha Dutta et al. Licença: CC BY 2.0.Uma estenose esofágica é um estreitamento anormal do lúmen esofágico:
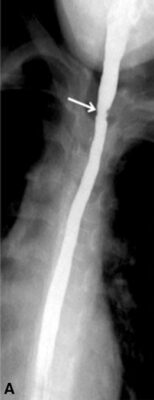
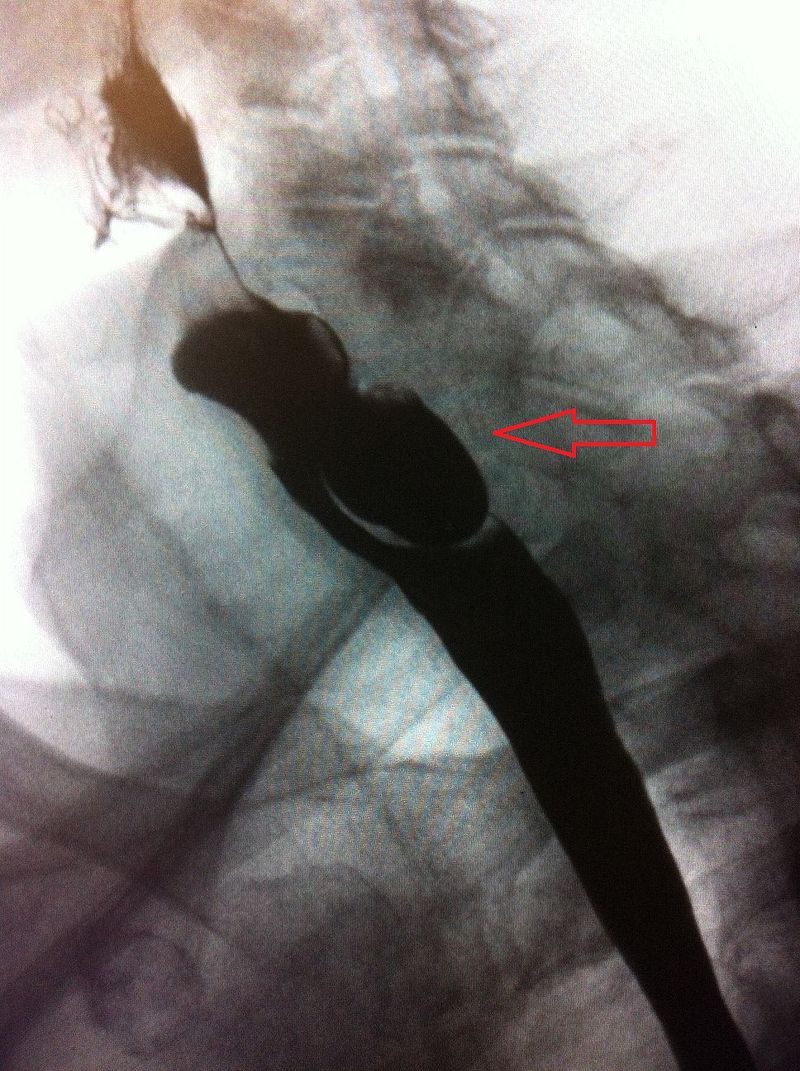
Esofagograma de bário demonstrando uma estenose esofágica (seta). Esta é no esófago proximal, no entanto, as estenoses geralmente acontecem no esófago distal
Imagem: “Barium esophagogram” da Division of Pediatric Gastroenterology, Children’s Hospital, King Fahad Medical City, P. O. Box 59046, Riyadh, 11525, Kingdom of Saudi Arabia. Licença: CC BY 4.0.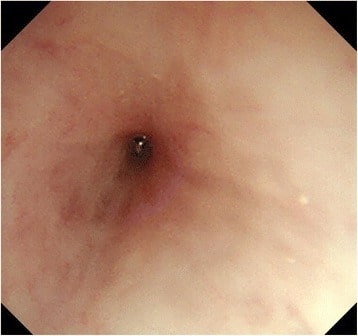
Imagem endoscópica mostrando uma estenose esofágica significativa
Imagem: “Esophagogastroduodenoscopy” do Department of Gastroenterological Surgery, Tokai University School of Medicine, 143 Shimokasuya, Isehara, Kanagawa, 259-1193, Japan. Licença: CC BY 4.0.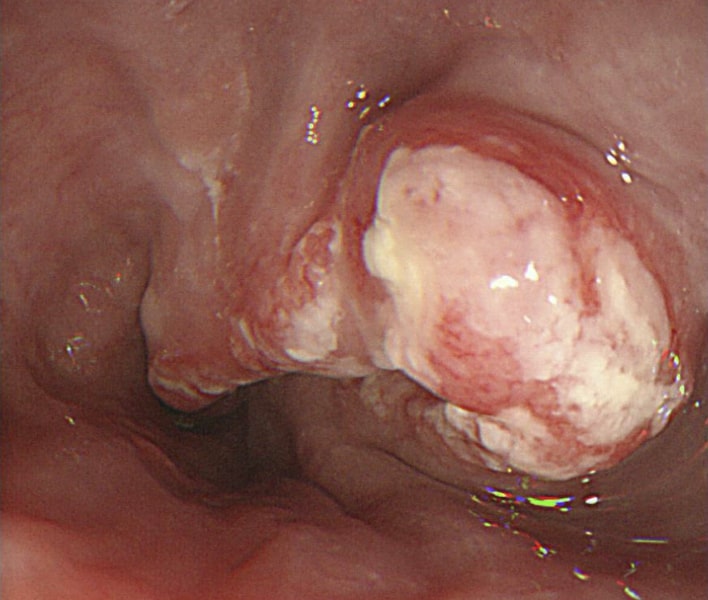
Endoscopia digestiva alta (EDA) mostrando o crescimento da neoplasia (CCE), causando um estreitamento do lúmen
Imagem: “A Late-Stage Squamous Cell Carcinoma” de Brooks PJ, Enoch M-A, Goldman D, Li T-K, Yokoyama A. Licença: C BY 2.5.