As complicações cirúrgicas são condições, doenças ou eventos adversos que ocorrem após procedimentos cirúrgicos. As complicações cirúrgicas gerais mais comuns incluem hemorragia, infeções, lesões nos órgãos circundantes, eventos tromboembólicos venosos e complicações da anestesia. Além disso, os doentes também podem apresentar uma variedade de complicações cardíacas, pulmonares, renais/urológicas e do SNC, especialmente se o doente for idoso e/ou tiver comorbilidades médicas subjacentes. O clínico deve estar ciente de todas estas potenciais complicações e dos seus sintomas de apresentação, para identificar e tratá-las rapidamente. Alguns dos sinais e sintomas mais comuns sugestivos de uma possível complicação incluem taquicardia, hipóxia, febre, dor e alterações do estado de consciência.
Última atualização: Jul 12, 2022
As complicações cirúrgicas são condições, doenças ou eventos adversos que podem ocorrer após procedimentos cirúrgicos.
As complicações cirúrgicas são frequentemente classificadas segundo o momento em que ocorrem em relação ao procedimento:
As complicações gerais comuns e/ou significativas incluem:
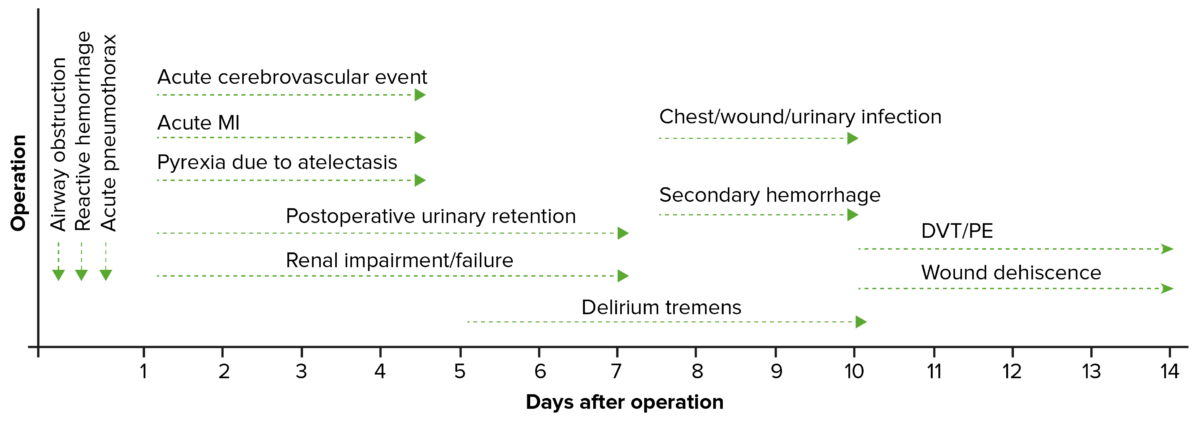
Cronograma de complicações pós-operatórias
DVT: trombose venosa profunda
PE: embolia pulmonar
Os sintomas que podem indicar uma complicação grave podem se apresentar no pós-operatório e justificar uma investigação. Esses sintomas incluem:
Para evitar erros sistémicos e, em última análise, complicações cirúrgicas, quase todos os hospitais possuem mecanismos preventivos padrão, incluindo:
As complicações relacionadas à administração de anestésicos podem ser definidas como as condições ou eventos adversos causados diretamente pelos próprios agentes anestésicos.
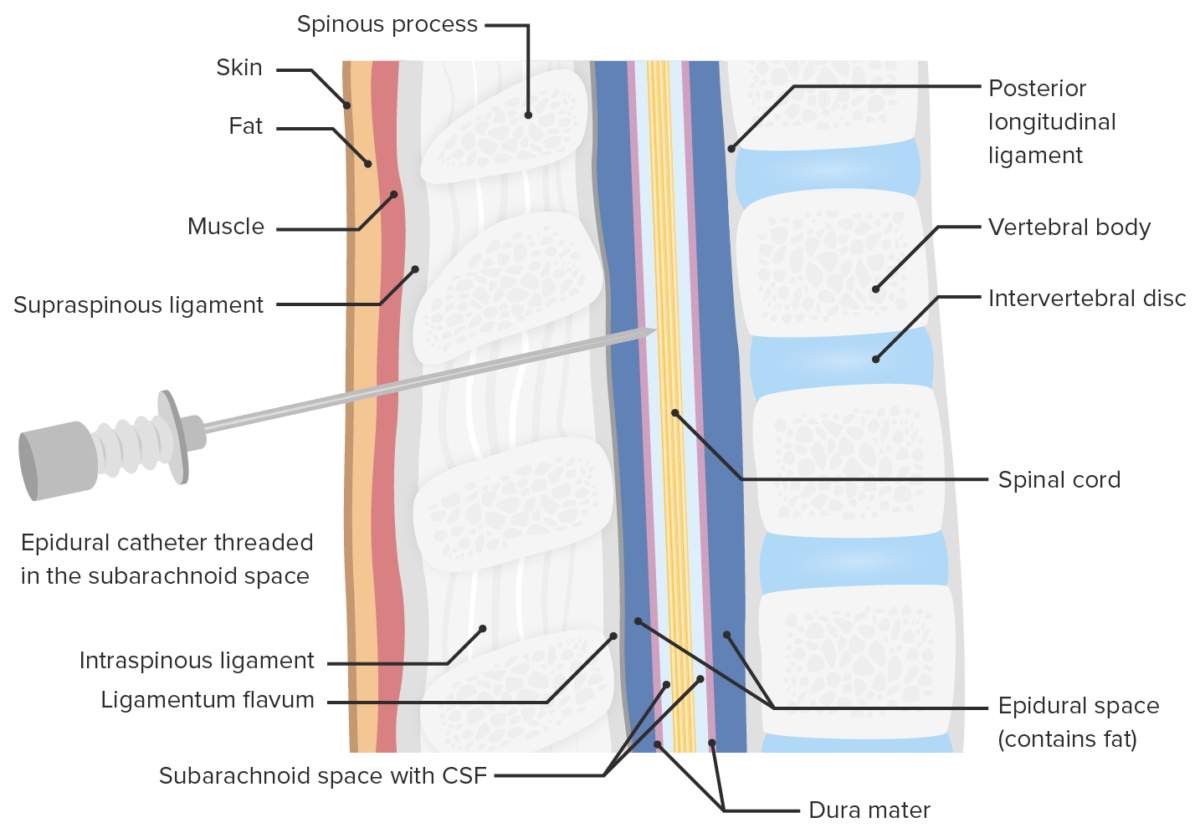
Localização da injeção durante a raquianestesia
Imagem por Lecturio. Licença: CC BY-NC-SA 4.0Durante a cirurgia, enquanto o doente está sob anestesia ou logo depois, as vias aéreas podem ficar obstruídas de várias maneiras. O tratamento envolve aliviar a obstrução e/ou restaurar a respiração. As causas da obstrução incluem:
Apresentação:
Fatores de risco para TVP e EP:
Diagnóstico:
Prevenção:
Tratamento:
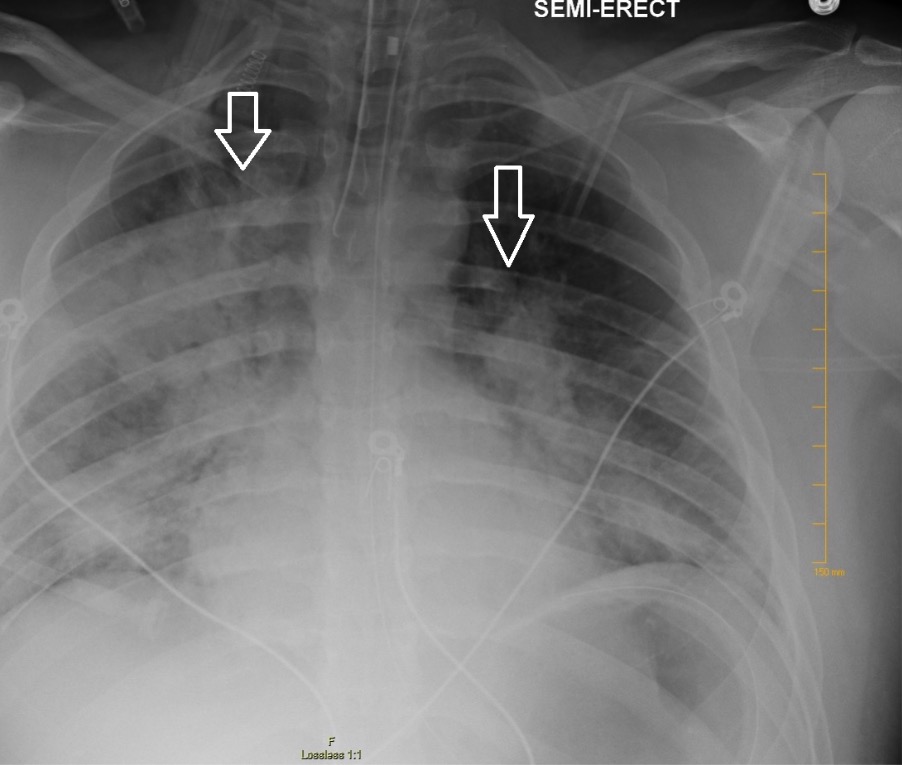
Raio-X de tórax que mostra infiltrados bilaterais em placa, sugestivos de ARDS
Imagem: “Chest radiography demonstrating bilateral hilar opacities” por Ologun G O, Ridley D, Chea N D, et al. (September 08, 2017) Severe ARDS after laparoscopic appendectomy in a young adult. Cureus 9(9): e1664. doi:10.7759/cureus.1664. Licença: CC BY 4.0Indivíduos com problemas cardiovasculares têm maior risco de complicações pós-operatórias. Por este motivo, condições vasculares subjacentes, como hipertensão, devem ser otimizadas o máximo possível antes do procedimento.
A maioria das arritmias observadas na sala de recuperação pós-anestésica (PACU, pela sigla em inglês) é transitória; no entanto, algumas podem persistir, ser sintomáticas ou sugerir uma patologia subjacente mais significativa.
As complicações do SNC são complicações cirúrgicas relativamente comuns, principalmente em idosos. Acidentes vasculares cerebrais e delirium são 2 das complicações mais importantes.
De modo geral, a maioria das feridas cirúrgicas cicatrizam completamente, independentemente da idade. No entanto, o reparo tecidual pode ser dificultado por vários fatores, sendo o mais importante de todos a má técnica cirúrgica.
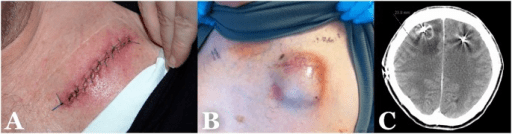
Exemplos de diferentes tipos de infeção do local cirúrgico (SSIs):
A: SSI incisional superficial
B: SSI incisional profunda
C: SSI de órgão ou espaço
Choque resulta da falha em manter uma perfusão tecidual adequada. Vários tipos diferentes de choque podem afetar os doentes no pós-operatório:
Durante e após a cirurgia, a equipa cirúrgica precisa estar atenta a sinais e sintomas que possam sugerir complicações. Alguns dos sinais/sintomas mais importantes que merecem investigação adicional incluem taquicardia, hipóxia, febre, dor e alterações do estado mental.
A febre no pós-operatório pode ocorrer por diversas causas, que devem ser investigadas e tratadas adequadamente.
A dor é frequentemente um sintoma de apresentação que pode indicar uma complicação. A dor pode ser difícil de avaliar porque é subjetiva e é geralmente esperada alguma dor.