A cicatrização de feridas é um processo fisiológico que envolve a reparação dos tecidos em resposta a lesões. Envolve uma complexa interação de vários tipos de células, citocinas e mediadores inflamatórios. O processo geral protege as estruturas subjacentes de danos adicionais. As fases de cicatrização de feridas incluem hemostase, inflamação, granulação e remodelação. Certas doenças como a diabetes, a doença vascular periférica e a desnutrição podem limitar a capacidade do corpo de se curar, resultando assim em complicações.
Última atualização: Apr 17, 2022
Existem 3 fases principais de cicatrização de feridas:
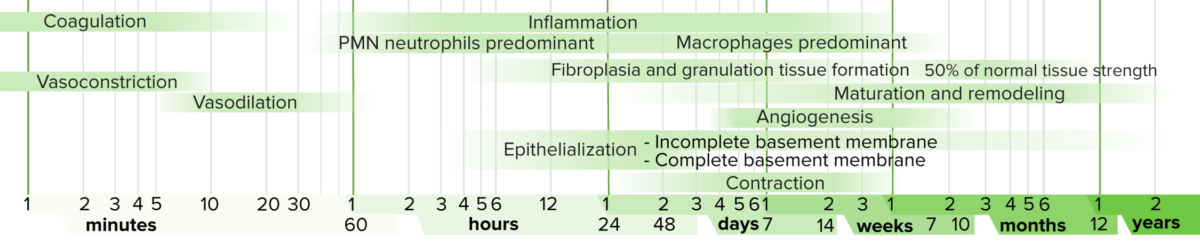
Cronologia da cicatrização de feridas
Imagem: “Timeline of Wound Healing” por Wikimedia Commons. Licença: Public Domain Files| Dia 1 |
|
|---|---|
| Dia 2 |
|
| Dia 3 |
|
| Dias 4-6 |
|
| Semana 2 |
|
| Mês 1 |
|
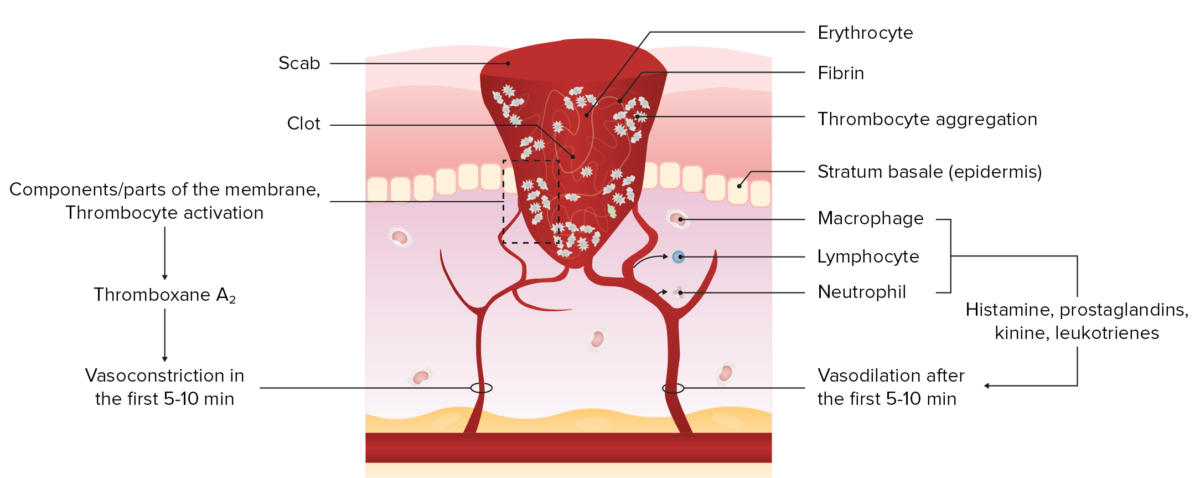
Fase exsudativa (imediatamente após a lesão): hemostase e inflamação
Imagem por Lecturio.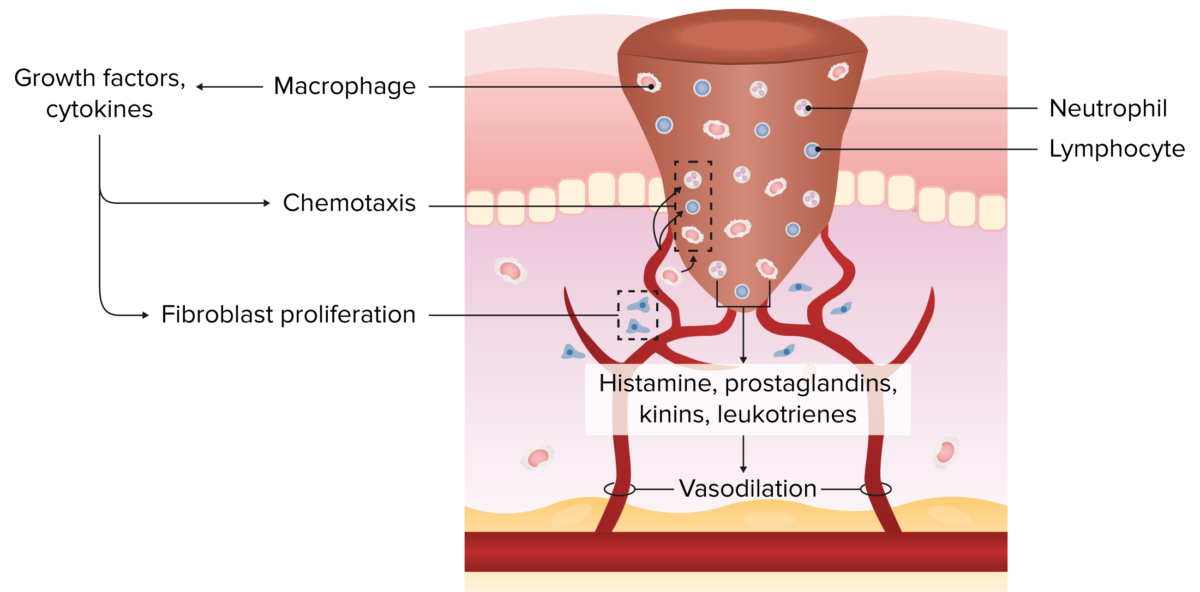
Fase exsudativa (dia 1-4): inflamação e reabsorção
Imagem por Lecturio.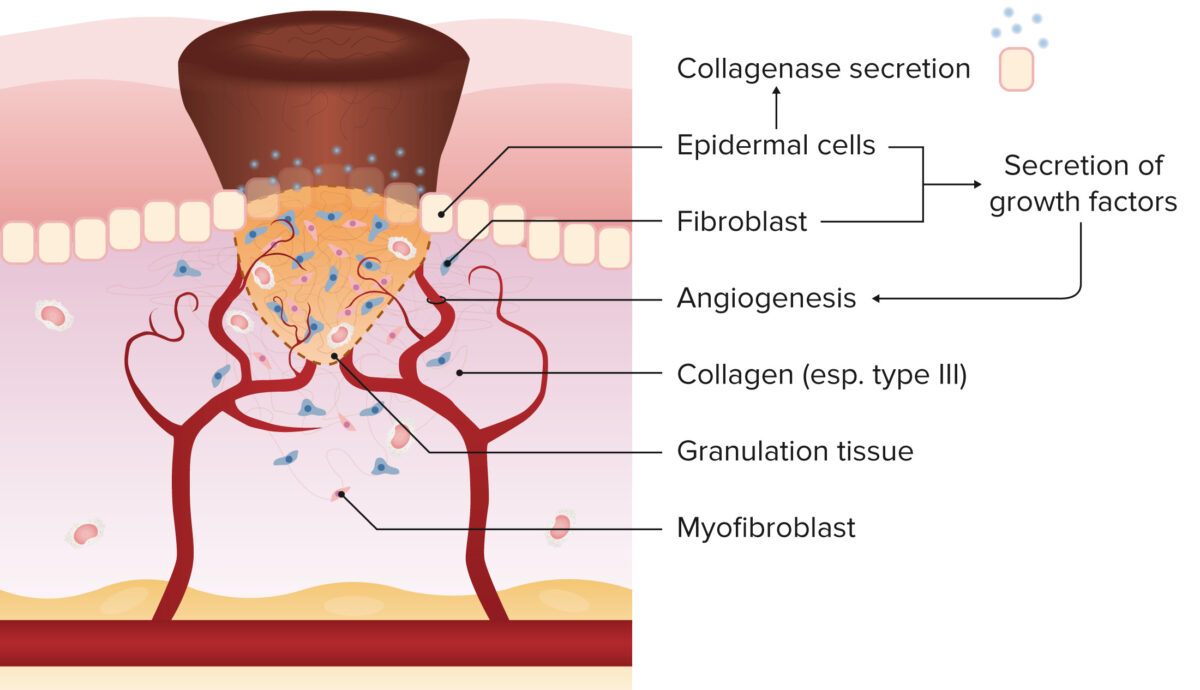
Fase proliferativa (dia 2-16): granulação
Imagem por Lecturio.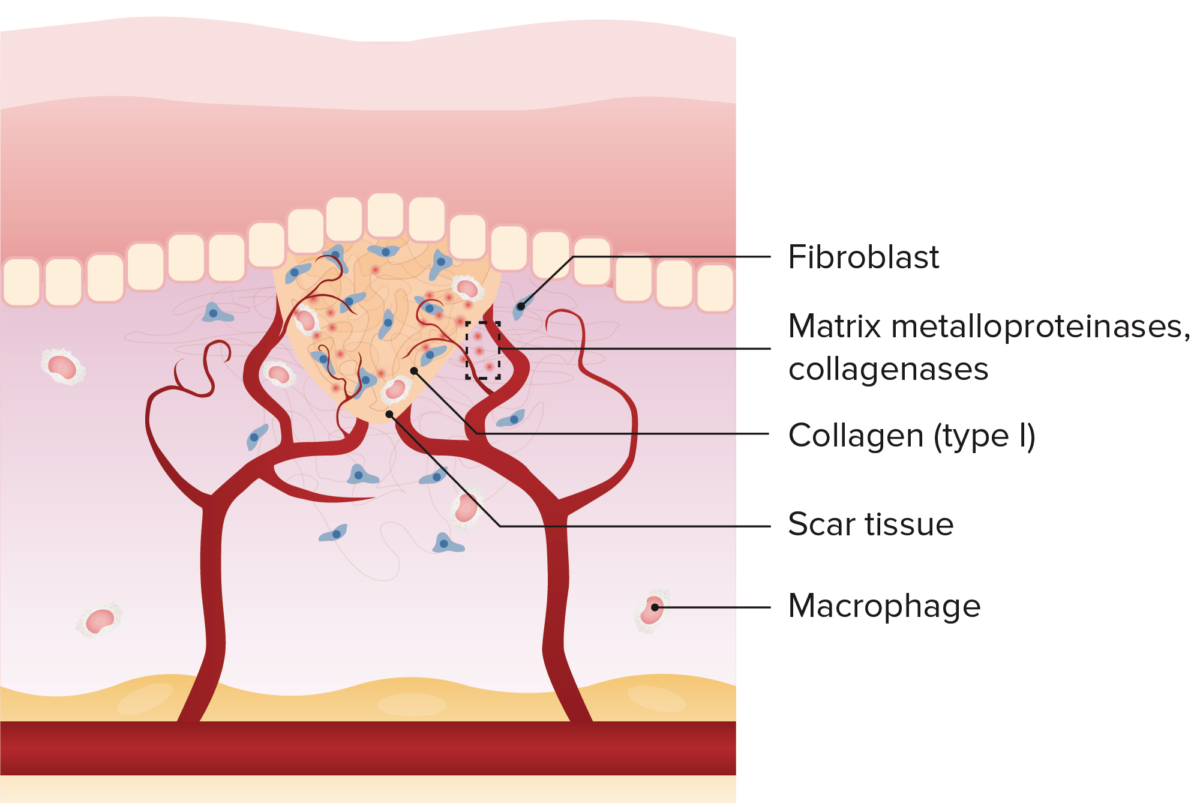
Fase de reparação (dias 5-25): epitelização
Imagem por Lecturio.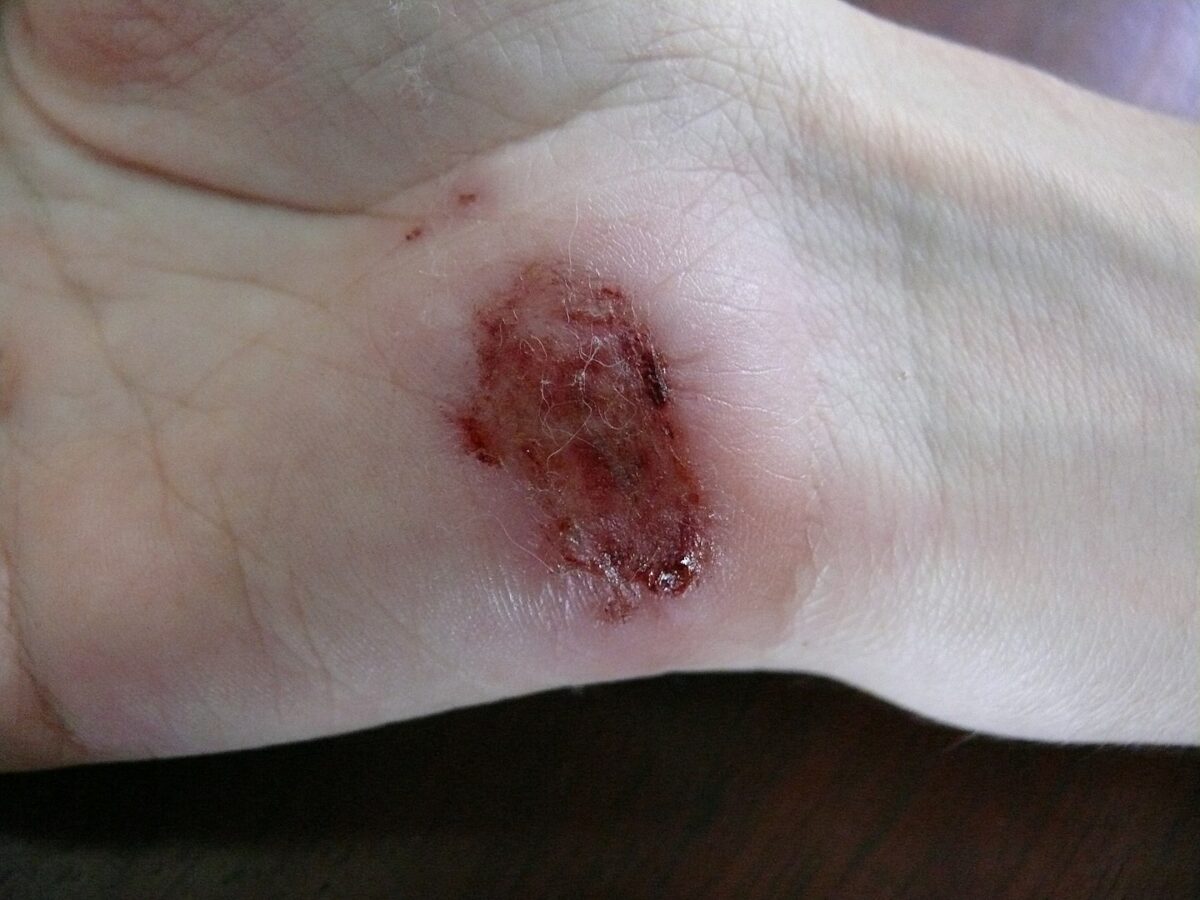
Ferida na palma da mão um dia depois de uma queda de uma bicicleta sobre cimento: dia 1
Imagem: “Wound on palm of hand” por Arria Belli – Own Work. Licença: Public Domain Files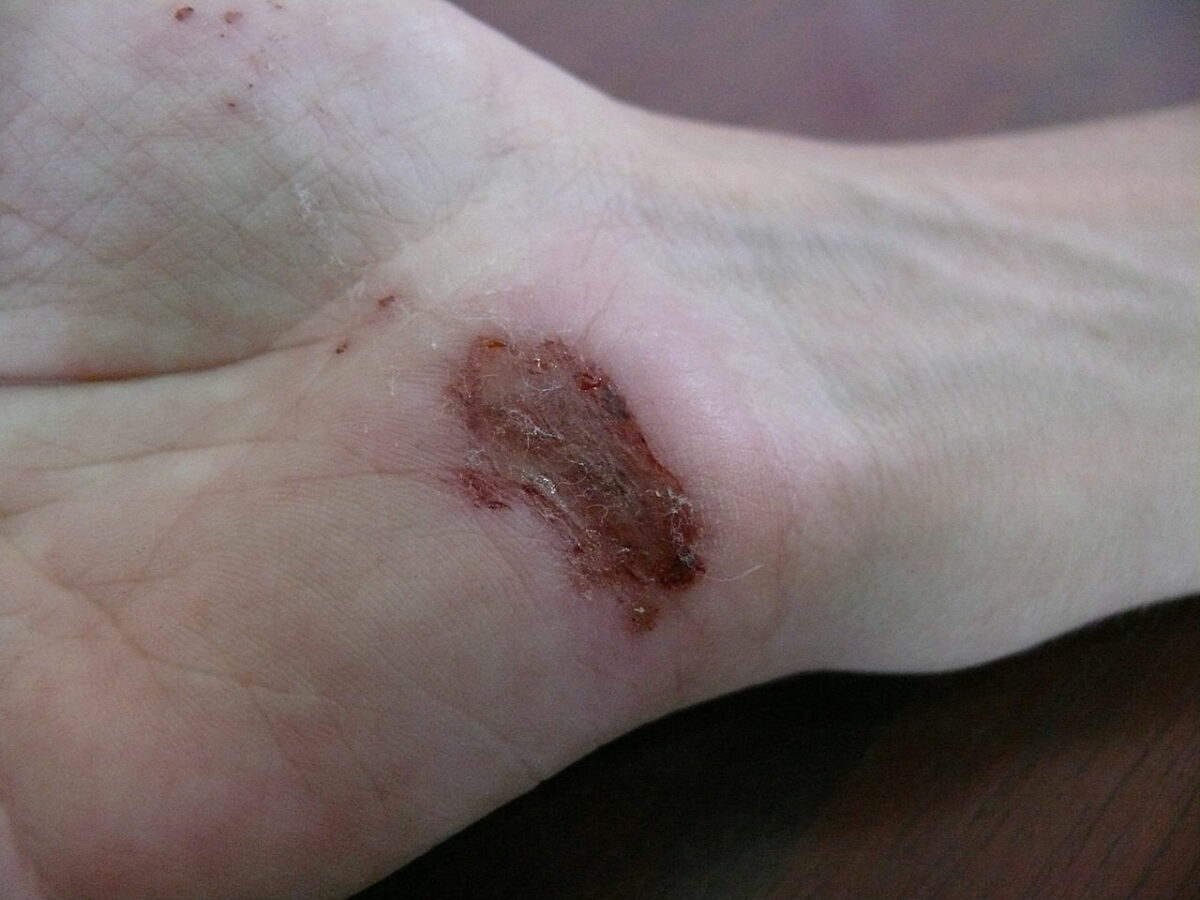
Ferida na palma da mão um dia depois de uma queda de uma bicicleta sobre cimento: dia 2
Imagem: “Wound on palm of hand” por Arria Belli – Own Work. Licença: Public Domain Files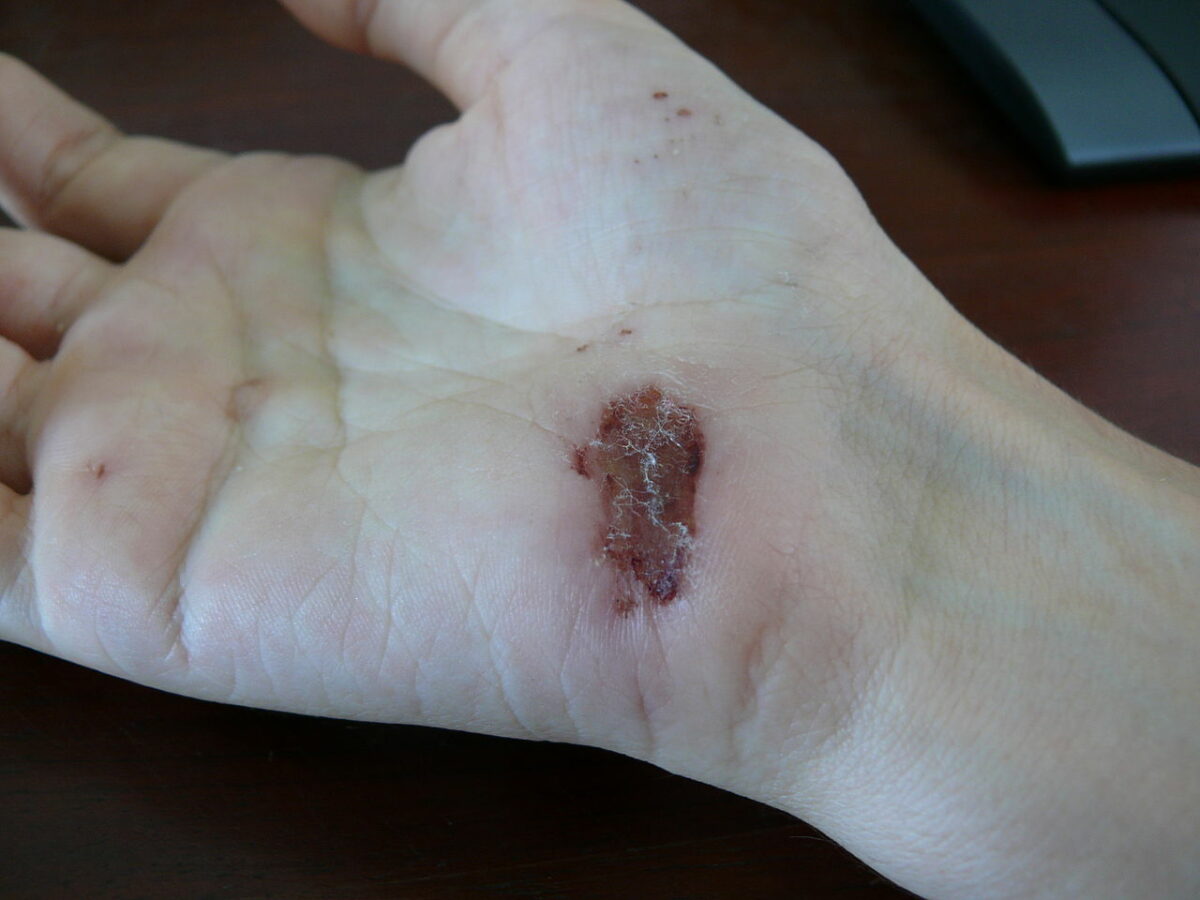
Ferida na palma da mão um dia depois de uma queda de uma bicicleta sobre cimento: dia 3
Imagem: “Wound on palm of hand” por Arria Belli – Own Work. Licença: Public Domain Files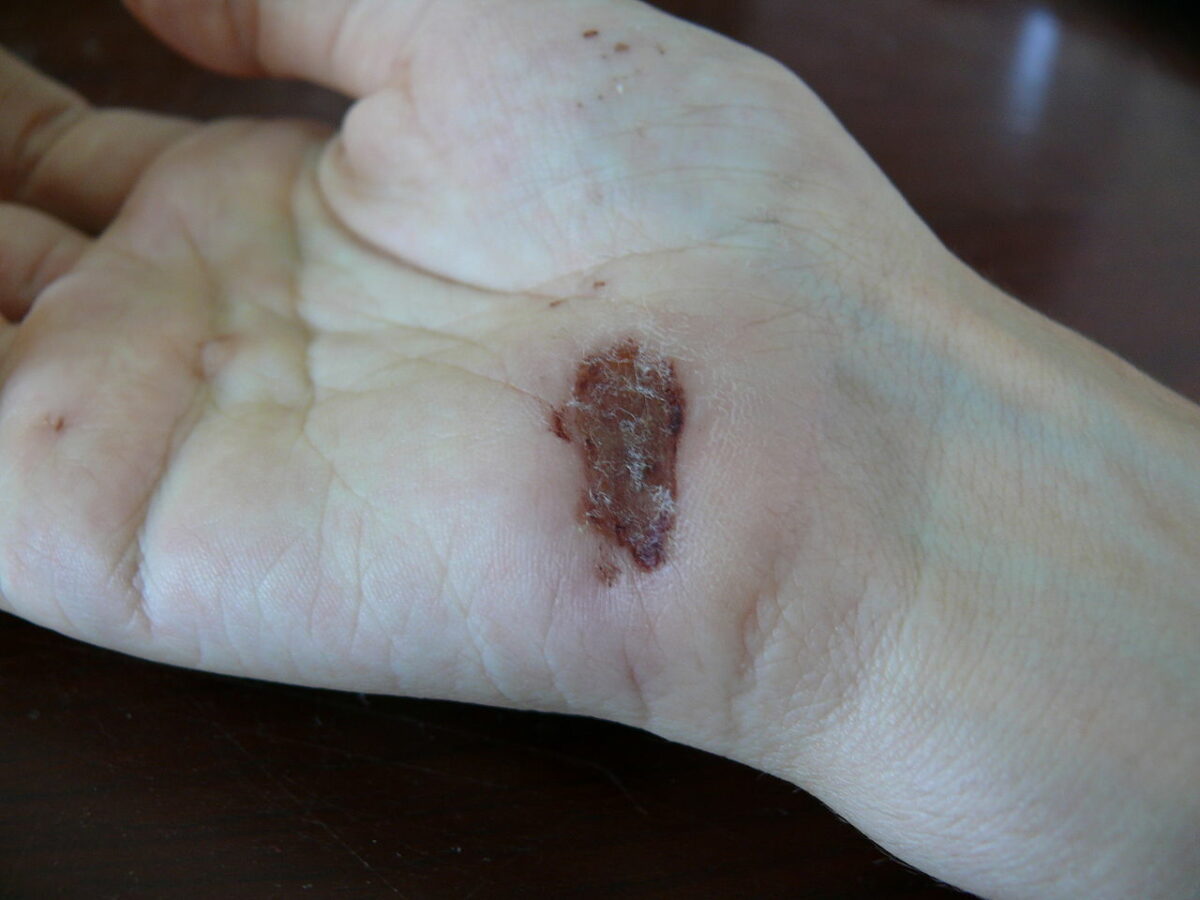
Ferida na palma da mão um dia depois de uma queda de uma bicicleta sobre cimento: dia 4
Imagem: “Wound on palm of hand” por Arria Belli – Own Work. Licença: Public Domain Files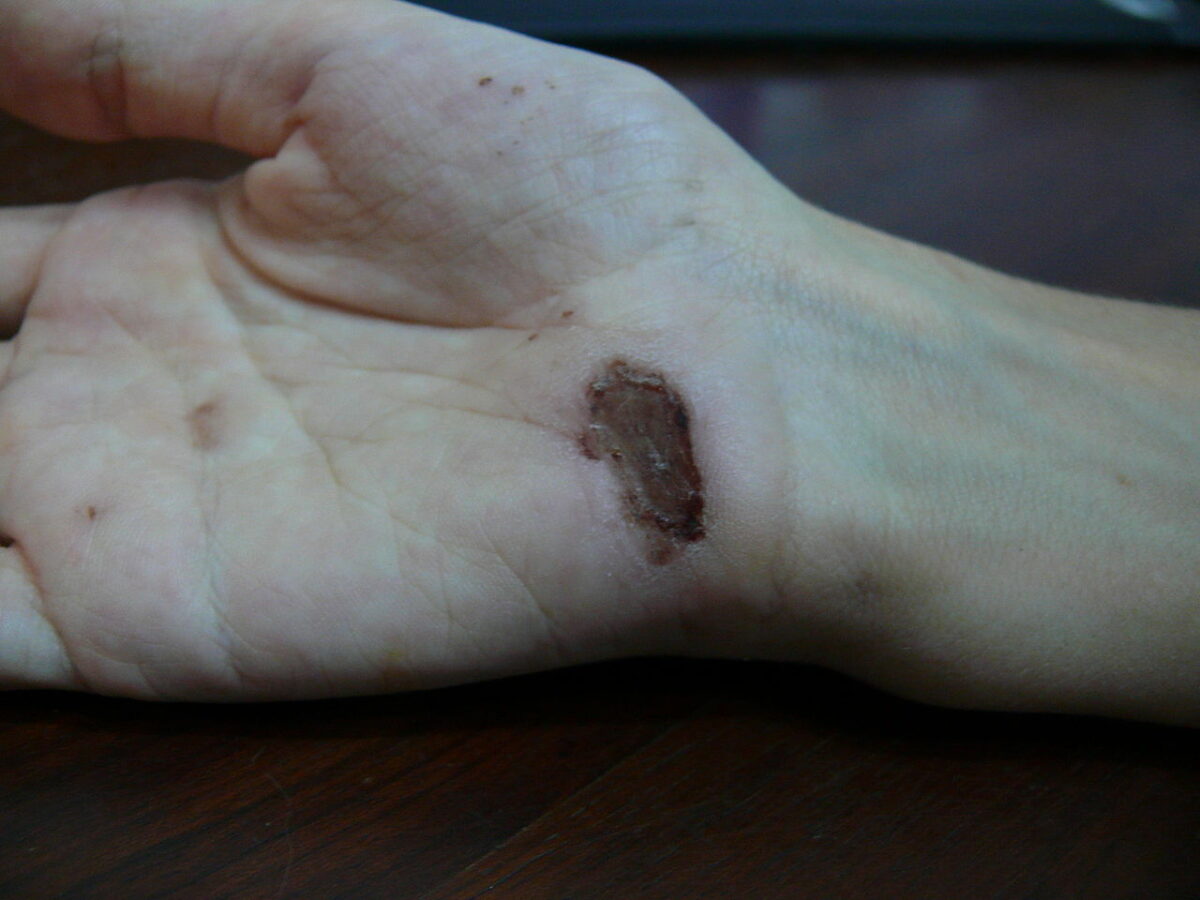
Ferida na palma da mão um dia depois de uma queda de uma bicicleta sobre cimento: dia 5
Imagem: “Wound on palm of hand” por Arria Belli – Own Work. Licença: Public Domain Files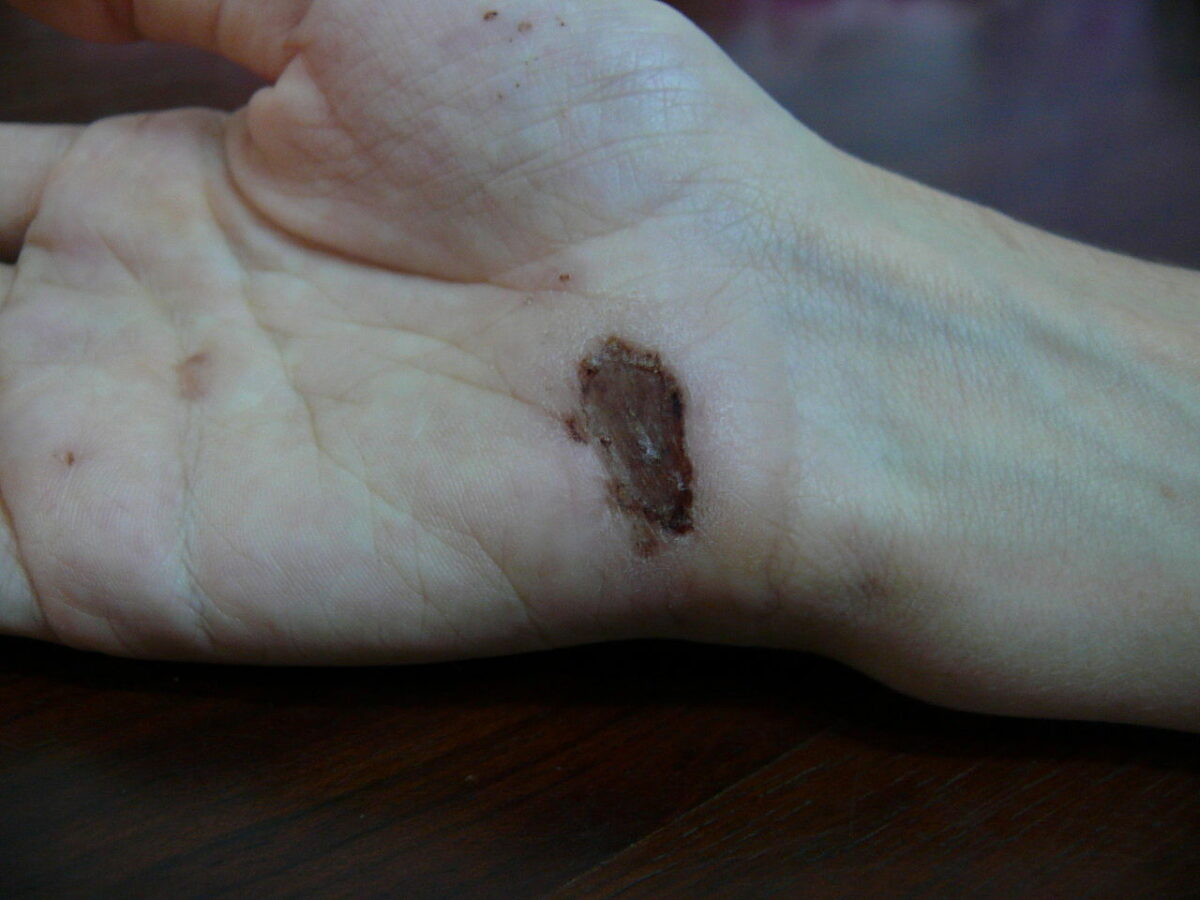
Ferida na palma da mão um dia depois de uma queda de uma bicicleta sobre cimento: dia 6
Imagem: “Wound on palm of hand” por Arria Belli – Own Work. Licença: Public Domain Files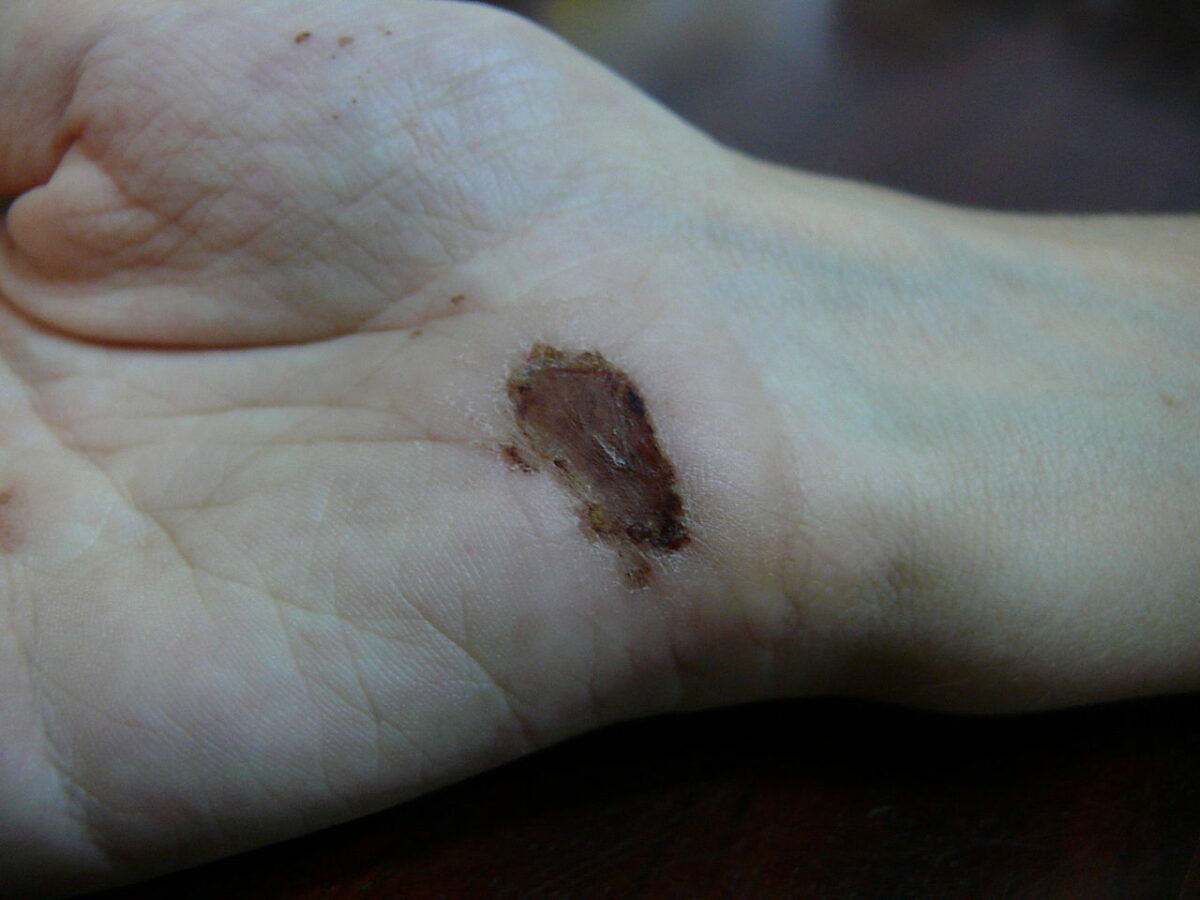
Ferida na palma da mão um dia depois de uma queda de uma bicicleta sobre cimento: dia 7
Imagem: “Wound on palm of hand” por Arria Belli – Own Work. Licença: Public Domain Files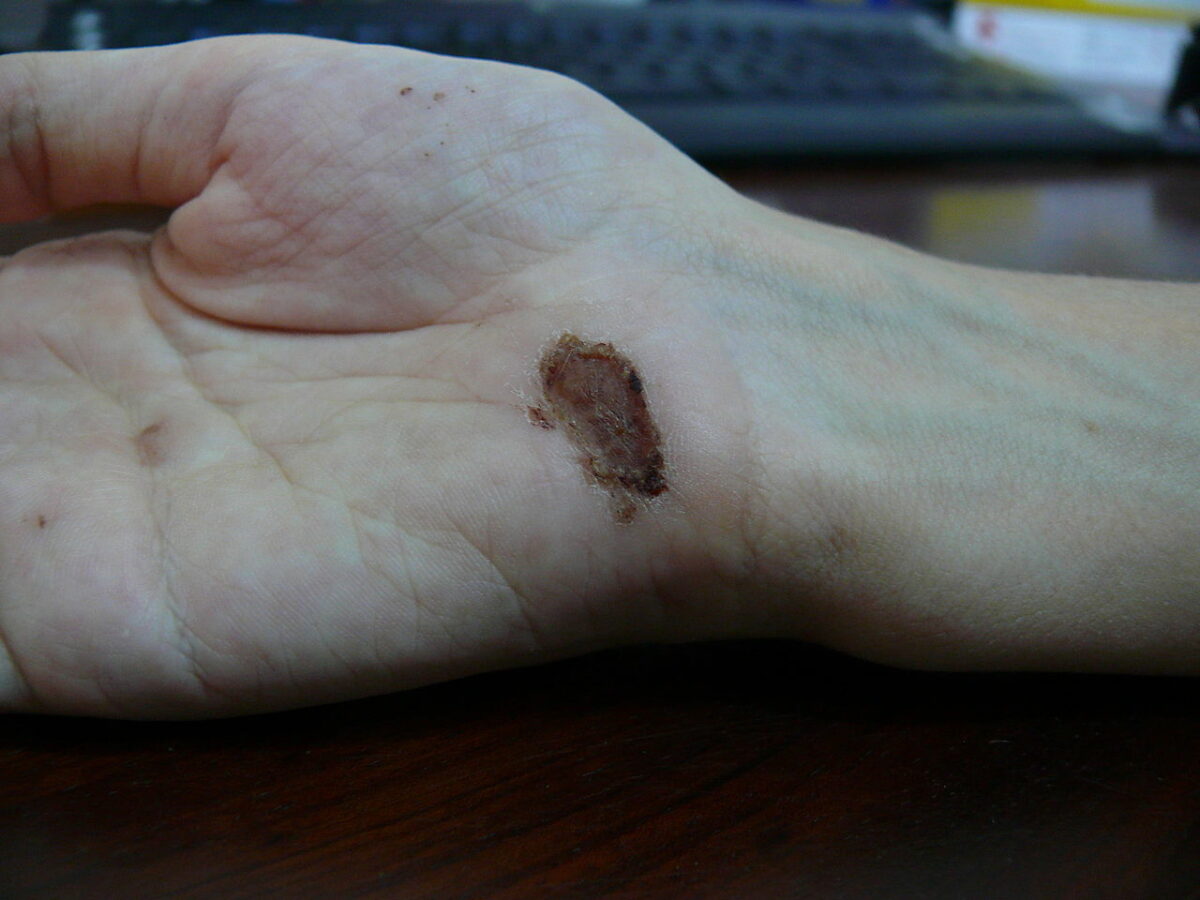
Ferida na palma da mão um dia depois de uma queda de uma bicicleta sobre cimento: dia 8
Imagem: “Wound on palm of hand” por Arria Belli – Own Work. Licença: Public Domain Files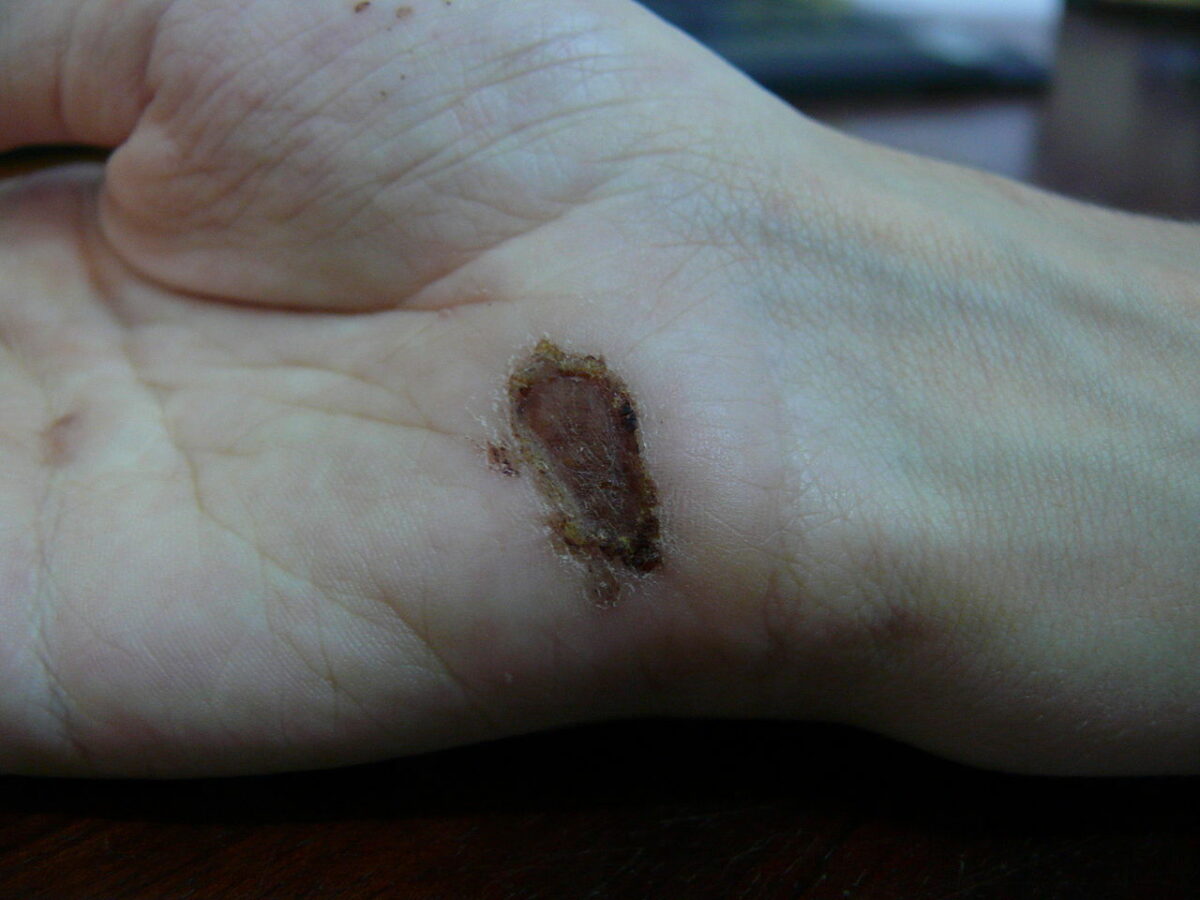
Ferida na palma da mão um dia depois de uma queda de uma bicicleta sobre cimento: dia 9
Imagem: “Wound on palm of hand” por Arria Belli – Own Work. Licença: Public Domain Files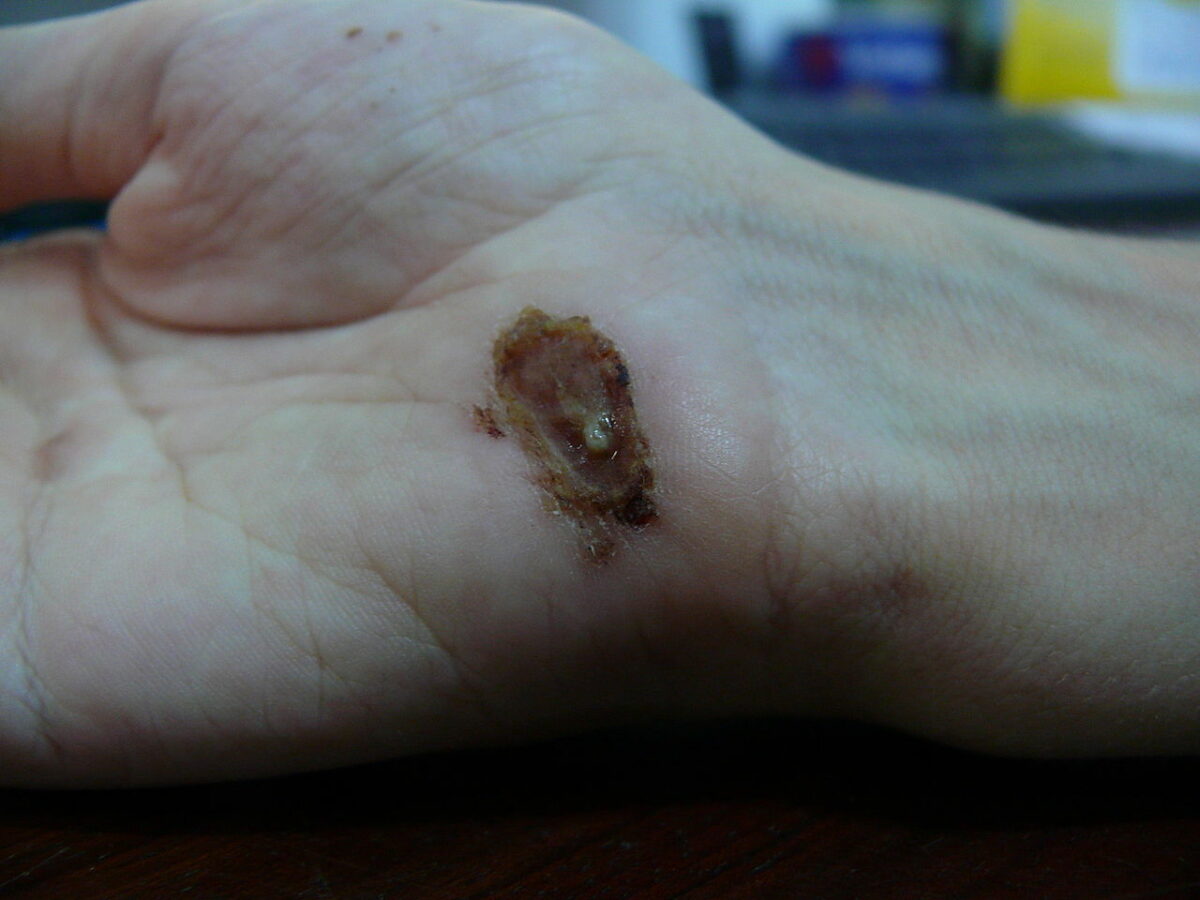
Ferida na palma da mão um dia depois de uma queda de uma bicicleta sobre cimento: dia 10
Imagem: “Wound on palm of hand” por Arria Belli – Own Work. Licença: Public Domain Files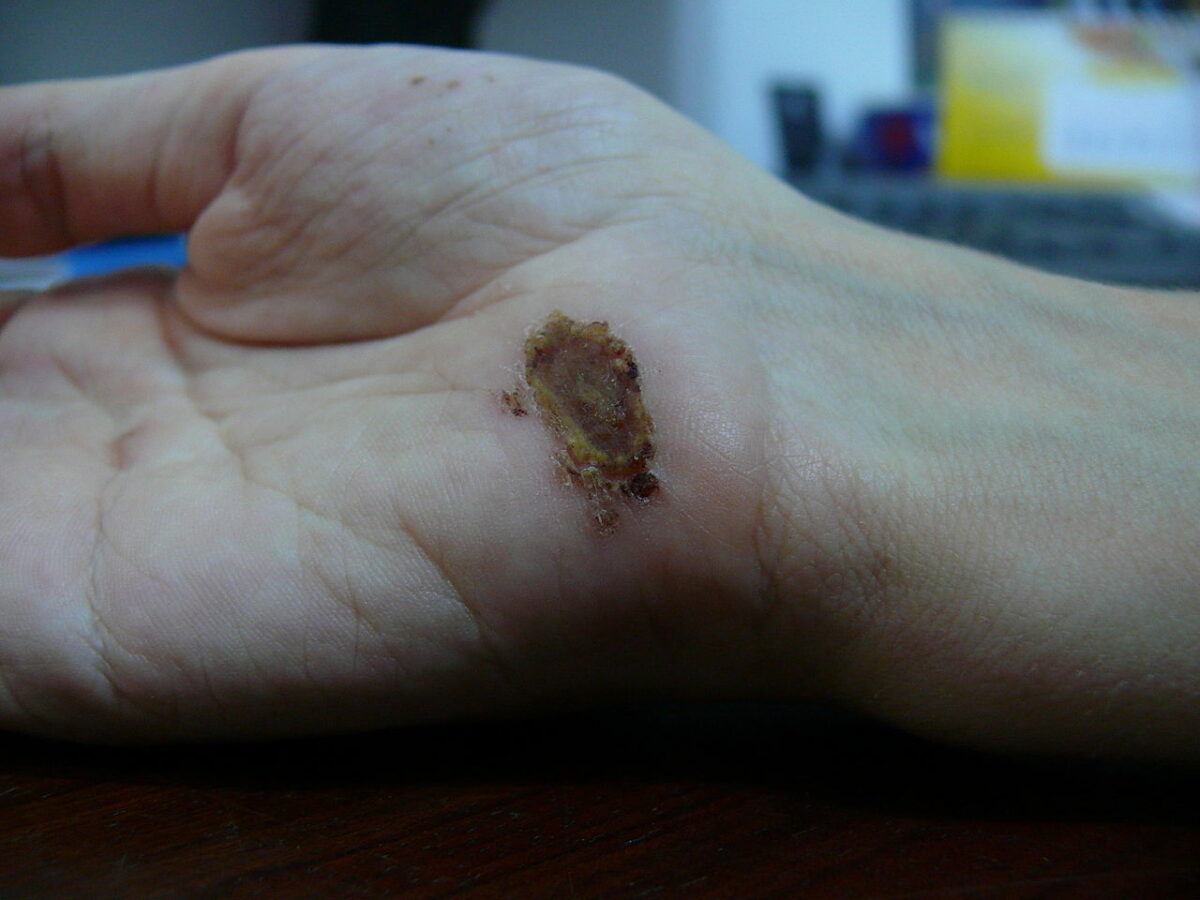
Ferida na palma da mão um dia depois de uma queda de uma bicicleta sobre cimento: dia 11
Imagem: “Wound on palm of hand” por Arria Belli – Own Work. Licença: Public Domain Files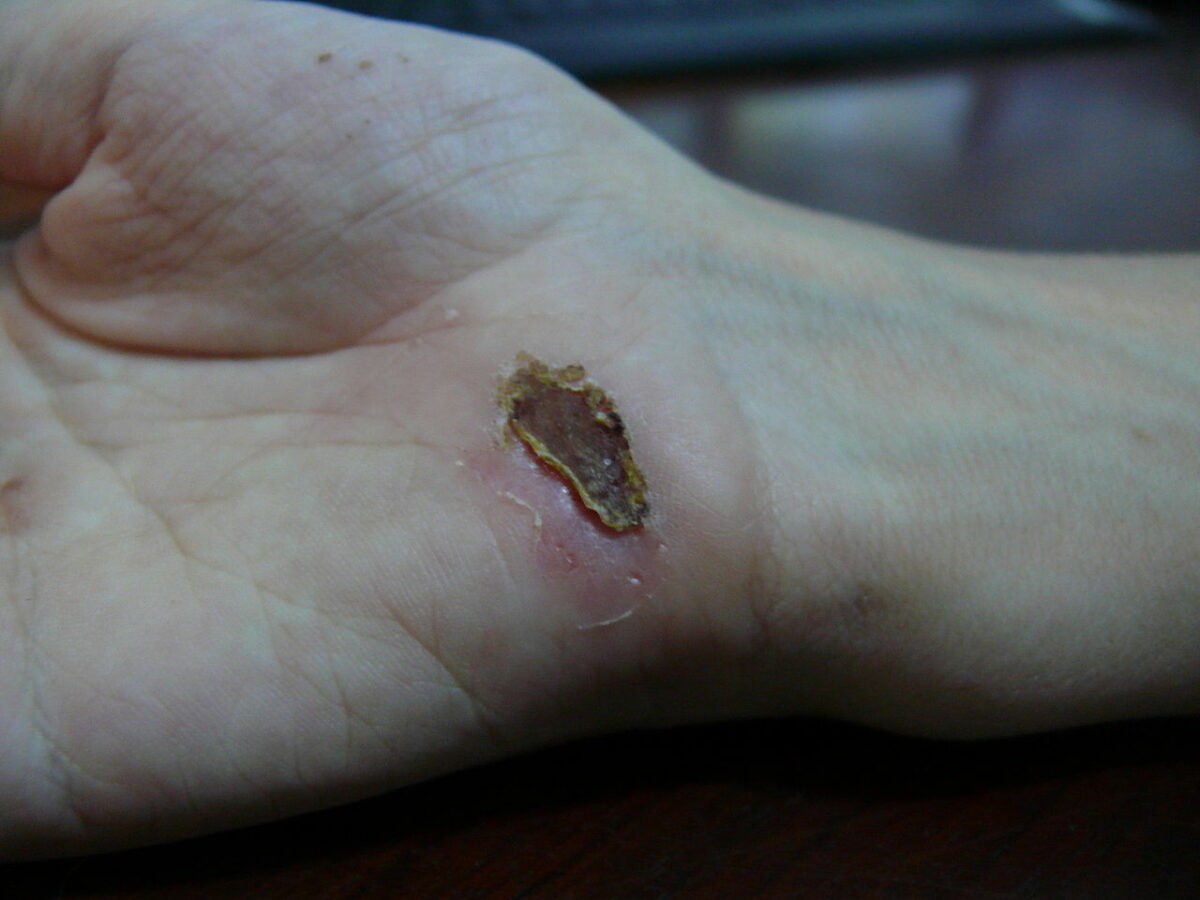
Ferida na palma da mão um dia depois de uma queda de uma bicicleta sobre cimento: dia 12
Imagem: “Wound on palm of hand” por Arria Belli – Own Work. Licença: Public Domain Files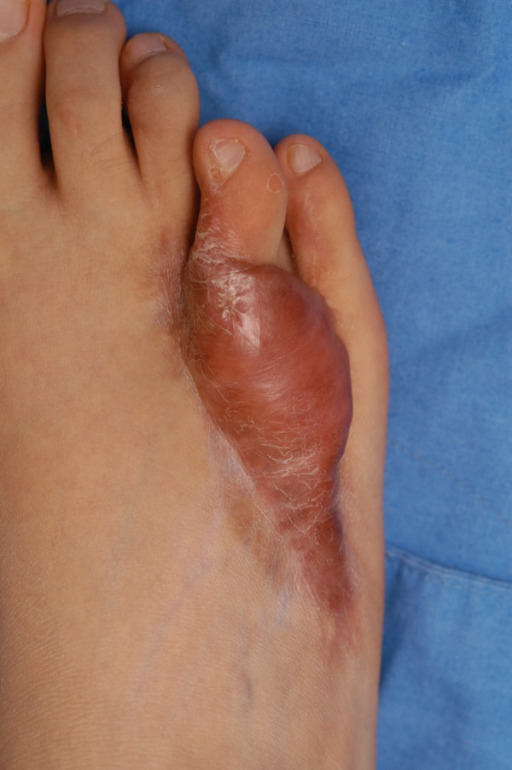
Queloide encontrada no pé de um paciente
Imagem: “Preoperative appearance of a patient” por Department of Plastic and Reconstructive Surgery, Kangbuk Samsung Hospital, Seoul; Deokjeok Health Care Center, Incheon. Licença: CC BY 2.0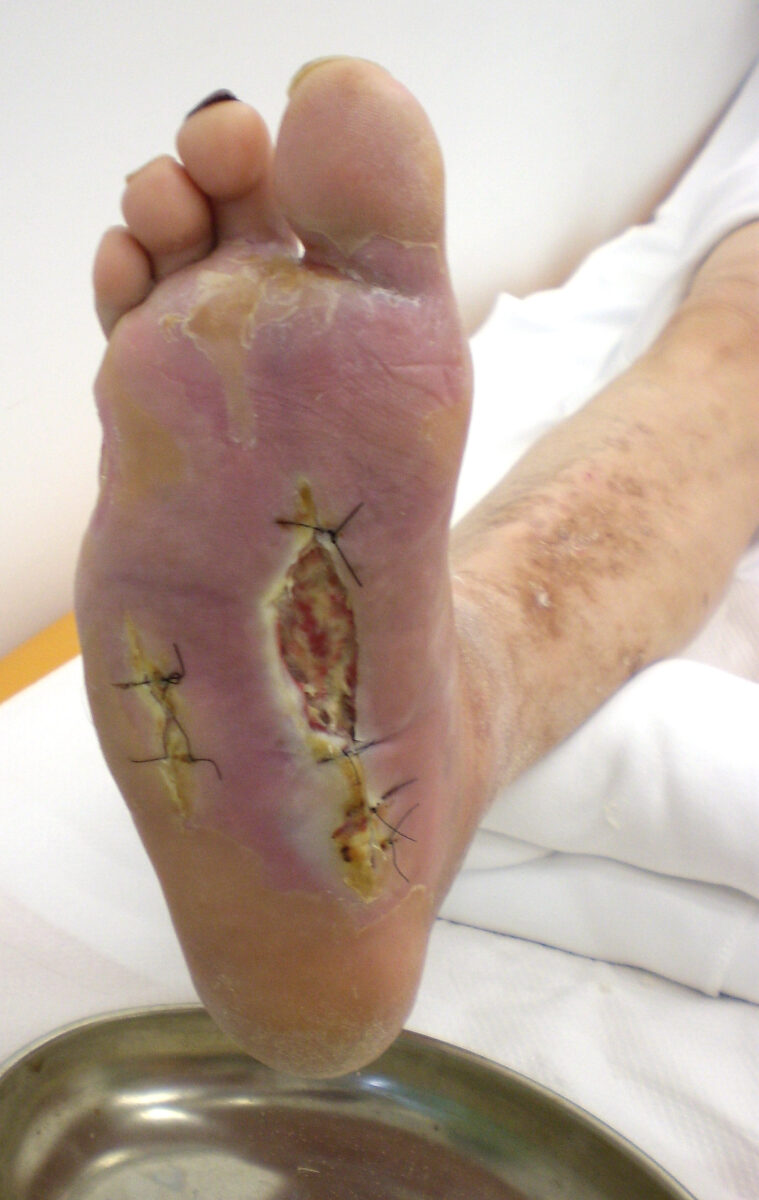
Síndrome do pé diabético
Imagem: por Intermedichbo from Wikimedia Commons. Licença: CC BY-SA 4.0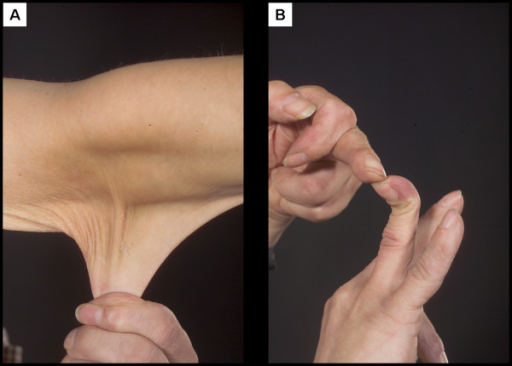
Exemplo de um paciente com síndrome de Ehlers-Danlos
Imagem: por Division of Ophthalmology and Visual Sciences, Queen Medical Centre, University of Nottingham, Nottingham, NG7 2UH, UK. Licença: CC BY 2.0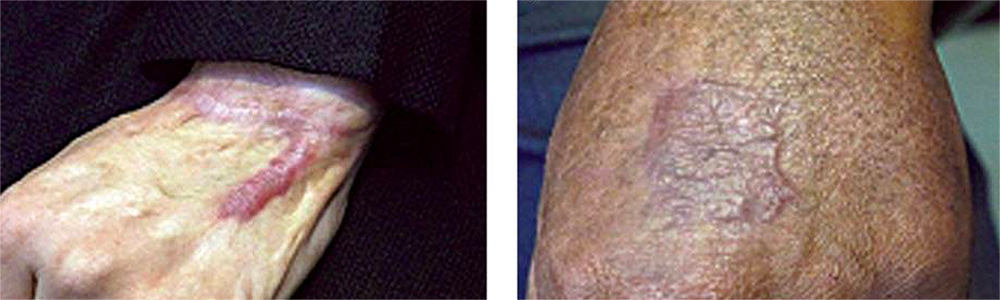
Dois exemplos de cicatrizes hipertróficas no dorso da mão
Imagem: “Treatment of Hypertrophic Scar in Human with Autologous Transplantation of Cultured Keratinocytes and Fibroblasts along with Fibrin Glue” por Department of Stem Cells and Developmental Biology at Cell Science Research Center, Royan Institute for Stem Cell Biology and Technology, ACECR, Tehran, Iran. Licença: CC BY 2.5, editado por Lecturio.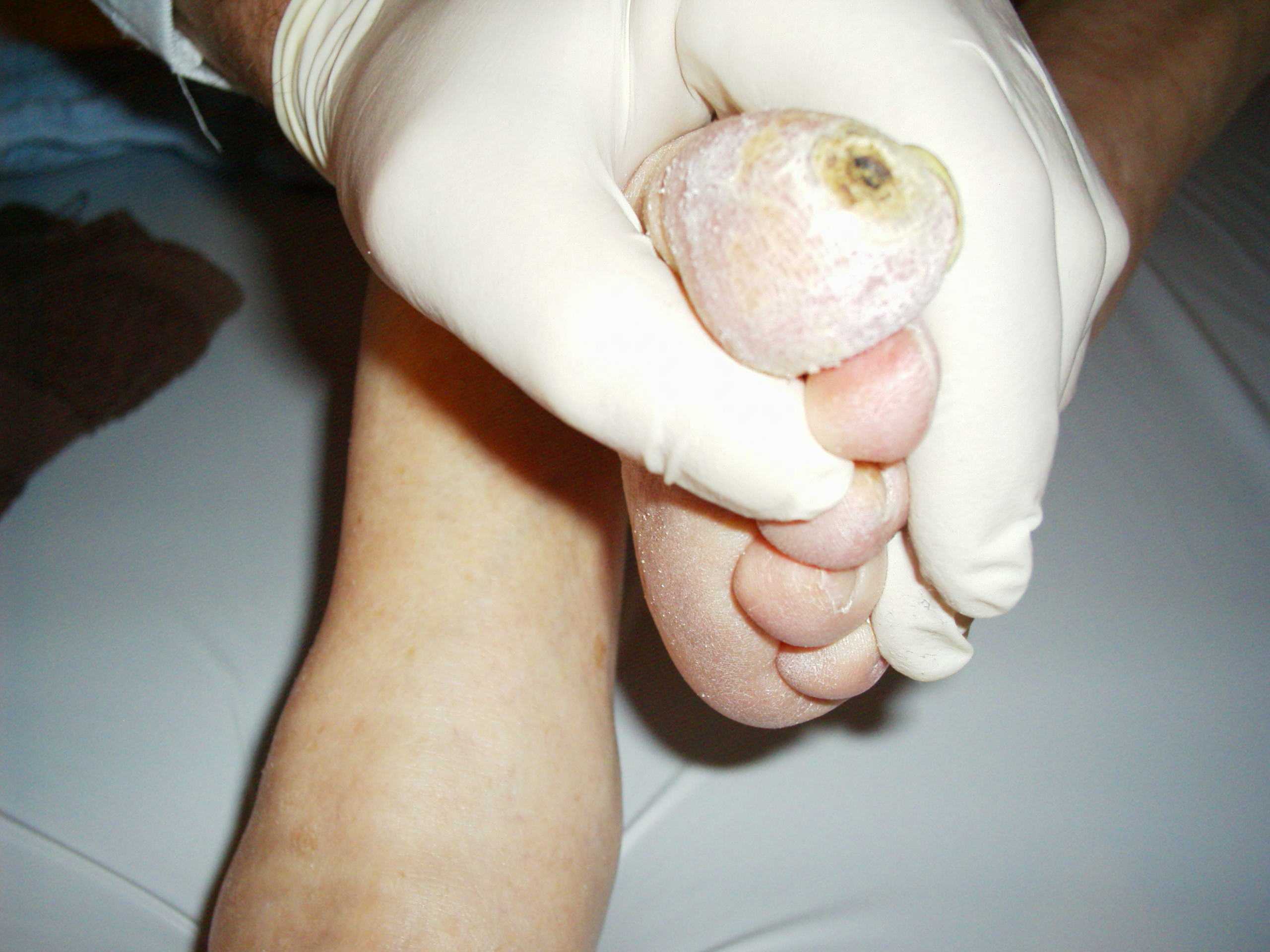
Úlcera diabética no hálux
Image: “Diabetisches Fußsyndrom” por Papa1234. License: Public Domain