O botulismo é uma síndrome neuroparalítica rara causada por Clostridium botulinum Clostridium botulinum A species of anaerobic, gram-positive, rod-shaped bacteria in the family clostridiaceae that produces proteins with characteristic neurotoxicity. It is the etiologic agent of botulism in humans, wild fowl, horses; and cattle. Seven subtypes (sometimes called antigenic types, or strains) exist, each producing a different botulinum toxin (botulinum toxins). The organism and its spores are widely distributed in nature. Clostridia ( C. botulinum C. botulinum A species of anaerobic, gram-positive, rod-shaped bacteria in the family clostridiaceae that produces proteins with characteristic neurotoxicity. It is the etiologic agent of botulism in humans, wild fowl, horses; and cattle. Seven subtypes (sometimes called antigenic types, or strains) exist, each producing a different botulinum toxin (botulinum toxins). The organism and its spores are widely distributed in nature. Clostridia). Uma neurotoxina fatal (toxina botulínica) é libertada causando vários graus de paralisia muscular e síndromes clínicas distintas. Os tipos mais MAIS Androgen Insensitivity Syndrome comuns de botulismo são os transmitidos por alimentos e o tipo infantil. O botulismo manifesta-se com visão turva, insuficiência respiratória e paralisia flácida descendente simétrica. A caracterização inclui estado de consciência intacto, frequência cardíaca e pressão arterial normais, ausência de febre e de défices sensitivos. O diagnóstico é feito com base na clínica e pode ser confirmado pelo isolamento de bactérias ou toxinas nas fezes, amostras de feridas ou fontes de alimentos. A abordagem de tratamento de um caso de botulismo deve incluir o tratamento imediato da insuficiência respiratória, administração de antitoxina e terapêutica de suporte para a paralisia.
Last updated: Dec 15, 2025
O botulismo é uma síndrome neuroparalítica rara causada pela bactéria Clostridium botulinum Clostridium botulinum A species of anaerobic, gram-positive, rod-shaped bacteria in the family clostridiaceae that produces proteins with characteristic neurotoxicity. It is the etiologic agent of botulism in humans, wild fowl, horses; and cattle. Seven subtypes (sometimes called antigenic types, or strains) exist, each producing a different botulinum toxin (botulinum toxins). The organism and its spores are widely distributed in nature. Clostridia ( C. botulinum C. botulinum A species of anaerobic, gram-positive, rod-shaped bacteria in the family clostridiaceae that produces proteins with characteristic neurotoxicity. It is the etiologic agent of botulism in humans, wild fowl, horses; and cattle. Seven subtypes (sometimes called antigenic types, or strains) exist, each producing a different botulinum toxin (botulinum toxins). The organism and its spores are widely distributed in nature. Clostridia), que liberta uma neurotoxina fatal (toxina botulínica), resultando em vários graus de paralisia muscular e síndromes clínicas distintas.
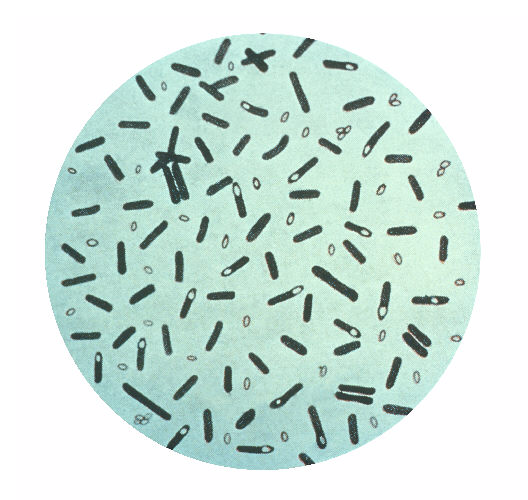
Fotomicrografia da bactéria C. botulinum
Imagem: “Clostridium botulinum” por CDC. Licença: Public DomainAs formas de exposição à toxina determinam o tipo de botulismo; a toxina não é absorvida pela pele intacta.
A exposição pode ocorrer pelos seguintes mecanismos:
Mecanismo de patogénese:
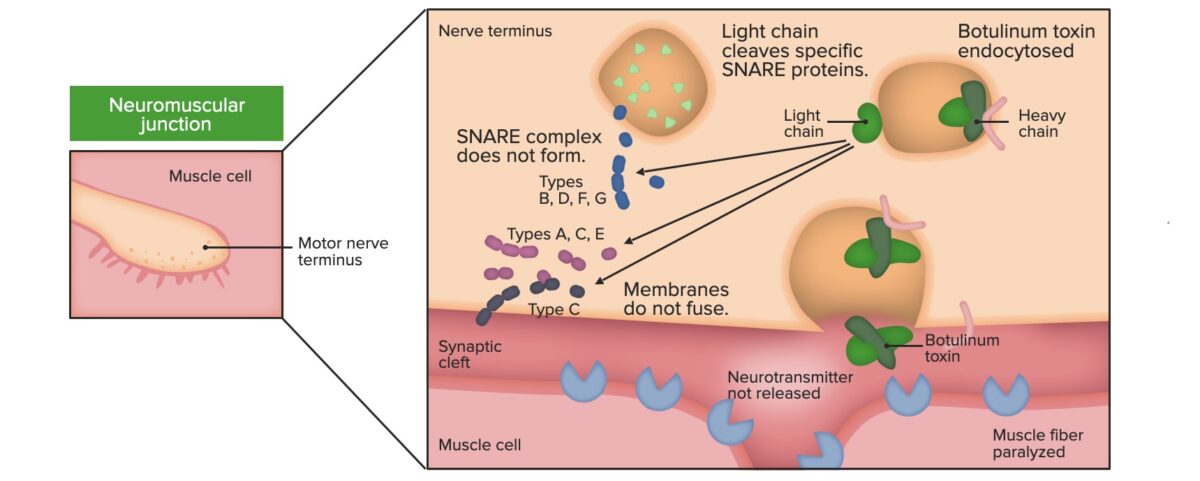
Efeito da toxina botulínica ao nível do JNM: inibição da libertação de ACh
Imagem por Lecturio.A apresentação clássica do botulismo inclui paralisia simétrica dos nervos cranianos e paralisia descendente. As 5 principais características do botulismo incluem:
As neuropatias cranianas são comuns em todos os tipos de botulismo. A apresentação clássica inclui os “4 Ds” (sintomas bulbares):
O botulismo apresenta achados autonómicos:
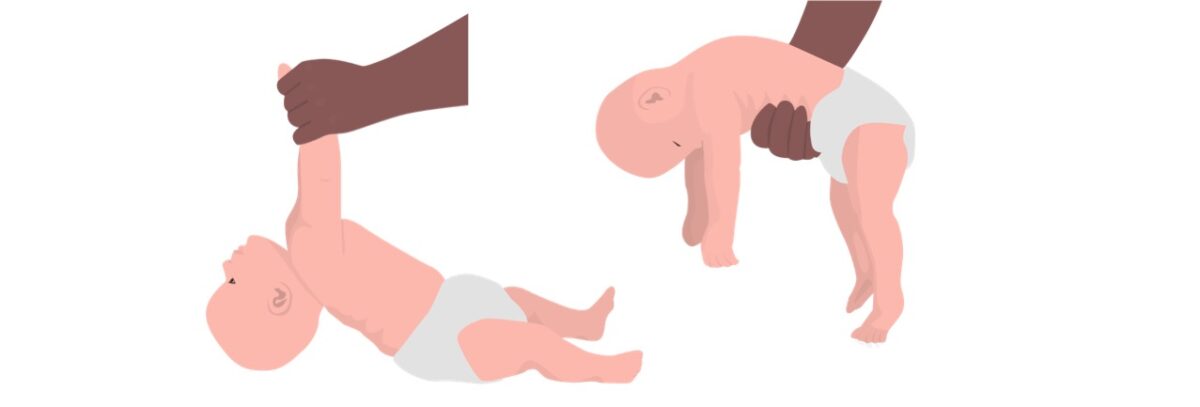
Apresentação importante no botulismo infantil: síndrome do bebé hipotónico
Imagem por Lecturio.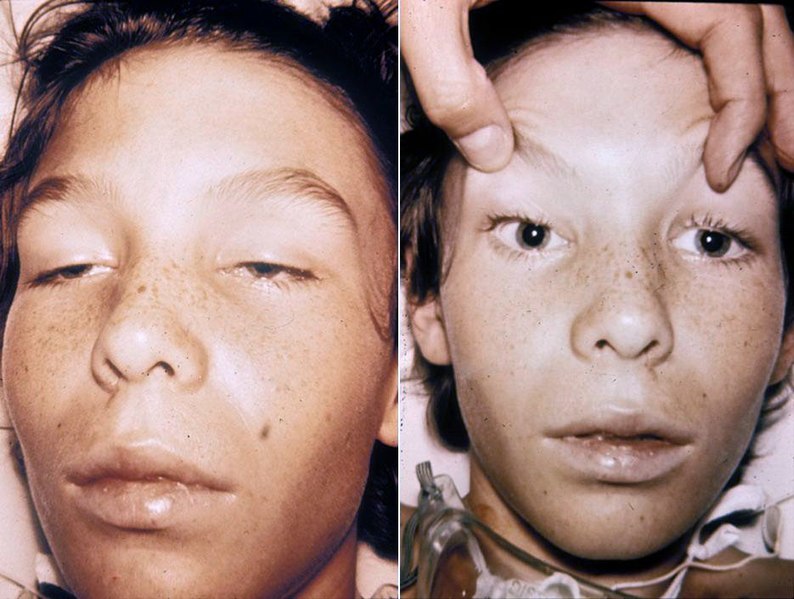
Ptose em crianças com botulismo: o doente está alerta e orientado.
Imagem: “Botulism1and2” por Herbert L. Fred, MD and Hendrik A. van Dijk. Licença: CC BY 2.0A história clínica e diagnóstico detalhados são importantes no botulismo, pois os exames complementares demoram. Se a história de um caso for altamente sugestiva de botulismo, o tratamento não deve ser adiado.
A antitoxina é a base do tratamento do botulismo. Duas formulações principais estão disponíveis nos Estados Unidos:
Antitoxina botulínica heptavalente:
Imunoglobulina botulínica humana (BIG-IV, pela sigla em inglês):