A artrite reumatoide (AR) é uma poliartrite autoimune simétrica, inflamatória, crónica e progressiva. É mais frequente em mulheres de meia-idade e manifesta-se por tumefação nas articulações, dor e rigidez matinal (muitas vezes nas mãos). A inflamação sistémica pode levar a manifestações extra-articulares, tais como nódulos reumatoides, doença pulmonar intersticial, síndrome de Felty e pericardite. A doença prolongada e grave pode levar a deformidades irreversíveis das articulações. O diagnóstico é baseado numa forte suspeita clínica e confirmado pela presença de fator reumatoide (FR), de anticorpos antipeptídeo citrulinado cíclico (anti-CCP, pela sigla em inglês) e imagem característica. O tratamento é crónico e envolve fármacos antirreumáticos modificadores de prognóstico (DMARD, pela sigla em inglês), agentes biológicos e fisioterapia. O tratamento de 1º linha nas exacerbações agudas consiste na utilização de glucocorticoides e anti-inflamatórios não esteroides (AINEs).
Última atualização: Jul 11, 2022
A etiologia da artrite reumatoide (AR) é desconhecida, mas existem vários fatores de risco reconhecidos.
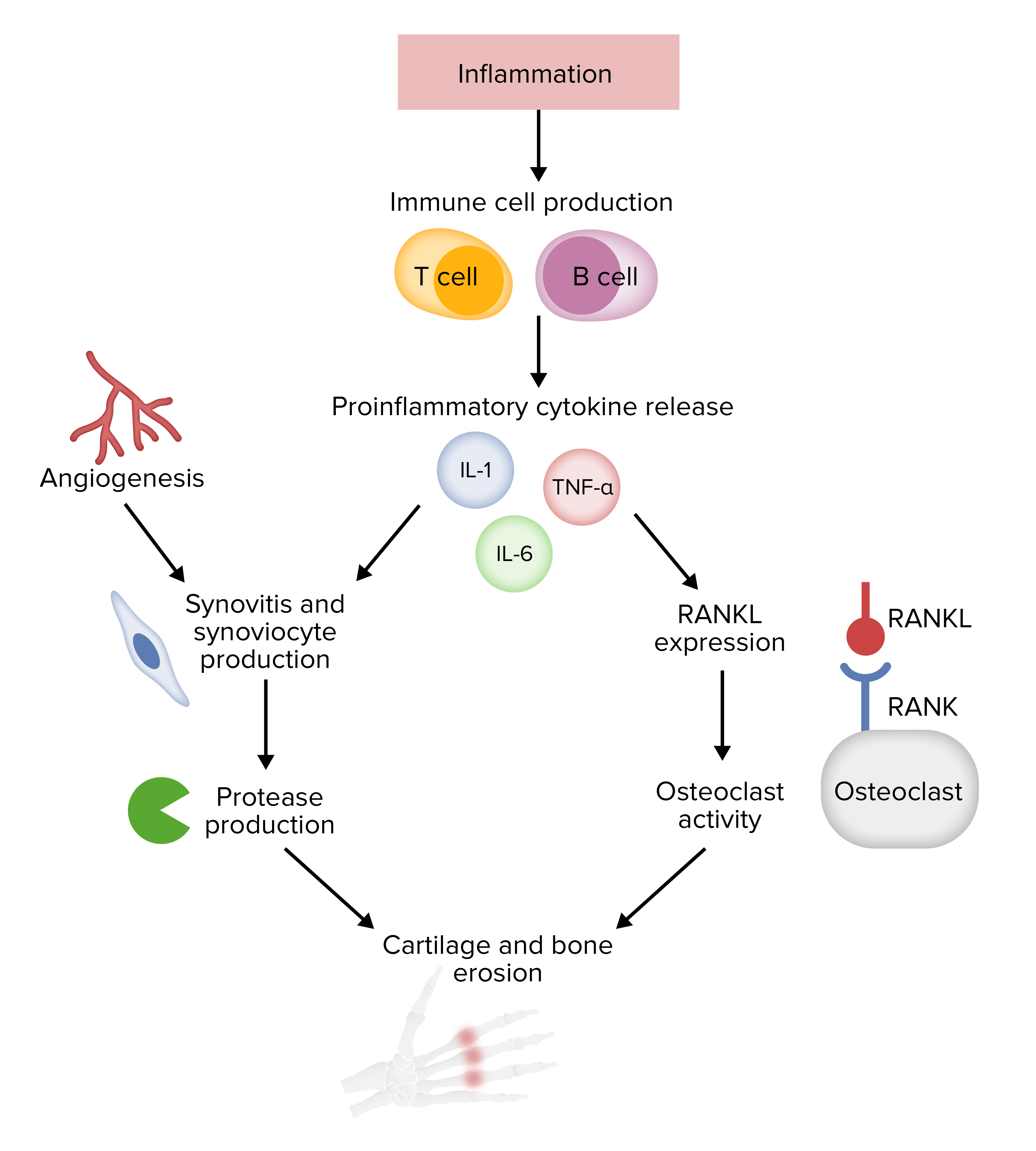
Fisiopatologia da artrite reumatoide
RANK: recetor ativator do fator nuclear kappa-Β
RANKL: ligando do recetor ativator do fator nuclear kappa-Β
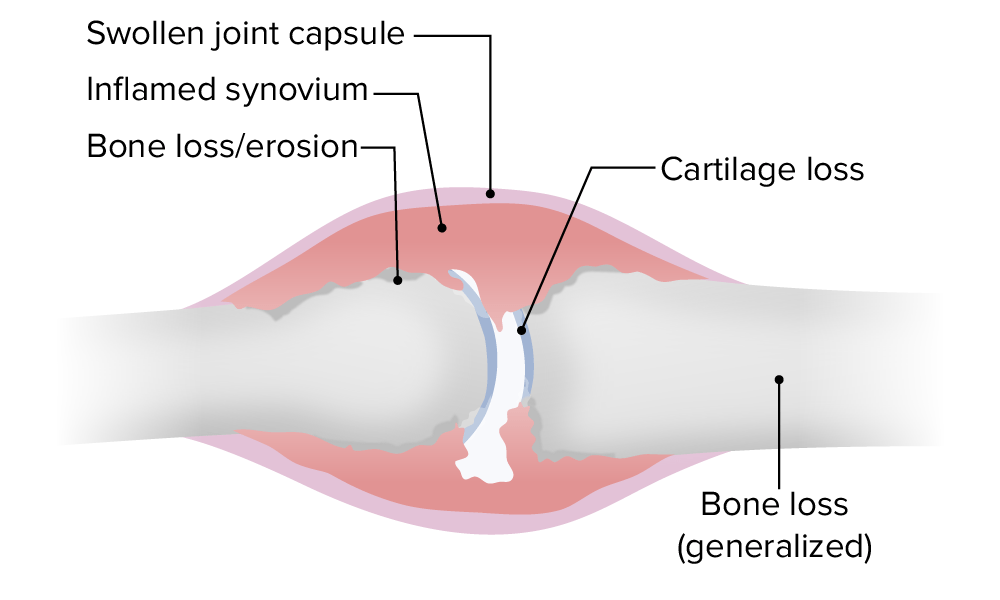
Alterações articulares patológicas na AR
Imagem por Lecturio.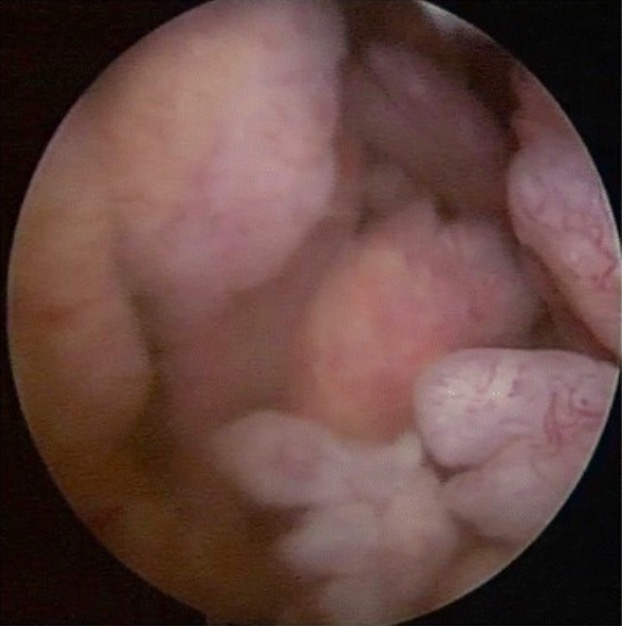
Imagens artroscópicas na AR: Crescimento sinovial exuberante com proliferação semelhante a vilosidades
Imagem: “Arthroscopic image of synovial growth” por Department of Orthopaedics, Grant Government Medical College & Sir J.J. Group of Hospitals, Byculla, Mumbai, India. Licença: CC BY 4.0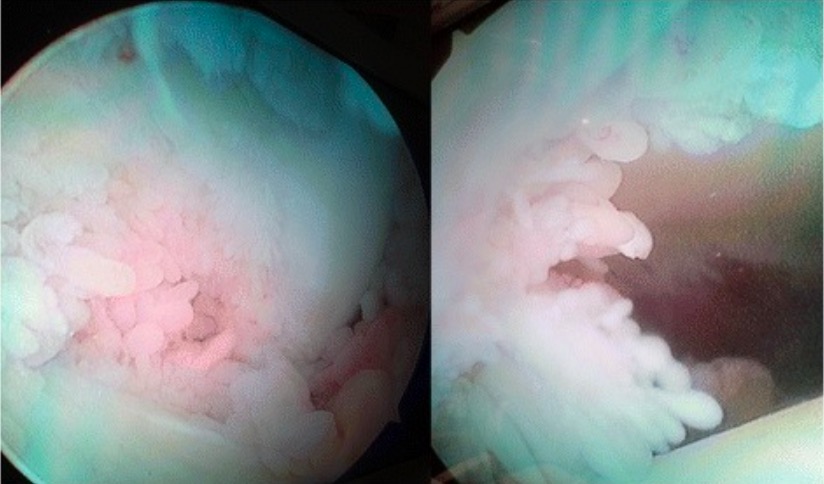
Imagem artroscópica de proliferação sinovial no joelho de um doente com AR
Imagem: “Arthroscopic image of synovial growth” por Department of Orthopaedics, Grant Government Medical College & Sir J.J. Group of Hospitals, Byculla, Mumbai, India. Licença: CC BY 4.0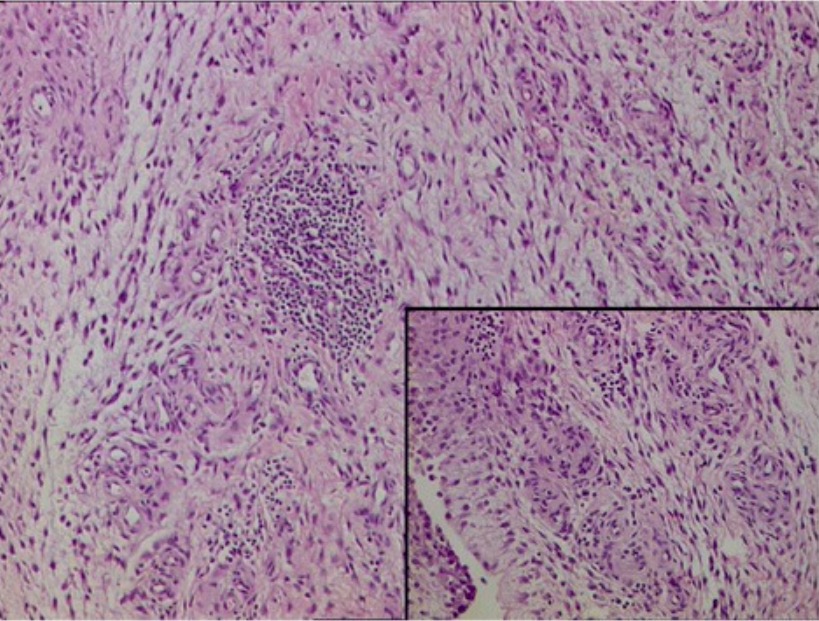
Histopatologia sinovial na AR: Tecido fibrocolagenoso com infiltrado inflamatório, misto e denso, composto por linfócitos, células plasmáticas, neutrófilos e proliferação de vasos sanguíneos.
Imagem: “Histopathology” por Department of Orthopaedics, Grant Government Medical College & Sir J.J. Group of Hospitals, Byculla, Mumbai, India. Licença: CC BY 4.0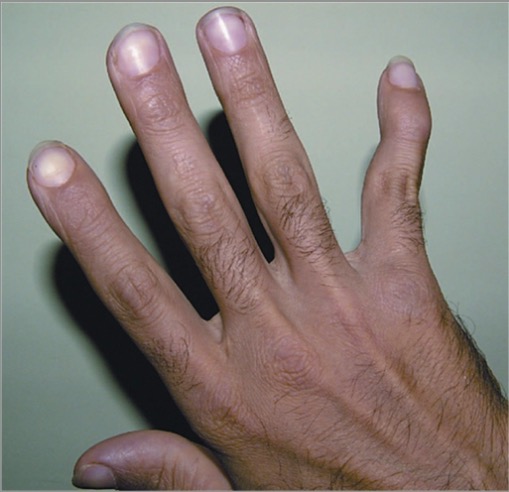
Deformidade em pescoço de cisne do quinto dedo num doente com AR
Imagem: “Swan-neck deformity” por Khatam-al-Anbia Eye Research Center, Mashhad University of Medical Sciences, Mashhad, Iran. Licença: CC BY 2.5
Sinovite na AR:
A apresentação inclui tumefação simétrica e dolorosa das articulações MCP, PIP e punhos.
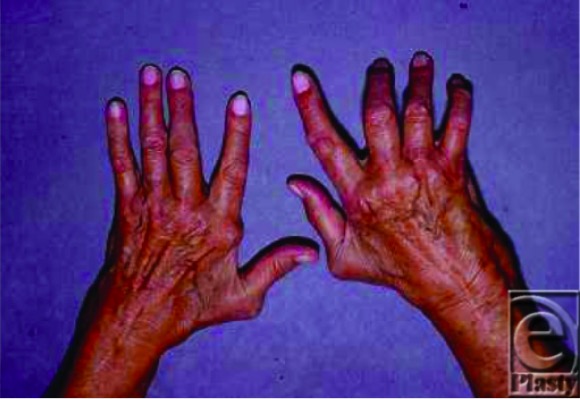
Achados ao exame físico na AR:
Doente com AR com várias deformidades clássicas: desvio cubital (mão esquerda) e deformidade de Boutonniere (3º, 4º e 5º dedos da mão direita)
O diagnóstico da artrite reumatoide (AR) é baseado numa alta suspeita clínica e confirmado pela serologia e imagem.
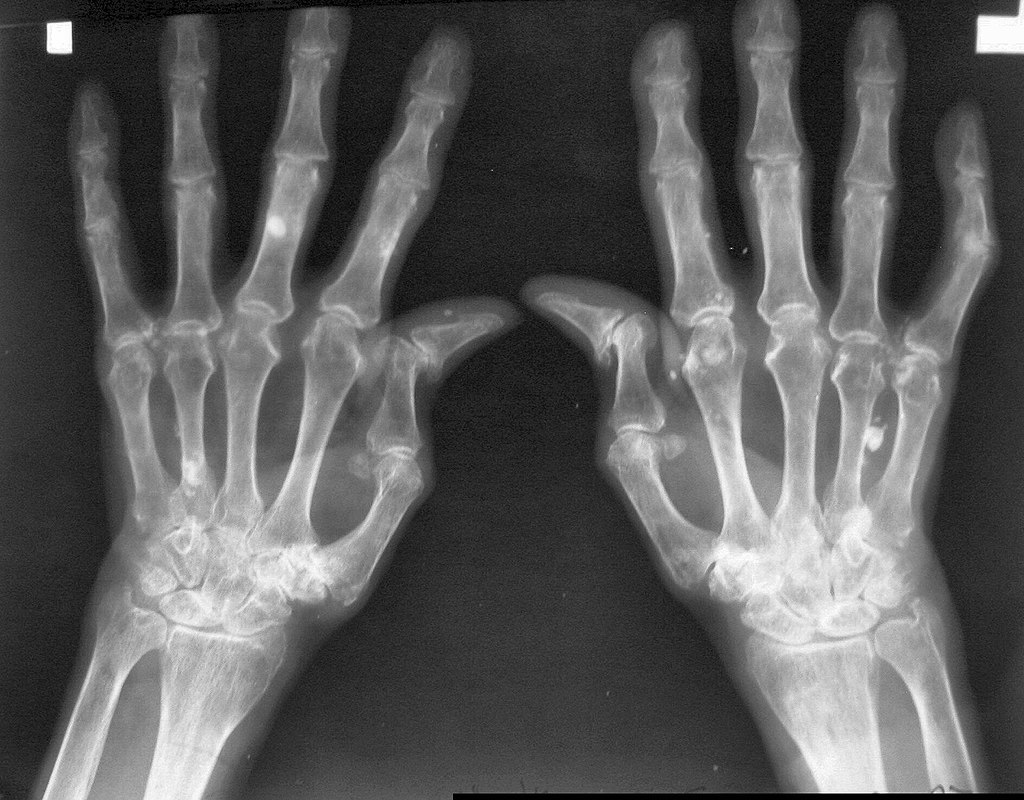
Radiografia das mãos de um doente com AR:
Deformidade em “Z” visível em ambos os polegares e apagamento do espaço interarticular /erosões ósseas visíveis nas articulações CMC, MCP e PIP.
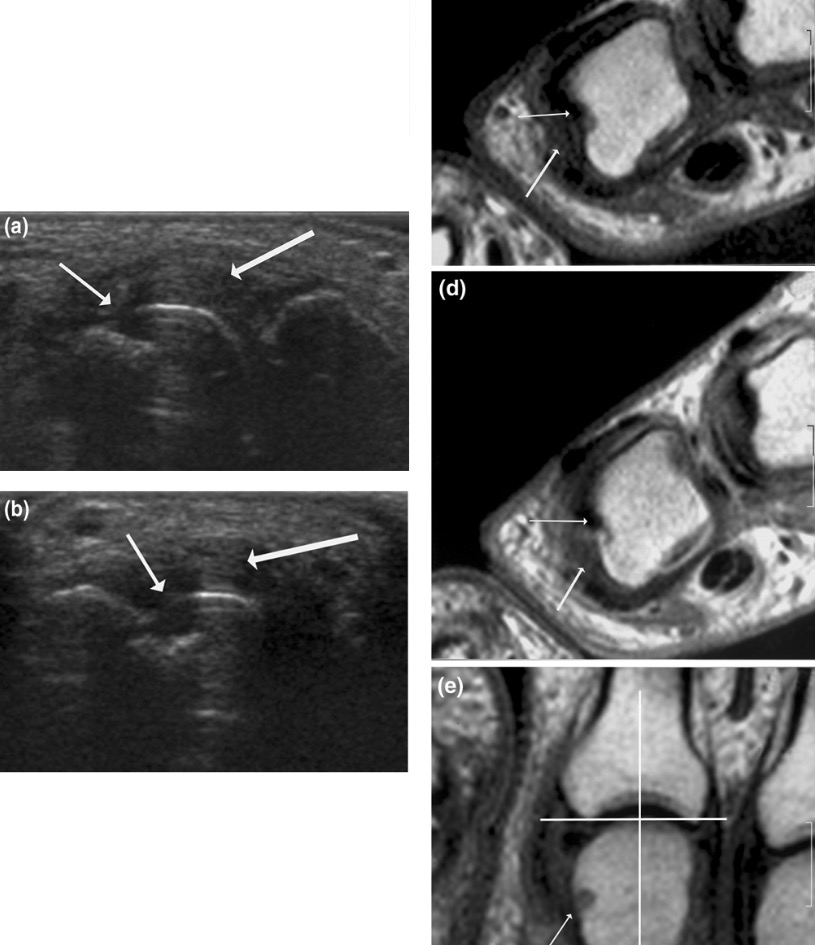
Achados na ecografia e na RMN na AR:
(a) (b): Sinais de destruição e inflamação na ecografia
(c) (d) (e): Ressonância magnética que mostra a 2ª articulação MCP num doente com AR estabelecida.
(as setas finas indicam alterações erosivas; as setas grossas indicam sinovite)
O objetivo é evitar deformidades e danos permanentes. Os doentes devem ser encaminhados para a reumatologia.
Terapêuticas não farmacológicas:
Gestão das exacerbações agudas:
Terapêutica farmacológica de longo prazo:
Cirurgia:
Considerações adicionais: