A artrite idiopática juvenil (AIJ), anteriormente conhecida como artrite reumatoide juvenil, é um grupo heterogéneo de doenças inflamatórias caracterizadas por inflamação de 1 ou mais articulações e é a doença reumática pediátrica mais comum. A artrite idiopática juvenil é classificada de acordo com a sua apresentação clínica, e o diagnóstico é feito com os achados do exame objetivo, bem como confirmação por exames laboratoriais que mostram evidências de inflamação e achados radiológicos característicos. O tratamento visa prevenir a perda de função e controlo ou limitação do dano articular, com prognóstico variável dependendo do tipo.
Última atualização: May 7, 2024
A artrite idiopática juvenil, anteriormente conhecida como artrite reumatoide juvenil, é a doença reumatológica crónica mais comum na população pediátrica. Embora existam vários subgrupos com patogéneses distintas, a principal característica é a artrite.
A artrite idiopática juvenil é um termo usado para descrever um grupo de condições inflamatórias das articulações que afetam crianças menores de 16 anos e duram 6 ou mais semanas.
Classificação de acordo com a sintomatologia (de acordo com a International League of Associations for Rheumatology):
| Oligoarticular | Poliarticular | Sistémica | |
|---|---|---|---|
| % de casos de AIJ | 50% | 35% | 10% |
| Género | meninas > meninos | meninas > meninos | meninas = meninos |
| Idade | 2–3 anos, raro > 10 anos | 2-5 anos, 10-14 anos | Qualquer < 16 anos |
Embora a suscetibilidade genética desempenhe um papel na AIJ, a etiologia e a patogénese exatas da doença não são completamente compreendidas. Acredita-se que a artrite idiopática juvenil seja causada por uma interação entre exposição a fatores ambientais e predisposição genética.
Componente ambiental:
Componente genético:
A apresentação da AIJ é variável secundária à natureza heterogênea dos vários subgrupos, mas existem algumas características comuns.
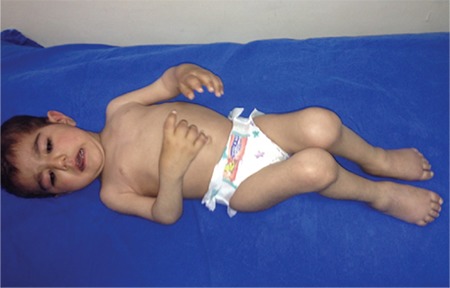
Envolvimento articular generalizado na artrite idiopática juvenil poliarticular (AIJ)
Imagem : “Widespread joint involvement in polyarticular juvenile idopathic arthritis” por Kenan Barut et al. Licença: CC BY 2.5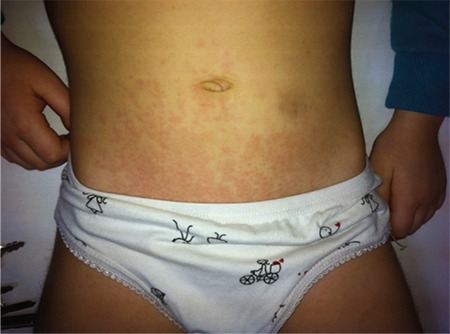
Rash cutâneo típica na artrite idiopática juvenil sistémica (AIJ)
Imagem : “Typical rash in systemic juvenile idiopathic arthritis” por Kenan Barut et al. Licença: CC BY 2.5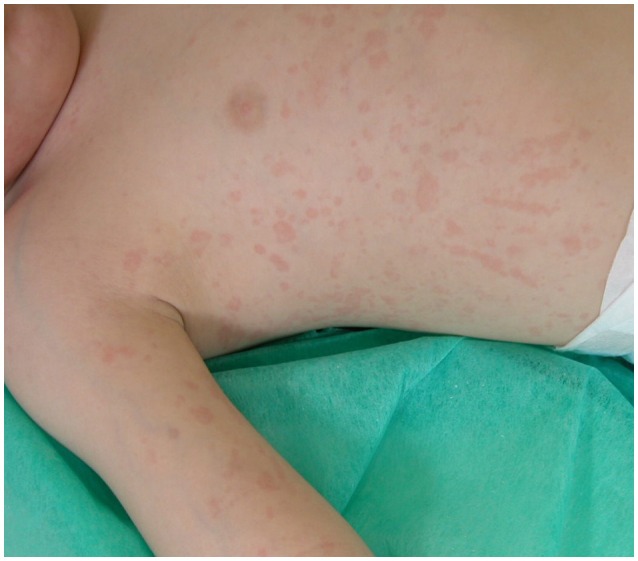
Rash macular salmão na artrite idiopática juvenil sistémica (AIJ)
Imagem : “Salmon-macular rash in systemic juvenile idiopathic arthritis” por Gabriella Giancane et al. Licença: CC BY 4.0| Oligoarticular | Poliarticular | Sistémica | |
|---|---|---|---|
| Número de articulações afetadas | Menos de 5 | > 5 | Qualquer número |
| Tipos de articulações afetadas |
|
|
|
| Caraterísticas sistémicas |
|
Uveíte menos frequente |
|
O diagnóstico da AIJ é baseado principalmente na história e nos achados do exame objetivo. As análises laboratoriais e exames de imagem contribuem para a confirmação do diagnóstico e a exclusão de outras doenças.
Achados variáveis relacionados com a gravidade e tipo de doença; frequentemente usada para avaliar outros diagnósticos:
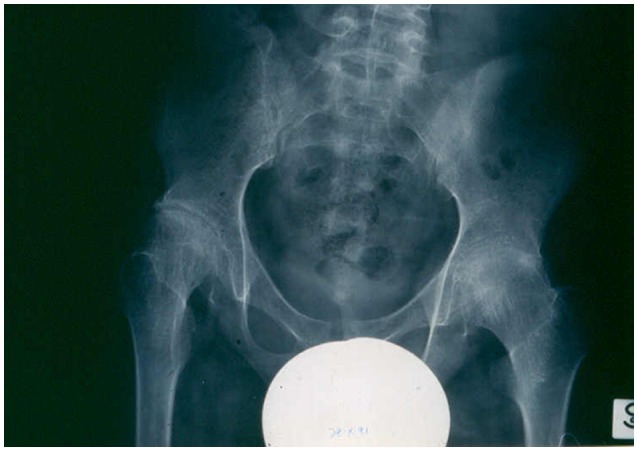
Radiografia que mostra alterações destrutivas avançadas nas ancas de um doente com artrite idiopática juvenil sistémica (AIJ)
Imagem : “X-ray showing advanced destructive changes in the hips of a systemic JIA patient” por Gabriella Giancane et al. Licença: CC BY 4.0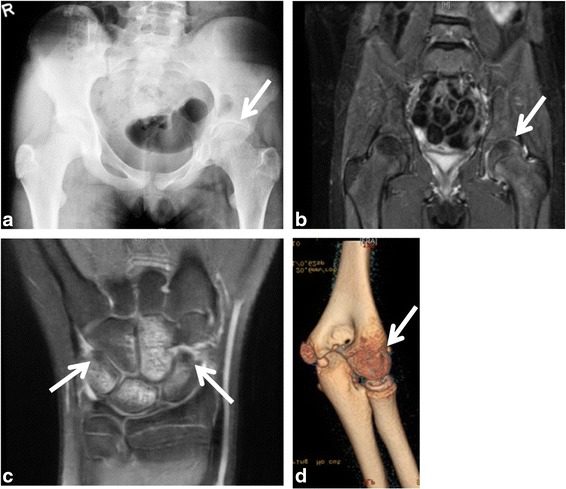
Imagens representativas de monoartrite grave em crianças diagnosticadas com artrite idiopática juvenil oligoarticular (AIJ):
a) Radiografia de quadril mostra encurtamento do colo do fémur esquerdo e diminuição do espaço articular.
b) RM com gadolínio revelou realce e leve espessamento da sinóvia da anca esquerdo em imagens ponderadas em T2.
c) RM do punho direito demonstra sinovite carpal, edema de medula óssea (BME, pela sigla em inglês) acentuado, quistos ósseos e erosões em imagens ponderadas em T1.
d) A TC sem contraste (TCNC, pela sigla em inglês) do cotovelo esquerdo mostra erosões ósseas, hiperostose do complexo tróclea-olecraniano e redução do espaço articular. As setas brancas apontam para os achados anormais.
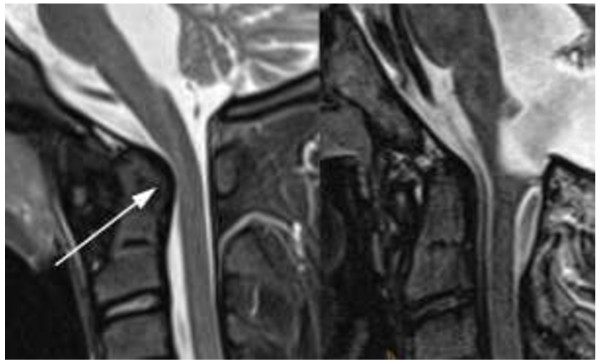
Imagem de recuperação de inversão de tau curta (STIR, pela sigla em inglês) com e sem AIJ:
Esquerda: menina de 13 anos com artrite idiopática juvenil (AIJ), STIR 3 mm sagital: antros alargados com contorno dorsal abaulado (seta) e estreitamento do canal medular na junção craniocervical (pontas de seta)
Direita: imagem normal de controlo tirada de um menino de 13 anos sem AIJ e com tamanho normal das suas covas
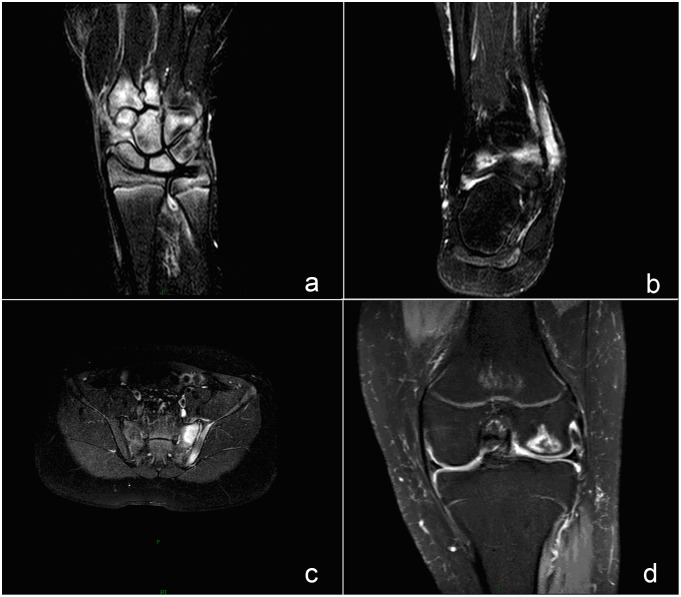
Achados de ressonância magnética de articulações frequentemente envolvidas na artrite idiopática juvenil (AIJ):
O edema da medula óssea (BME) aparece como um sinal hiperintenso na sequência de recuperação de inversão atenuada espectral (SPAIR, pela sigla em inglês), refletindo lesão inflamatória ativa.
a) Imagem SPAIR de um pulso demonstra BME no carpo.
b) Imagem SPAIR de um tornozelo mostra BME na articulação tibiofibular.
c) Imagem SPAIR da articulação sacroilíaca mostra BME à esquerda de uma articulação sacroilíaca (SI).
d) Imagem SPAIR de uma articulação do joelho mostra BME no fémur distal.
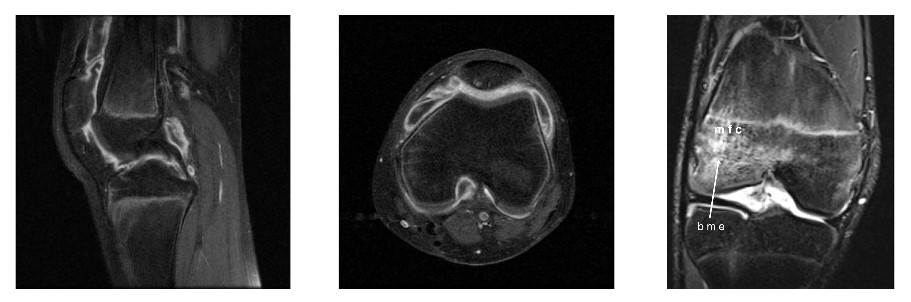
Ressonância magnética de joelho em doente com artrite idiopática juvenil (AIJ):
Observar as alterações erosivas e a inflamação demonstradas.
O objetivo principal no tratamento da AIJ é limitar a extensão do dano articular e restringir a perda de função. A artrite idiopática juvenil é uma doença crónica, e é essencial induzir a remissão com o mínimo de toxicidade.
Critérios do American College of Rheumatology para remissão completa: