La vasculitis asociada a anticuerpos citoplasmáticos antinucleares (ANCA, por sus siglas en inglés) es una subcategoría de las vasculitis que incluye la granulomatosis con poliangeítis, la poliangeítis microscópica, la granulomatosis eosinofílica con poliangeítis, la glomerulonefritis necrotizante y semilunar limitada al riñón y la vasculitis asociada a ANCA inducida por fármacos. Las 5 enfermedades pueden causar vasculitis de pequeños vasos potencialmente mortal, con una amplia gama de manifestaciones sistémicas, que pueden afectar a los pulmones, los riñones, la piel, el corazón y otros tejidos. El diagnóstico se sospecha por la presentación clínica y una prueba de ANCA citoplasmática (c) o perinuclear (p) positiva. La biopsia del tejido afectado confirma el diagnóstico. Los glucocorticoides y la terapia inmunosupresora son los pilares del tratamiento.
Última actualización: Dic 24, 2022
La vasculitis asociada a anticuerpos anticitoplasma de neutrófilos (ANCA, por sus siglas en inglés) se caracteriza por una vasculitis necrosante de pequeños vasos y una prueba ANCA positiva sin depósitos significativos de inmunocomplejos.
Los anticuerpos anticitoplasma de neutrófilos (ANCA) son:
Existen 2 subtipos de ANCA clínicamente significativos:
La presencia de ANCA (i.e., una prueba ANCA positiva):
La positividad de ANCA se asocia a procesos de enfermedades autoinmunes (las siguientes designaciones pANCA/cANCA son solo orientativas; existe una variabilidad significativa):
Las vasculitis asociadas a anticuerpos anticitoplasma de neutrófilos incluye 3 enfermedades principales siguientes:
Algunas fuentes también incluyen las 2 enfermedades siguientes:
| Aagentes antitiroideos |
|
|---|---|
| Biológicos |
|
| Antimicrobianos |
|
| Agentes reumatológicos |
|
| Antihipertensivos |
|
| Agentes hipolipemiantes |
|
| Agentes neurológicos/psiquiátricos |
|
| Otros |
|
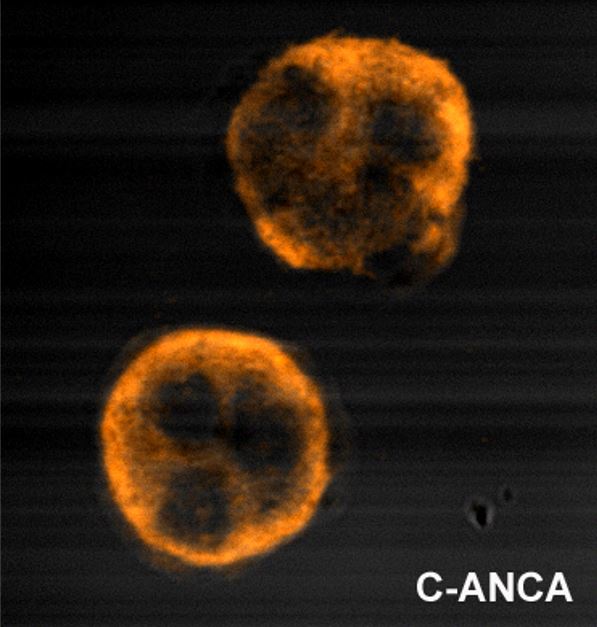
Patrón de tinción granular y citoplasmática de la proteinasa 3-anticuerpo anticitoplasma de neutrófilos (ANCA, por sus siglas en inglés) (c-ANCA)
Imagen: «C anca» por Malittle. Licencia: Dominio Público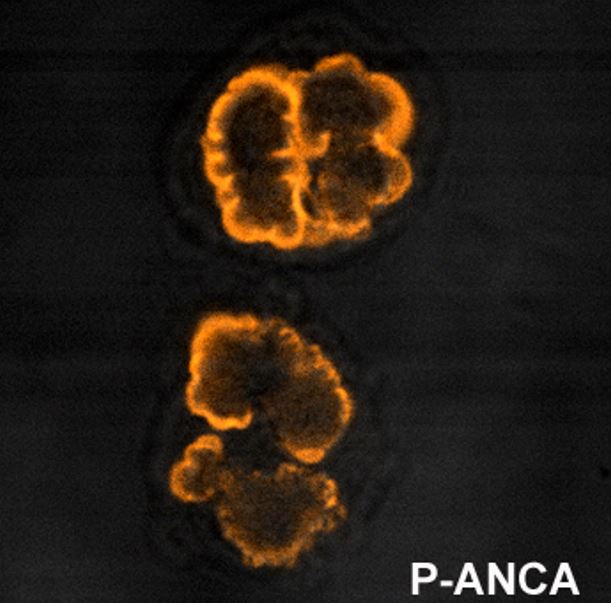
Patrón de tinción perinuclear de la mieloperoxidasa-anticuerpo anticitoplasma de neutrófilos (ANCA, por sus siglas en inglés) (p-ANCA)
Imagen: «P anca» por Malittle. Licencia: Dominio Público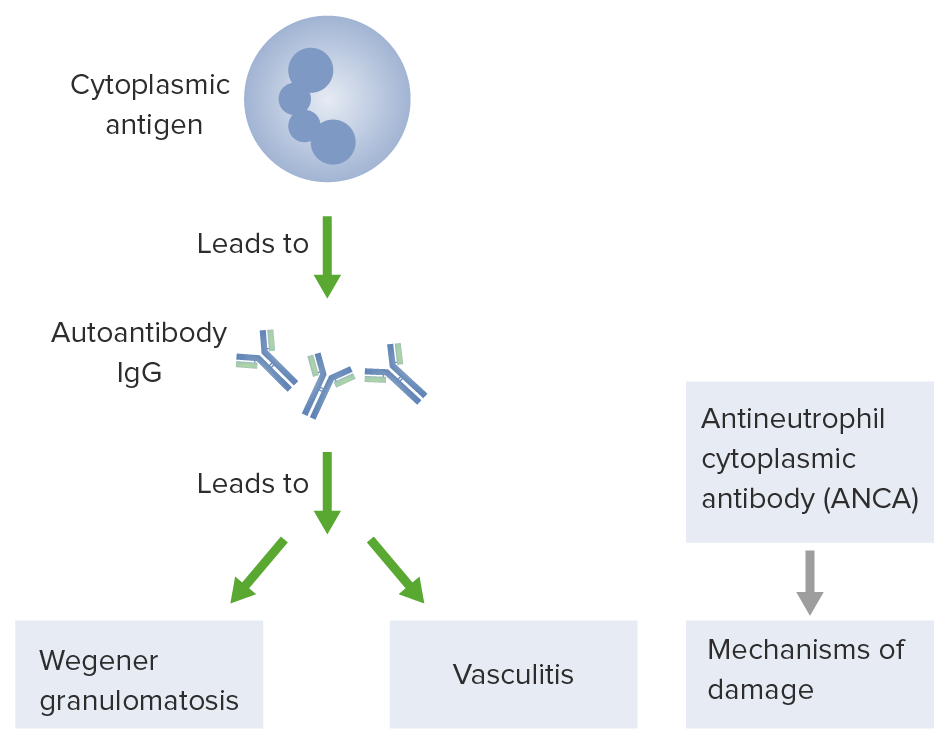
Patogénesis de los daños causados por los anticuerpos anticitoplasma de neutrófilos (ANCA, por sus siglas en inglés)
Imagen por Lecturio.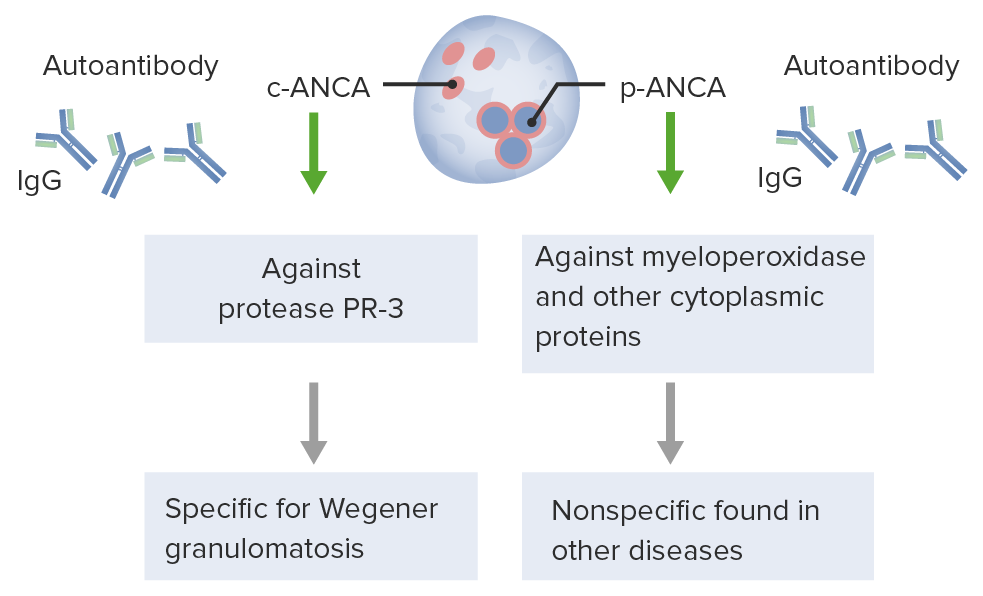
Formación de autoanticuerpos anticitoplasma de neutrófilos (ANCA, por sus siglas en inglés)
Imagen por Lecturio.La vasculitis asociada a ANCA se presenta con una amplia gama de signos y síntomas dependiendo del sistema o sistemas de órganos implicados.
Los síntomas constitucionales pueden estar presentes semanas o meses antes de que se desarrollen las características clínicas específicas:
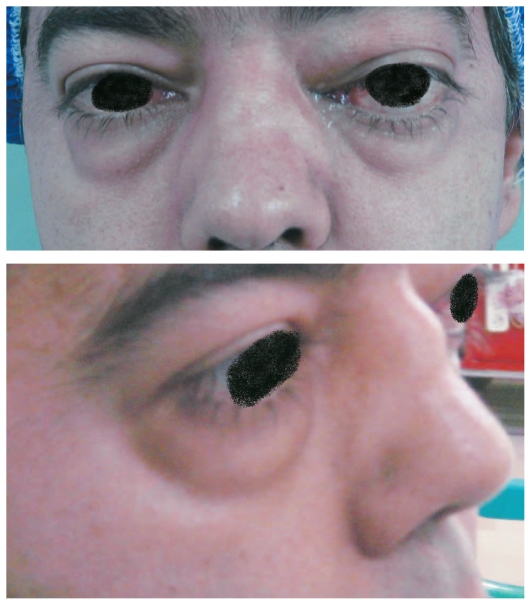
Ejemplo de puente nasal colapsado (deformidad de la nariz en silla de montar) que se observa en la granulomatosis con poliangeitis:
El individuo también muestra afectación orbital con proptosis (protrusión del globo ocular), edema de párpados y limitación de los movimientos oculares. La afectación orbital no suele producirse hasta años después del inicio de la enfermedad.
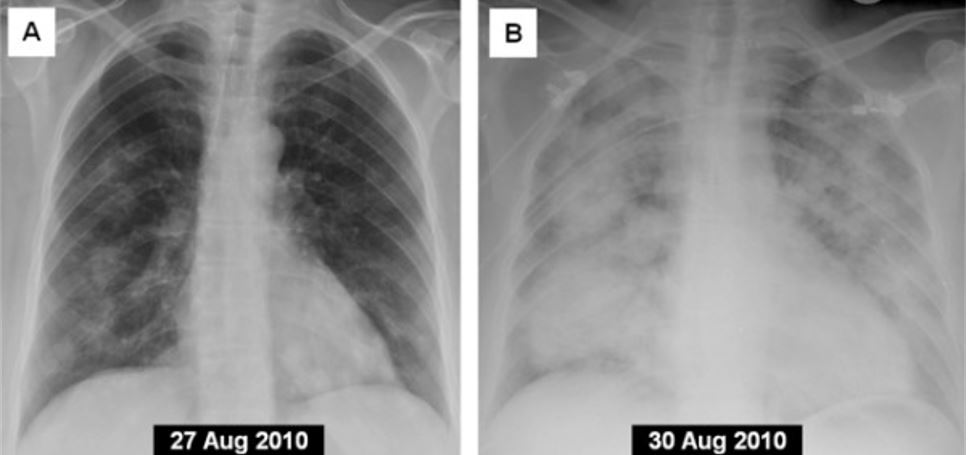
Progresión a hemorragia alveolar difusa en un individuo con granulomatosis con poliangeitis:
A) radiografía frontal de tórax al ingreso
B) radiografía frontal de tórax en el mismo individuo después de 4 días
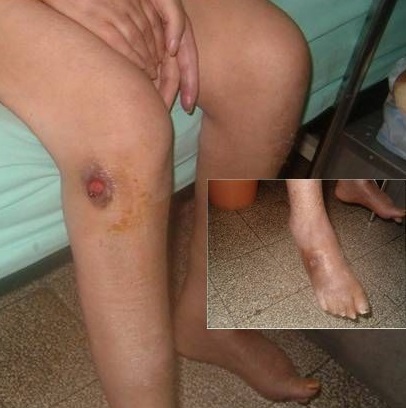
Múltiples ulceraciones en un individuo con poliangeitis microscópica
Imagen: “Ulcérations cutanées aux membres inférieurs” por Khammassi N, Chakroun A. Licencia: CC BY 2.0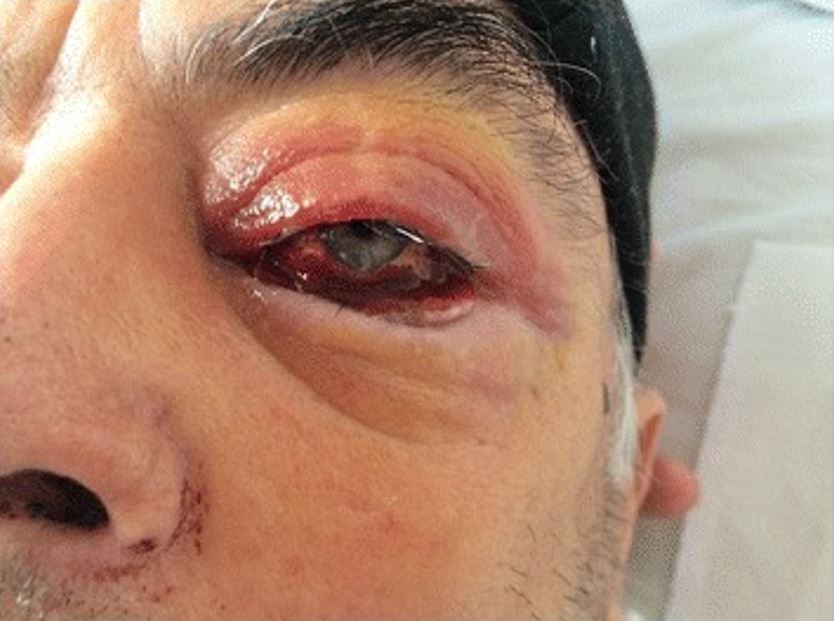
Edema de párpados, escleritis, quemosis y hemorragia subconjuntival en un individuo con granulomatosis con poliangeitis
Imagen: “The eye involvement of Wegener’s granulomatosis and signs of an acute epistaxis” por Bîrluţiu V, Rezi EC, Bîrluţiu RM, Zaharie IS. Licencia: CC BY 4.0Imagenología
Los hallazgos de la radiografía de tórax y la TC pueden incluir:
Criterios diagnósticos
El diagnóstico de la granulomatosis eosinofílica con poliangeitis del Colegio Americano de Reumatología incluye 4 de los 6 criterios siguientes con una especificidad de casi el 100%:
Biopsia
La confirmación del diagnóstico incluye la biopsia de los órganos afectados:
Todos los individuos con un diagnóstico confirmado de vasculitis asociada a ANCA requieren un tratamiento inmunosupresor. La terapia puede iniciarse tempranamente sobre la base de un diagnóstico presuntivo por los siguientes criterios:
Una vez alcanzada la remisión, se cambia a agentes menos tóxicos:
Tabla que muestra las características clínicas y de laboratorio sugerentes de los 3 tipos principales de vasculitis asociada a ANCA:
| Vasculitis asociada a ANCA | ANCA | Granuloma en la biopsia | Caso típico |
|---|---|---|---|
| GPA |
|
+ | Adulto con:
|
| MPA |
|
– | Similar a la GPA, pero sin enfermedad nasal/sinusal grave (solo en el 30%) |
| EGPA |
|
+ | Adulto joven con:
|