Los trombolíticos, también conocidos como fibrinolíticos, incluyen el activador tisular del plasminógeno (i.e., alteplasa, reteplasa y tenecteplasa), uroquinasa y estreptoquinasa. Estos medicamentos promueven la descomposición de un coágulo de sangre al convertir el plasminógeno en plasmina, que luego degrada la fibrina. Los trombolíticos son particularmente útiles para las afecciones relacionadas con la obstrucción vascular por un coágulo de sangre (e.g., infartos de miocardio con elevación de segmento agudo, embolia pulmonar, trombosis venosa profunda (TVP) y accidente cerebrovascular isquémico agudo). La eficacia disminuye cuanto más tiempo persiste la isquemia tisular; por lo tanto, el momento de la terapia es particularmente importante en el infarto de miocardio y el accidente cerebrovascular. Las hemorragias potencialmente mortales y las reacciones alérgicas son complicaciones potencialmente graves. Es importante sopesar los riesgos y beneficios de los trombolíticos y evaluar a los pacientes en busca de contraindicaciones/riesgos de hemorragia antes de iniciar la terapia.
Última actualización: Feb 11, 2025
Fisiología normal:
Trombolíticos (también conocidos como fibrinolíticos):
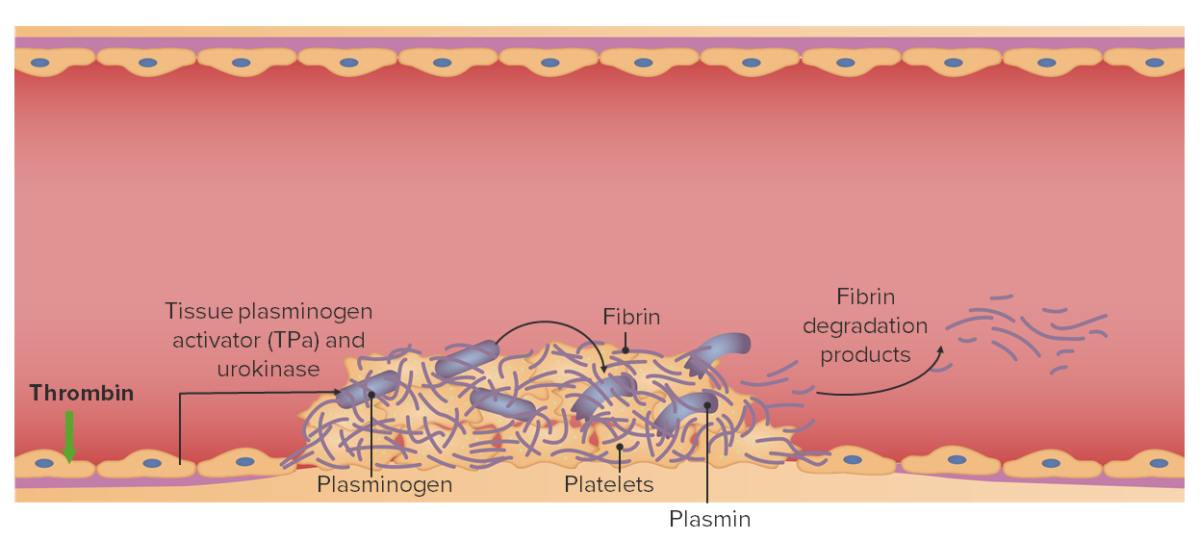
Fisiología normal relacionada con la trombólisis:
El activador tisular del plasminógeno (TPa) endógeno y la uroquinasa escinden el plasminógeno en plasmina, lo que da como resultado la degradación de la fibrina.
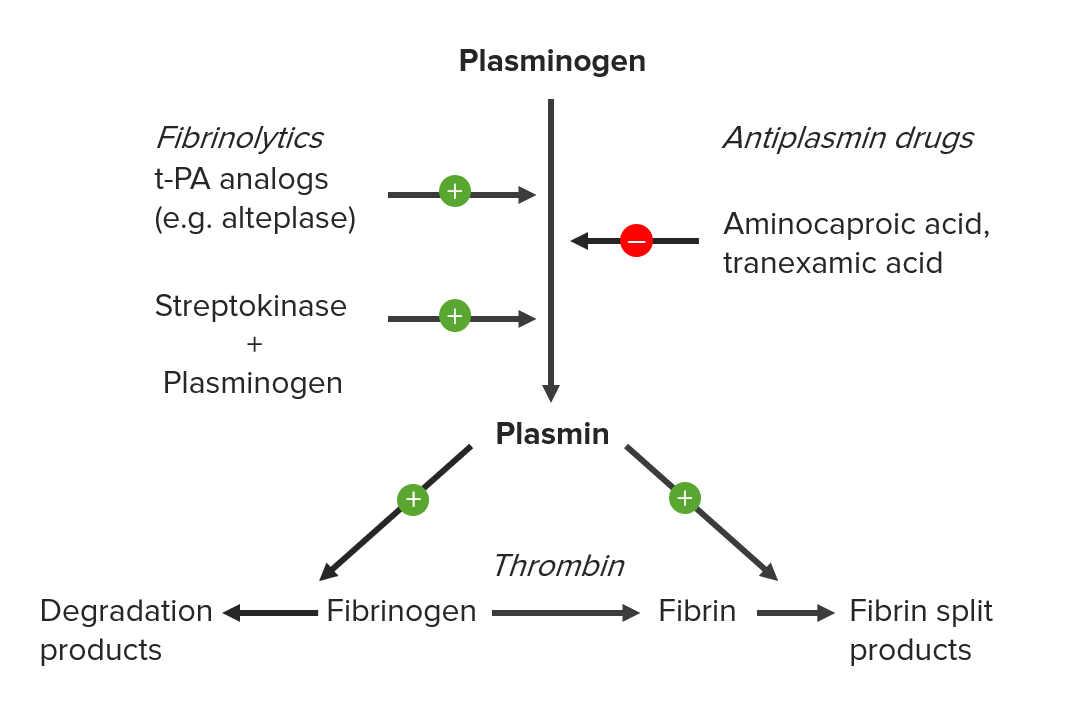
Mecanismo de acción de los agentes trombolíticos (fibrinolíticos):
Los agentes actúan convirtiendo el plasminógeno en plasmina, que luego puede descomponer la fibrina. La estreptoquinasa primero debe formar un complejo con el plasminógeno para escindir el plasminógeno.
Infarto de miocardio con elevación del segmento ST:
Accidente cerebrovascular isquémico agudo:
Embolia pulmonar:
Trombosis venosa profunda (TVP):
Indicaciones adicionales:
Utilizar los trombolíticos con precaución. Estos medicamentos poseen un riesgo significativo de hemorragia, los cuales pueden poner en peligro la vida o ser fatales.
Las contraindicaciones dependen del medicamento, la dosis y la patología y pueden incluir:
Puede ocurrir un mayor riesgo de hemorragias en pacientes que toman: