El trastorno de estrés postraumático es una enfermedad psiquiátrica caracterizada por estrés y ansiedad abrumadores que se experimentan tras la exposición a un acontecimiento que pone en peligro la vida. Los síntomas duran más de un mes y consisten en reexperimentación del suceso en forma de escenas retrospectivas o pesadillas, evasión de los recordatorios del suceso, irritabilidad, hiperactivación y falta de memoria y concentración. El tratamiento se basa principalmente en la terapia cognitivo conductual y la desensibilización por movimientos oculares. En algunos casos pueden estar indicados los regímenes farmacológicos, como los antidepresivos.
Última actualización: Mar 3, 2022
El trastorno de estrés postraumático es un trastorno psiquiátrico severo y crónico que se desarrolla tras experimentar o presenciar un acontecimiento traumático. La respuesta al trauma dura más de 1 mes y a menudo incluye un miedo severo que se manifiesta en forma de pensamientos intrusivos, escenas retrospectivas o pesadillas, que a su vez tienen un impacto negativo en la vida del paciente.
Alteraciones de la fisiología cerebral:
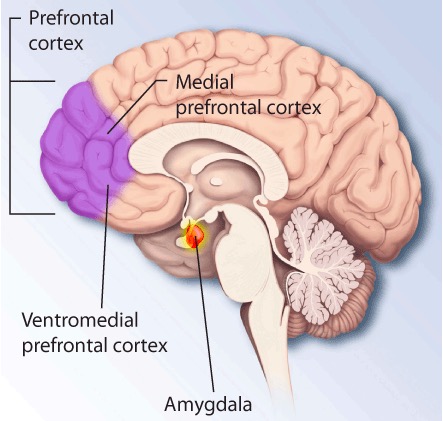
Regiones cerebrales que se ven afectadas por el TEPT
Imagen: “PTSD brain” por The National Institute of Mental Health (NIMH). Licencia: Dominio PúblicoAlteración del funcionamiento neurohormonal y de los neurotransmisores:
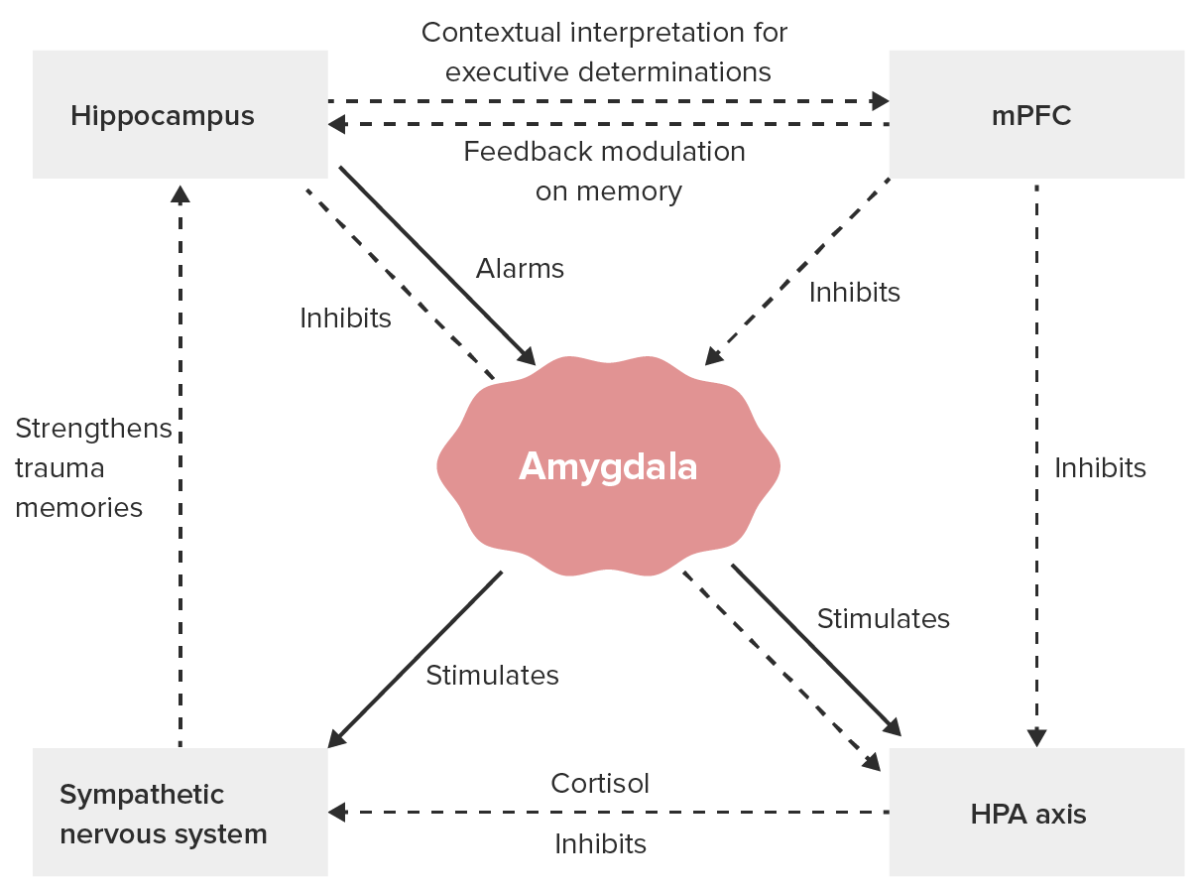
Principales procesos neurobiológicos en el TEPT:
HPA: hipotálamo-hipófisis-suprarrenal
mPFC: corteza prefrontal medial
El diagnóstico es clínico. Las investigaciones de laboratorio o imagenología se realizan para excluir otras afecciones médicas o con fines de investigación.