El síndrome nefrótico se caracteriza por proteinuria grave, hipoalbuminemia y edema periférico. Por el contrario, los síndromes nefríticos se presentan con hematuria, pérdida variable de función renal e hipertensión, aunque a veces hay superposición de > 1 enfermedad glomerular en el mismo individuo. Las etiologías principales del síndrome nefrótico son la enfermedad por cambios mínimos, la nefropatía membranosa y la glomeruloesclerosis focal y segmentaria. La presentación clínica del síndrome nefrótico incluye proteinuria (> 3,5 g/día), hipoalbuminemia (< 3 g/dL) y edema periférico. Otros hallazgos clínicos que se observan con frecuencia son hiperlipidemia y enfermedad trombótica. Los hallazgos clínicos sugieren el diagnóstico y en la mayoría de los casos es necesaria una biopsia renal. El tratamiento varía con la etiología y por lo general incluye glucocorticoides u otros medicamentos inmunosupresores.
Última actualización: Jul 22, 2023
El síndrome nefrótico se caracteriza por proteinuria intensa (> 3,5 g/día), albúmina sérica baja (< 3 g/dL) y edema periférico.
El principal lugar de la lesión en las enfermedades que causan el síndrome nefrótico primario es el podocito. El aumento de la filtración a través de la pared capilar glomerular produce proteinuria.
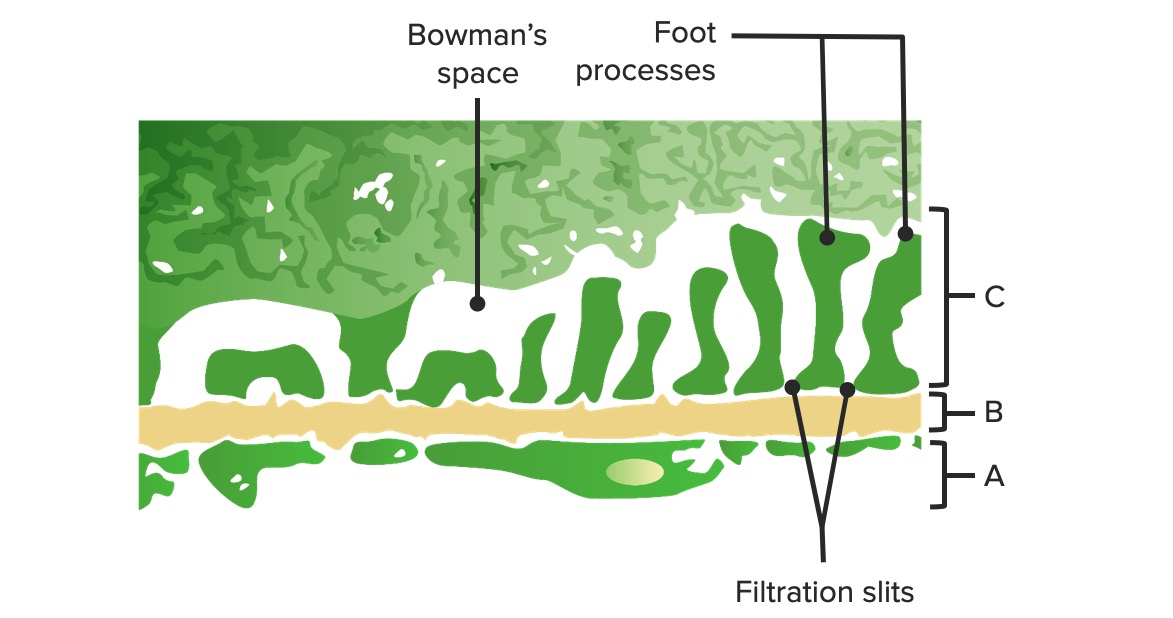
Diagrama de la barrera glomerular:
A: Endotelio fenestrado de los capilares glomerulares
B: Membrana basal
C: Capa epitelial que muestra los procesos podocitarios de los podocitos y las proteínas estructurales que crean el diafragma de hendidura
Es más probable que las etiologías primarias se presenten con los hallazgos clásicos del síndrome nefrótico (proteinuria, edema, hipoalbuminemia), mientras que las causas secundarias tienen más probabilidades de presentarse solo con proteinuria en rango nefrótico. El diagnóstico se establece mediante la historia clínica y la presentación, el grado de proteinuria y los hallazgos de la biopsia.
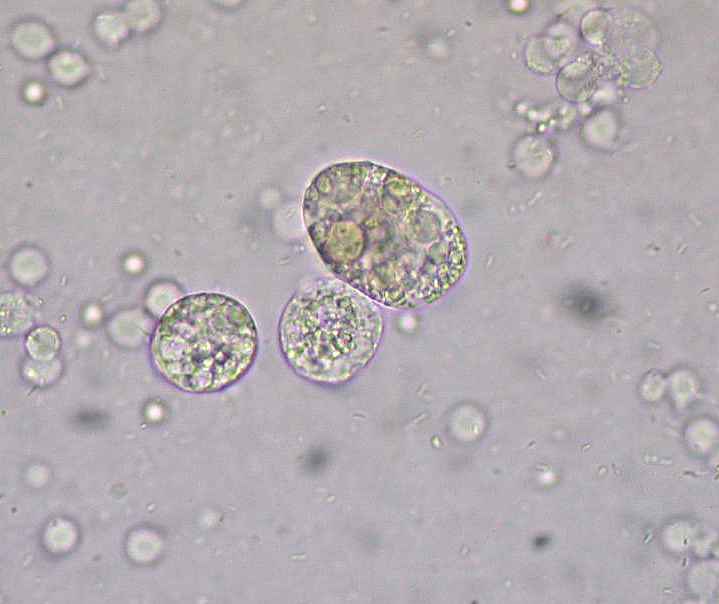
Síndrome nefrótico: cuerpos grasos ovalados en la microscopía de orina
Imagen: “Unidentified structures in urine” por Ed Uthman. Licencia: CC BY 2.0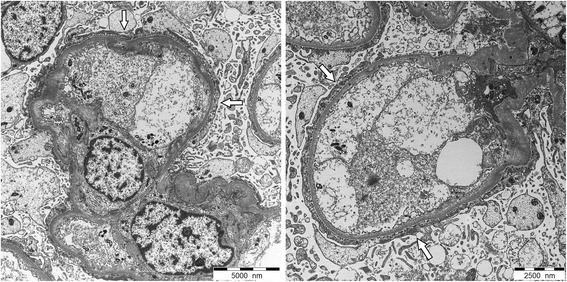
Microscopía electrónica que muestra asas capilares glomerulares con hallazgos de enfermedad de cambios mínimos:
Podocitos con borramiento extenso y difuso de los procesos podocitarios (flechas blancas) y transformación de microvellosidades
Sin depósitos electro-densos
Espesor normal de la membrana basal glomerular.
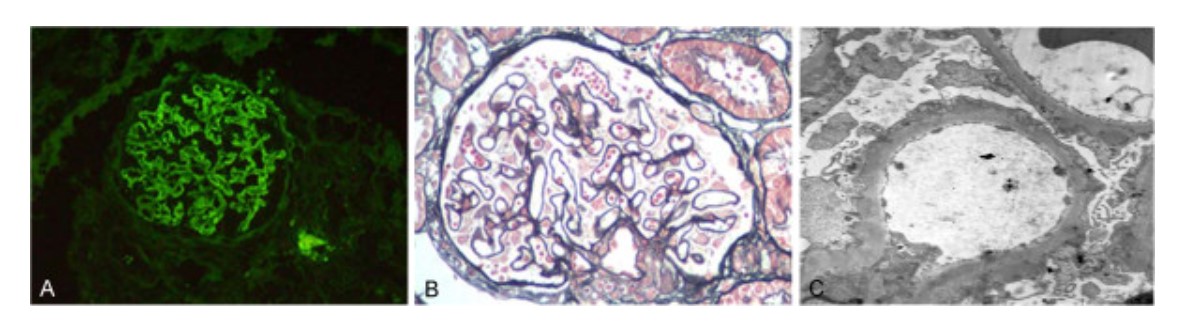
Individuo con nefropatía membranosa y nefropatía diabética:
A: Los depósitos de IgG en la membrana basal aparecen como un patrón granular difuso como se muestra en la inmunofluorescencia (200x).
B: El microscopio óptico muestra glomerulonefritis membranosa con asas capilares engrosadas y prominentes. Se localizaron numerosos depósitos granulares densos en áreas subepiteliales (tinción de ácido peryódico-Schiff (PAS), 200x).
C: Micrografía electrónica de la membrana basal glomerular engrosada con numerosos depósitos granulares densos localizados en áreas subepiteliales (5 000x).
Es menos probable que las siguientes etiologías se presenten con el síndrome nefrótico clásico, pero aún se pueden encontrar en biopsias renales realizadas por proteinuria en rango nefrótico.
Nefropatía diabética:
Glomerulonefritis membranoproliferativa:
Amiloidosis:
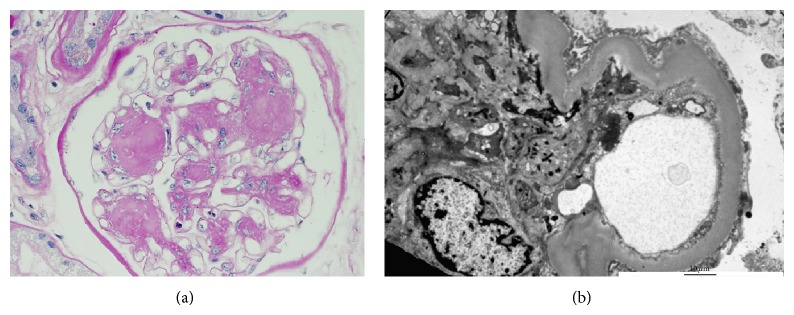
Nefropatía diabética:
(a): La microscopía óptica con tinción hematoxilina y eosina revela una expansión mesangial extensa sin un aumento marcado de la celularidad. Aquí se muestra una lesión de Kimmelstiel-Wilson y se refiere a la glomeruloesclerosis nodular que se puede observar en la enfermedad tardía, pero no es tan común como la glomeruloesclerosis diabética difusa. Las lesiones de Kimmelstiel-Wilson suelen ser esféricas y eosinofílicas y tienen un área central hipocelular o acelular. La expansión mesangial y las lesiones de Kimmelstiel-Wilson se deben a una mayor producción de matriz extracelular.
(b): La microscopía electrónica revela una membrana basal engrosada y un borramiento del proceso podocitario.
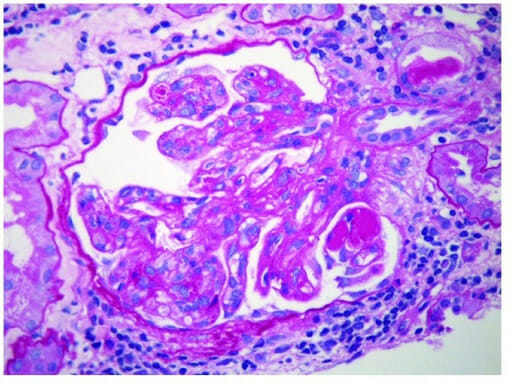
Glomerulonefritis membranoproliferativa:
Se observan «trombos hialinos» positivos al PAS dentro de los lúmenes capilares (aumento original del PAS × 400)
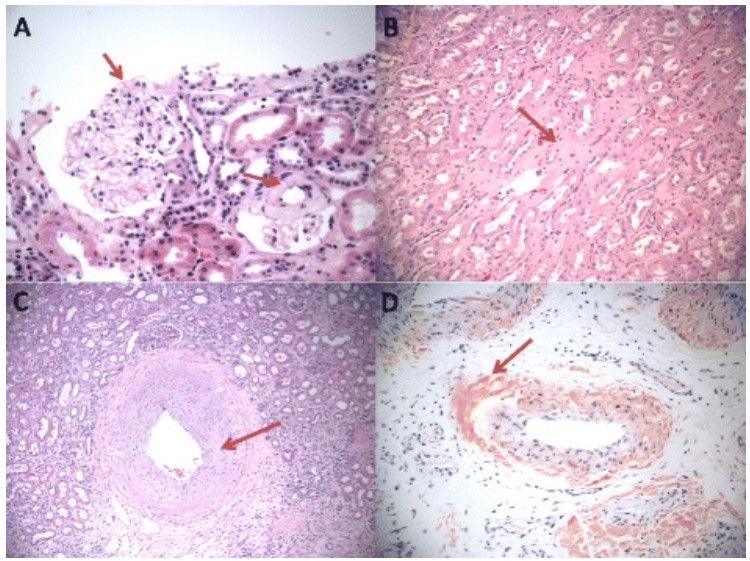
Depósitos de amiloide en los 3 compartimentos principales del riñón:
A: Depósitos de amiloide glomerular predominantemente en los espacios mesangiales (hematoxilina y eosina, 400x, flecha).
B: Amiloidosis intersticial (hematoxilina y eosina, 200x).
C: Amiloidosis vascular (hematoxilina y eosina, 100x).
D: Tinción con rojo congo de depósitos vasculares de amiloide (100x).
Todas las etiologías del síndrome nefrótico comparten medidas de tratamiento similares; en las etiologías secundarias también se deben abordar las causas subyacentes.