El síndrome de Brown-Séquard es una lesión neurológica poco frecuente que ocurre por la hemisección de la médula espinal, lo que da lugar a la debilidad y parálisis de un lado del cuerpo y a la pérdida sensorial del lado opuesto. Este síndrome se debe en la mayoría de los casos a un traumatismo, pero también puede producirse por una hernia discal, un hematoma o un tumor. La presentación clínica es consistente con el daño ipsilateral de los tractos corticoespinales y de las columnas posteriores (debilidad, pérdida de la propiocepción y de la sensación de vibración) por debajo del nivel de la lesión, y síntomas de la columna anterior contralateral debido a la afectación unilateral del tracto espinotalámico (pérdida de la sensación de dolor y de temperatura). El diagnóstico se confirma con una RM. El tratamiento depende de la etiología y el sitio de la lesión, y la intervención oportuna se asocia con un pronóstico y recuperación favorables.
Última actualización: Jun 20, 2022
El síndrome de Brown-Séquard es una lesión neurológica poco frecuente que ocurre por la hemisección de la médula espinal, lo que da lugar a debilidad y parálisis de un lado del cuerpo y a pérdida sensorial del lado opuesto.
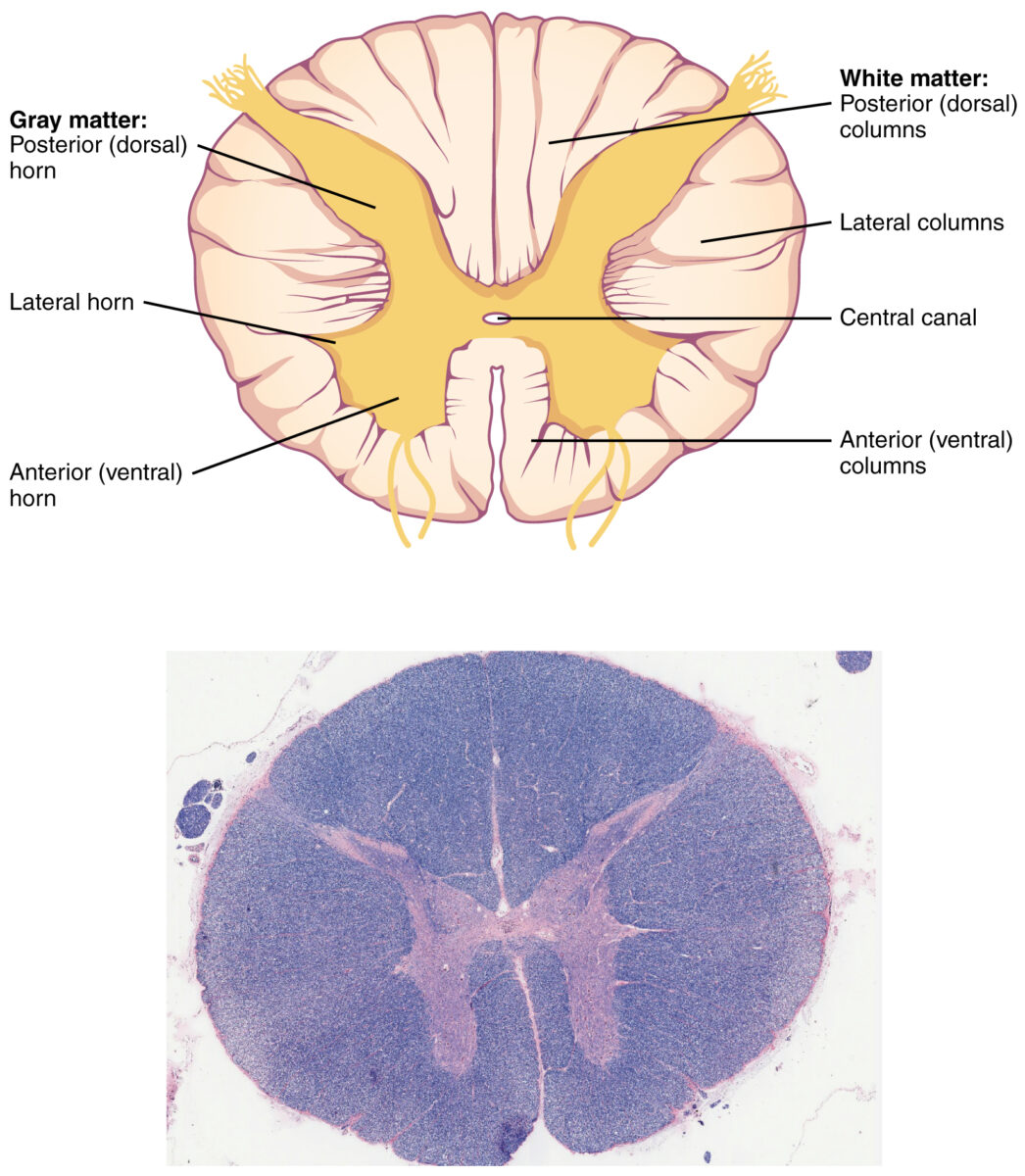
Vista transversal de la anatomía de la médula espinal
Imagen: “Spinal Cord Cross Section” por OpenStax. Licencia: CC BY 4.0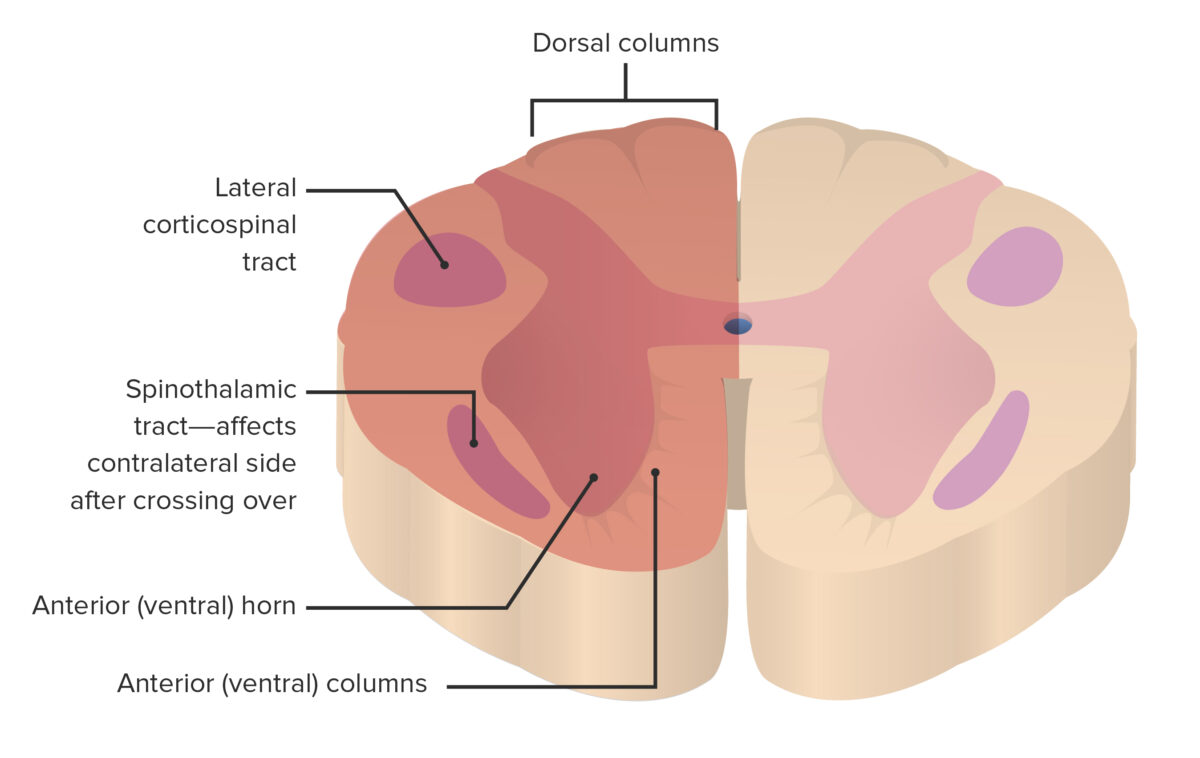
Zona de la médula espinal afectada en Brown-Séquard (sombreada en color salmón)
Imagen por Lecturio.Las causas más frecuentes del síndrome de Brown-Séquard son las lesiones penetrantes. También hay causas no traumáticas.
El síndrome de Brown-Séquard se produce con la hemisección de la médula espinal tras una lesión u otra patología. Los hallazgos neurológicos en el examen físico están relacionados con el nivel de la lesión de la médula espinal.
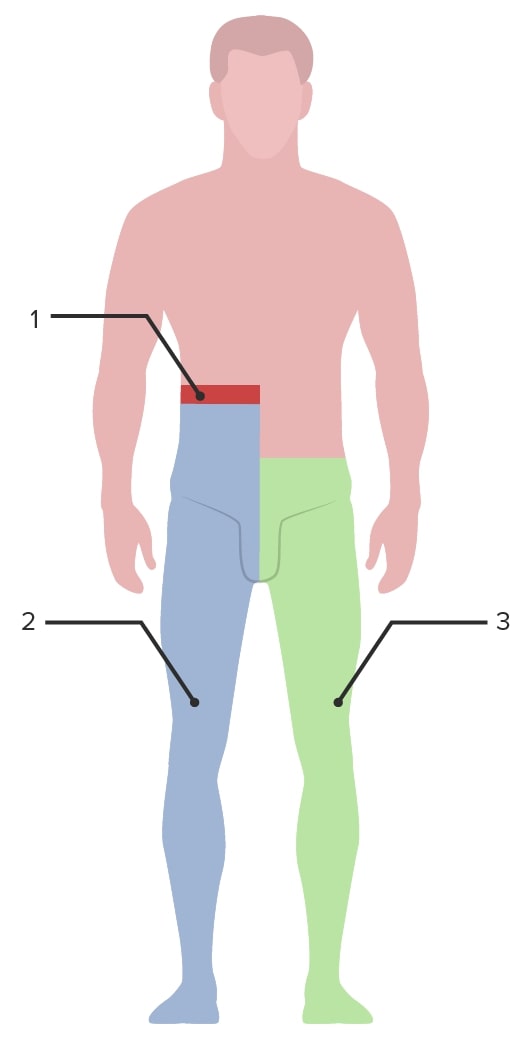
Imagen que representa los hallazgos clínicos en el síndrome de Brown-Séquard:
La zona verde representa el lado de la lesión medular (lado derecho).
1: Nivel de la lesión
2: La pérdida ipsilateral de la propiocepción y de la sensación vibratoria se produce por debajo del nivel de la lesión (columnas dorsales) y de la función motora (tracto corticoespinal).
3: La pérdida contralateral de la sensación de dolor y temperatura se produce a partir de aproximadamente 2 niveles por debajo del nivel de la lesión (tracto espinotalámico).
El tratamiento depende de la etiología y del lugar de la lesión. Las complicaciones se deben principalmente a las heridas por traumatismos penetrantes, en los casos no tratados o con intervención tardía. El pronóstico es bueno en comparación con otros síndromes de la médula espinal debido a la afectación incompleta de la médula espinal.