El parto por cesárea es el parto quirúrgico de ≥ 1 bebé a través de una incisión quirúrgica en el abdomen y el útero de la madre. Los partos por cesárea pueden estar indicados por una serie de razones maternas o fetales, entre las que se incluyen con mayor frecuencia el sufrimiento fetal agudo, la detención del trabajo de parto, antecedentes de cirugía uterina previa, presentación fetal anómala y anomalías placentarias. Existen varios tipos de incisiones cutáneas y uterinas que pueden realizarse durante la intervención, pero la combinación más habitual es una incisión cutánea de Pfannenstiel con una incisión uterina transversal baja. Las tasas de complicaciones suelen ser más elevadas en un parto por cesárea que en un parto vaginal sin complicaciones, por lo que deben evitarse las cesáreas innecesarias. La atención posparto para estas mujeres combina la atención posparto de rutina con la atención posoperatoria de rutina.
Última actualización: Jul 3, 2023
La cesárea es el parto quirúrgico de ≥ 1 bebé a través de una incisión en el abdomen y el útero de la madre.
Los partos por cesárea pueden clasificarse de varias formas:
Las indicaciones de la cesárea pueden ser maternas, placentarias o fetales, aunque a menudo se sobreponen entre estas categorías.
Estas indicaciones están presentes antes del inicio del trabajo de parto. A estas madres se les debe programar una cesárea y (en general) no se les debe permitir que inicien el trabajo de parto.
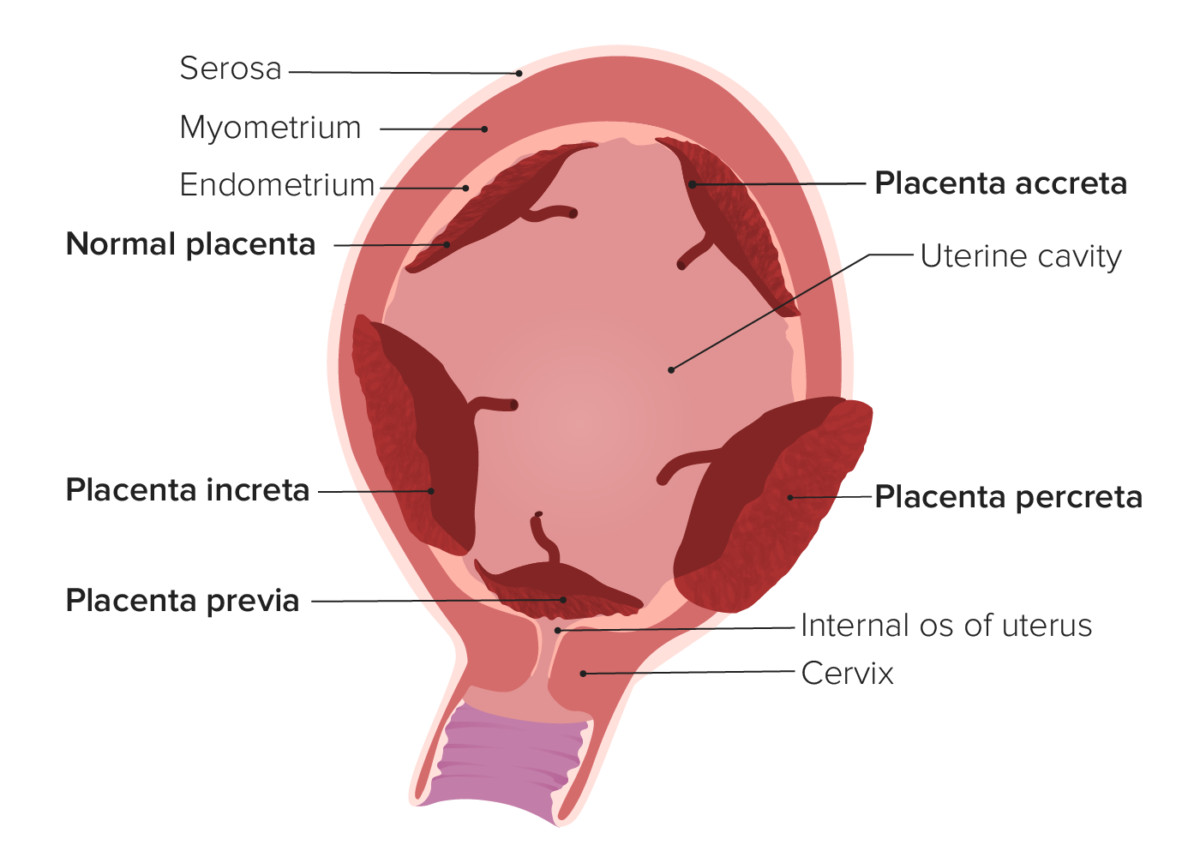
Tipos de placentación anormal
Imagen por Lecturio. Licencia: CC BY-NC-SA 4.0Las dos principales indicaciones intraparto son el sufrimiento fetal agudo y detención del trabajo de parto.
Sufrimiento fetal agudo:
Detención del trabajo de parto:
El parto por cesárea por solicitud de la madre es controvertido y supone una cesárea realizada por solicitud de la madre para evitar el parto vaginal, en ausencia de cualquier indicación médica.
Es necesario un control adecuado del dolor para poder realizar una cesárea con seguridad. Las alternativas incluyen:
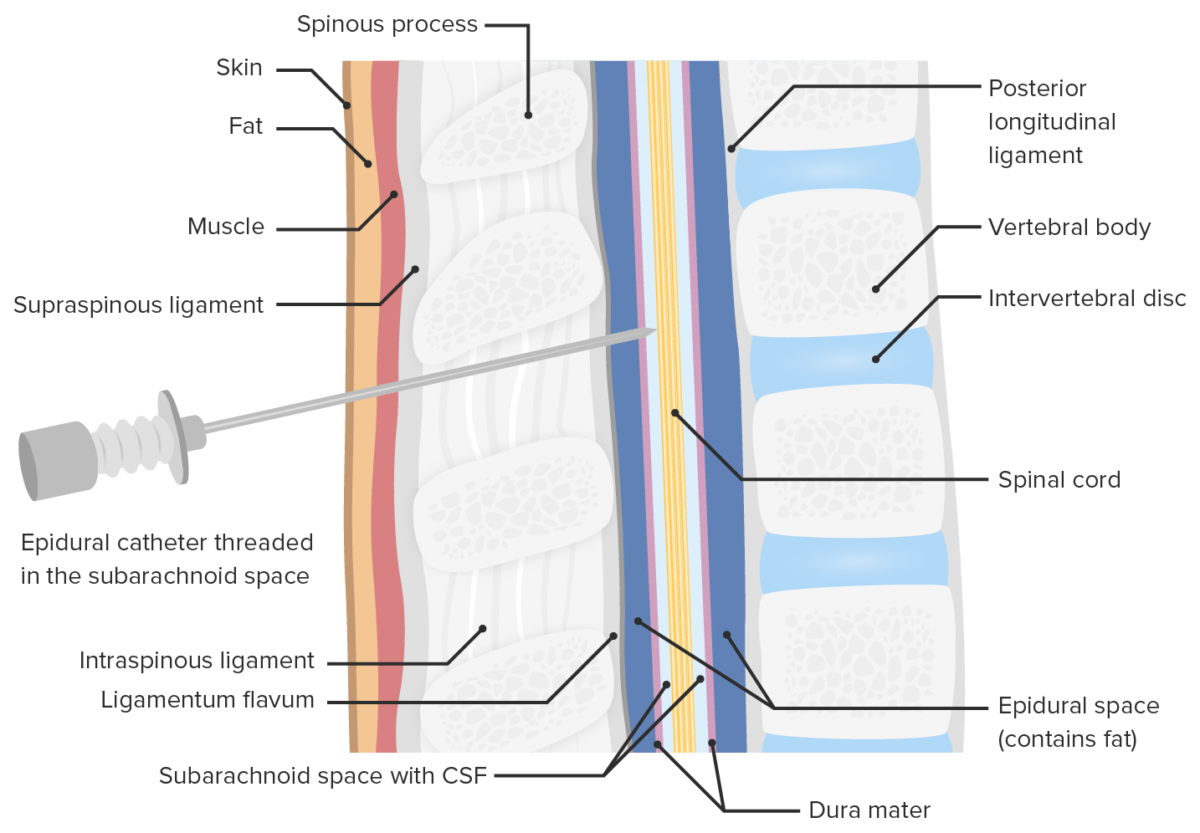
Localización de la inyección de opioides durante la anestesia espinal
Imagen por Lecturio. Licencia: CC BY-NC-SA 4.0Los dos tipos principales de incisiones cutáneas son:
Hay varios tipos de incisiones que se pueden hacer en el útero para dar a luz al bebé. El lugar de la incisión tiene un impacto significativo en los futuros embarazos. La incisión uterina se denomina histerotomía.
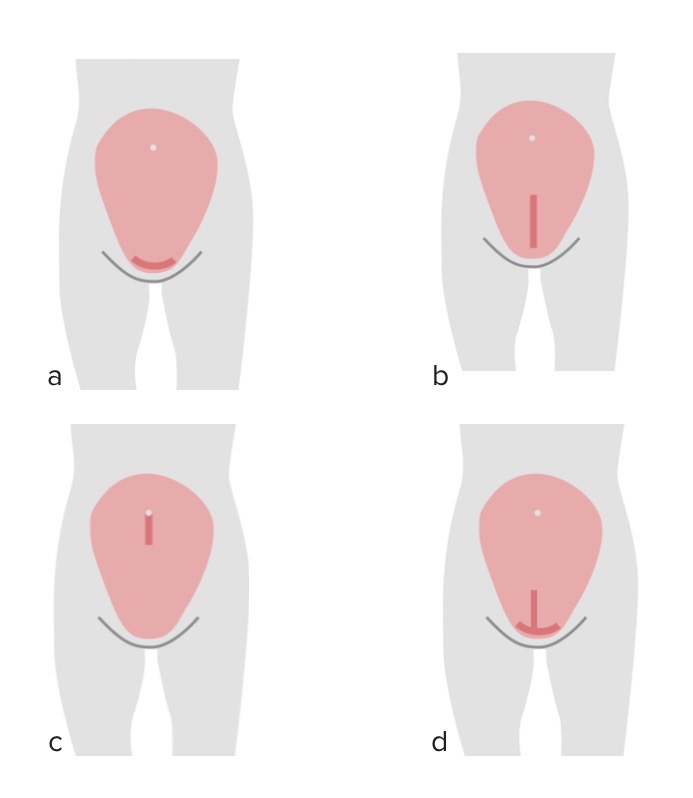
Tipos de incisiones uterinas:
a: Incisión transversal baja
b: Inserción vertical baja
c: Incisión clásica
d: Incisión en T
Las cesáreas planificadas y rutinarias tienen las tasas de complicaciones más bajas, mientras que las cesáreas de emergencia tienen las más altas. Las complicaciones graves son:
En general, las cesáreas se asocian a riesgos más elevados que los partos vaginales espontáneos. Ejemplos de riesgos incrementados incluyen:
Normalmente se debe aconsejar a las madres: