La pancreatitis crónica se debe a la inflamación persistente, la fibrosis y el daño celular irreversible del páncreas, lo que provoca una pérdida de la función de las glándulas endocrinas y exocrinas. Las etiologías más comunes son el abuso de alcohol y la obstrucción del conducto pancreático. Los pacientes suelen presentar dolor abdominal epigástrico recurrente, náuseas y síntomas sugerentes de síndrome de malabsorción (diarrea, esteatorrea y pérdida de peso). Los hallazgos característicos de la tomografía computarizada (TC) incluyen atrofia pancreática, conductos pancreáticos dilatados y calcificaciones pancreáticas. La terapia se centra en el abandono del alcohol, cambios en la dieta, el tratamiento del dolor y el tratamiento de la insuficiencia pancreática.
Última actualización: Feb 5, 2024
Las etiologías comunes de la pancreatitis crónica se resumen con la mnemotecnia TIGAR-O:
| T | Tóxica/metabólica |
|
|---|---|---|
| I | Idiopática | Puede ser de aparición temprana o tardía |
| G | Mutaciones Genéticas |
|
| A | Autoinmune |
|
| R | Pancreatitis aguda Recurrente | El factor de riesgo más importante para desarrollar pancreatitis crónica |
| O | Obstructiva |
|
Abreviaturas de genes:
PRSS1 → tripsinógeno catiónico:
CFTR → gen regulador de la conductancia transmembrana de la fibrosis quística:
SPINK1 → gen inhibidor de la tripsina secretora pancreática:
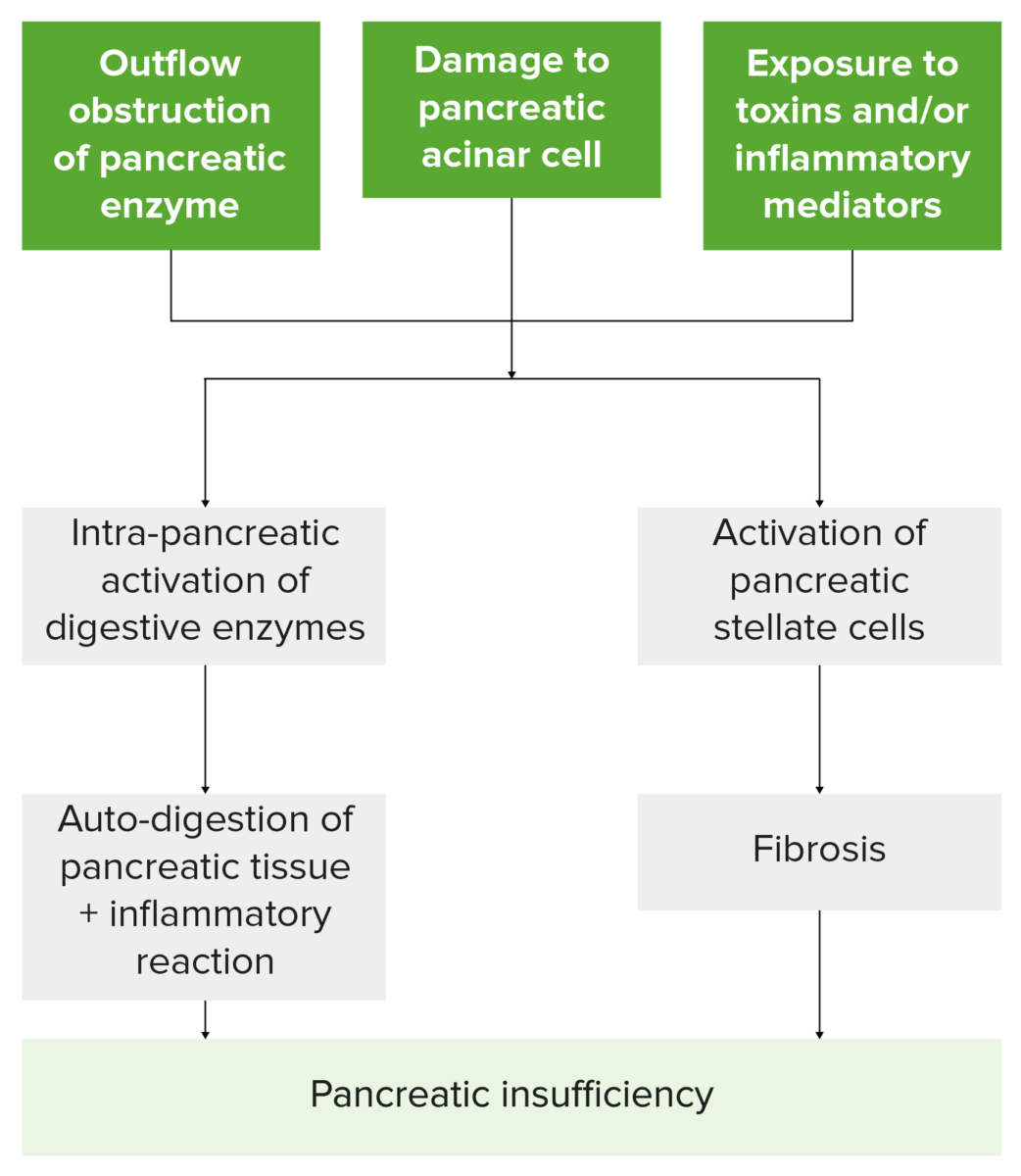
Diagrama de flujo que resume cómo las agresiones al páncreas conducen a la insuficiencia pancreática. Hay que tener en cuenta que la lesión conduce a la activación de las células estrelladas pancreáticas y de las enzimas digestivas, lo que provoca daños en el tejido pancreático, inflamación, fibrosis y la pérdida de la función de las células exocrinas y endocrinas.
Imagen por Lecturio.Las pruebas de laboratorio se utilizan como complemento de la imagenología.
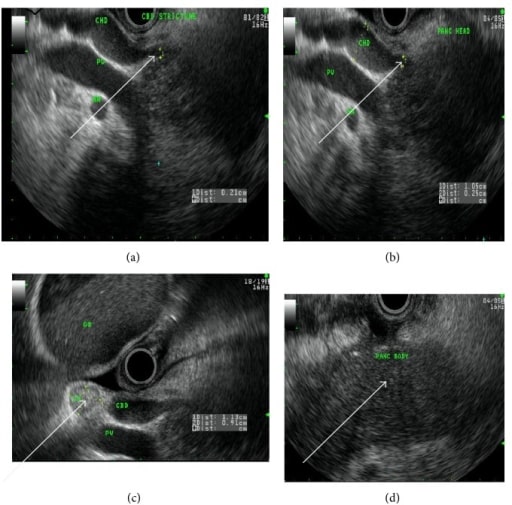
Una mujer de 50 años con pancreatitis crónica autoinmune. Flechas de imagen de ultrasonido endoscópico que muestran (a) estrechez del conducto biliar común, (b) conducto hepático común dilatado, (c) ganglio linfático reactivo, y (d) cuerpo pancreático homogéneo.
Imagen: “fig2” por Lahey Clinic, Burlington, MA 01805, USA. Licencia: CC BY 3.0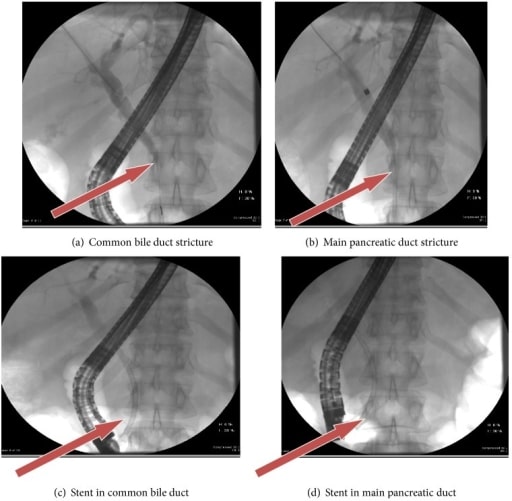
Una mujer de 50 años con pancreatitis crónica autoinmune. Las flechas en la CPRE muestran las estenosis del conducto biliar común y del conducto pancreático principal antes de la inserción del stent (a y b) y después de la inserción del stent (c y d).
Imagen: “fig3” por Lahey Clinic, Burlington, MA 01805, USA. Licencia: CC BY 3.0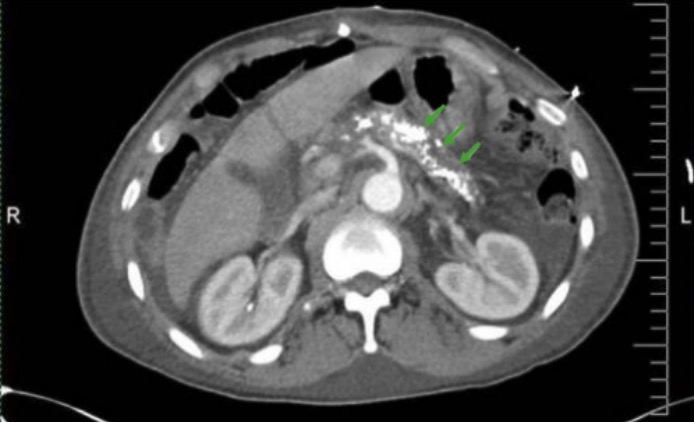
TC Abdominal que muestra calcificaciones pancreáticas en la pancreatitis crónica (flechas verdes)
Imagen: “CT Abdomen” por Division of Gastroenterology and Hepatology, University of Alabama at Birmingham, Birmingham, AL, BDB 380, USA. Licencia: CC BY 3.0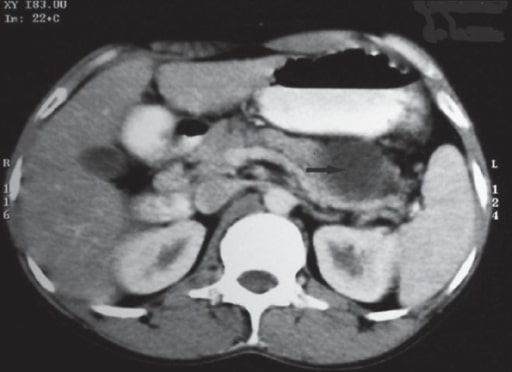
Tomografía computarizada del abdomen, después de doble contraste (oral e intravenoso), que muestra una lesión quística en la región de la cola del páncreas, sugestiva de pseudoquiste pancreático
Imagen: “CT scan abdomen” por Department of Medical Gastroenterology, Medical College, Trivandrum, Kerala, India. Licencia: CC BY 2.0