La osteoartritis es la forma más común de artritis, y se debe a la destrucción del cartílago y a los LOS Neisseria cambios del hueso subcondral. El riesgo de desarrollar este trastorno aumenta con la edad, la obesidad y el uso repetitivo de las articulaciones o los LOS Neisseria traumatismos. Los LOS Neisseria pacientes desarrollan un dolor Dolor Inflammation articular gradual, una rigidez que dura < 30 minutos y una disminución de la amplitud de movimiento. El examen físico puede revelar crepitación al AL Amyloidosis movimiento de la articulación y formación de osteofitos (nódulos de Heberden y Bouchard). El diagnóstico es clínico y se apoya con los LOS Neisseria hallazgos articulares radiológicos. El tratamiento incluye medidas conservadoras, medicamentos analgésicos, inyecciones intraarticulares de glucocorticoides y cirugía para la enfermedad avanzada.
Last updated: Dec 15, 2025
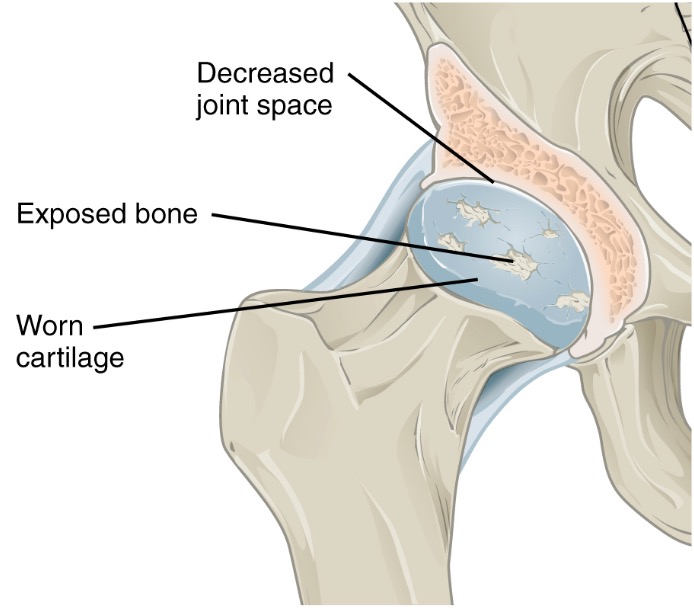
Patología de la osteoartritis
La destrucción del cartílago conduce a la disminución del espacio articular. Cuando la destrucción es grave, el hueso queda expuesto.
Etapas de la artrosis de la articulación de la rodilla:
A. Hay una alteración mínima y aproximadamente un 10% de pérdida de cartílago.
B. Se observa un estrechamiento del espacio articular, el cartílago comienza a romperse y se desarrollan osteofitos.
C. Hay una reducción moderada del espacio articular. Los espacios del cartílago pueden expandirse hasta llegar al hueso.
D. El espacio articular está muy reducido y se ha perdido aproximadamente el 60% del cartílago. Se observan grandes osteofitos.
Nódulos de Heberden en la osteoartritis: espolones óseos de crecimiento en las articulaciones interfalángicas distales debido a los osteofitos
Imagen: “Bony growth spurts” por School of Dentistry, Franciscan University Center, Andradas Street, 1614, 97010-032 Santa Maria, RS, Brazil. Licencia: CC BY 3.0
Los nódulos de Bouchard en la osteoartritis: osteofitos de las articulaciones interfalángicas proximales
Imagen: “Grading of osteoarthritis” por Landspitalinn University Hospital, University of Iceland, IS-108 Fossvogur, Reykjavik, ICELAND. Licencia: CC BY 2.0, editado por Lecturio.La osteoartritis es un diagnóstico clínico que se confirma con imagenología.
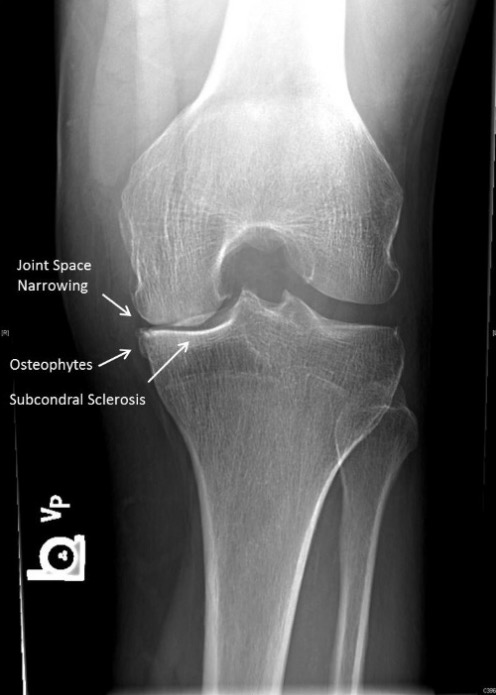
Características radiólogicas de la osteoartritis: Esta imagen muestra estrechamiento del espacio articular, osteofitos y esclerosis subcondral (flechas).
Imagen: “Examples of JSN” por Center for Hip and Knee Replacement (CHKR), Department of Orthopaedic Surgery, NewYork-Presbyterian Hospital, Columbia University Medical Center, 622 W. 168th Street, PH 1155, New York, NY 10032, USA. Licencia: CC BY 4.0
Características radiológicas de la osteoartritis: La imagen aumentada muestra un quiste subcondral en la clavícula distal. Esto indica una orteoartritis de la articulación acromioclavicular.
Imagen: “Case presentation” por Department of Orthopaedic Surgery, Japanese Red Cross Sendai Hospital, Yagiyama Honcyo, Taihaku-Ku, Sendai, Miyagi, Japan. Licencia: CC BY 2.5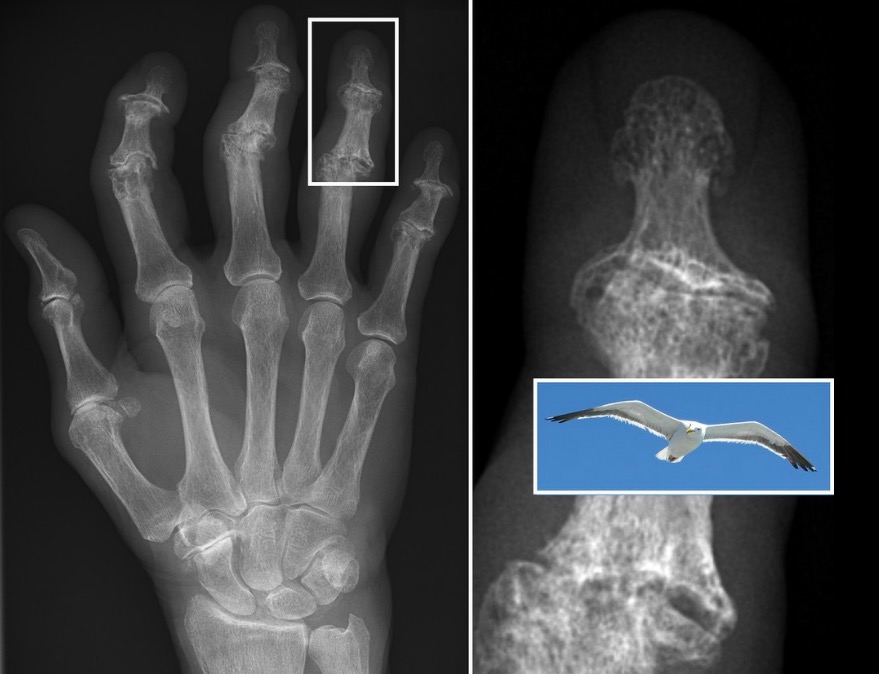
Características radiológicas de la osteoartritis erosiva: Las erosiones subcondrales centrales dan a la articulación interfalángica distal un aspecto en “ala de gaviota”.
Imagen: “X-ray of erosive osteoarthritis of the fingers” por Rennett Stowe and Mikael Häggström. Licencia: CC BY 4.0Los LOS Neisseria siguientes estudios no se utilizan para el diagnóstico de la osteoartritis, pero sí para excluir otras causas de artritis.
Los LOS Neisseria objetivos del tratamiento son aliviar el dolor Dolor Inflammation y minimizar la pérdida de la función física.
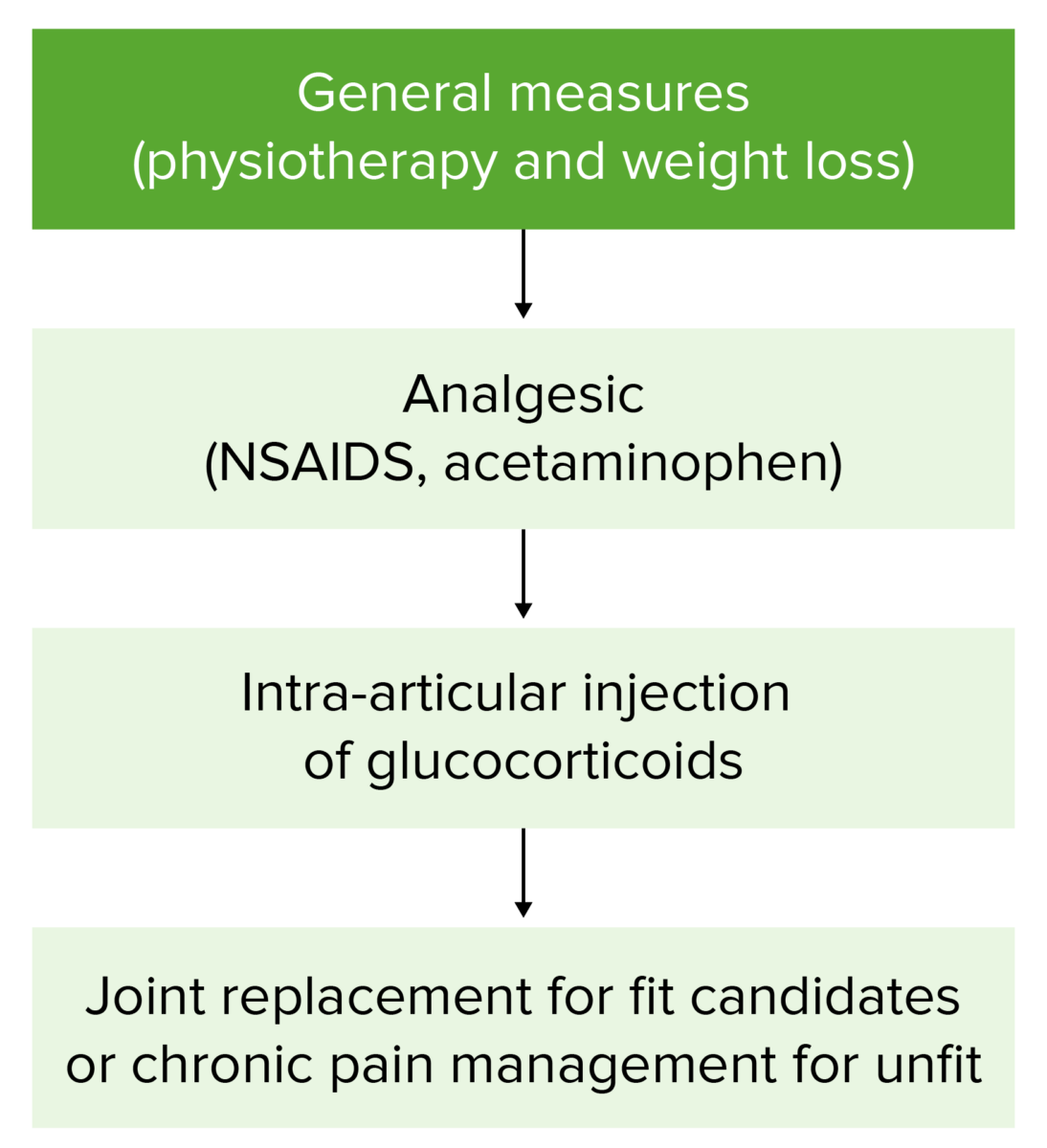
Diagrama de flujo del tratamiento de la osteoartritis
El tratamiento comienza con medidas conservadoras (pérdida de peso y fisioterapia). Si los síntomas no mejoran, o si empeoran, el tratamiento progresa a través de este diagrama de flujo. La cirugía se reserva para los pacientes con enfermedad grave e implacable.