La metahemoglobinemia es una enfermedad caracterizada por niveles elevados de metahemoglobina en la sangre. La metahemoglobina es la forma oxidada de la hemoglobina, en la que el hierro del hemo se ha convertido de la forma ferrosa habitual (Fe2+) a la forma férrica (Fe3+). La forma Fe3+ del hierro no puede unirse al O2 y, por lo tanto, conduce a hipoxia tisular. La metahemoglobinemia puede ser consecuencia de defectos congénitos o producirse tras la exposición a agentes oxidantes. Los síntomas dependen de los niveles de metahemoglobina y varían desde una simple cianosis hasta presentaciones neurológicas y cardíacas. La afección puede ser mortal en caso de elevación significativa de la metahemoglobina (> 70%). El diagnóstico se establece midiendo los niveles de metahemoglobina en sangre mediante cooximetría. El tratamiento de la metahemoglobinemia es con azul de metileno o ácido ascórbico, ya que aceleran la conversión de metahemoglobina en hemoglobina.
Última actualización: Jul 2, 2022
La metahemoglobinemia se produce cuando los eritrocitos contienen niveles elevados de metahemoglobina (el rango normal en adultos es 0%–3%).
La metahemoglobina es una forma de hemoglobina en la que el hierro ferroso (Fe2+) del hemo se oxida al estado férrico (Fe3+), que es incapaz de unirse al O2.
Congénita:
Adquirida debido a la exposición a agentes oxidantes:
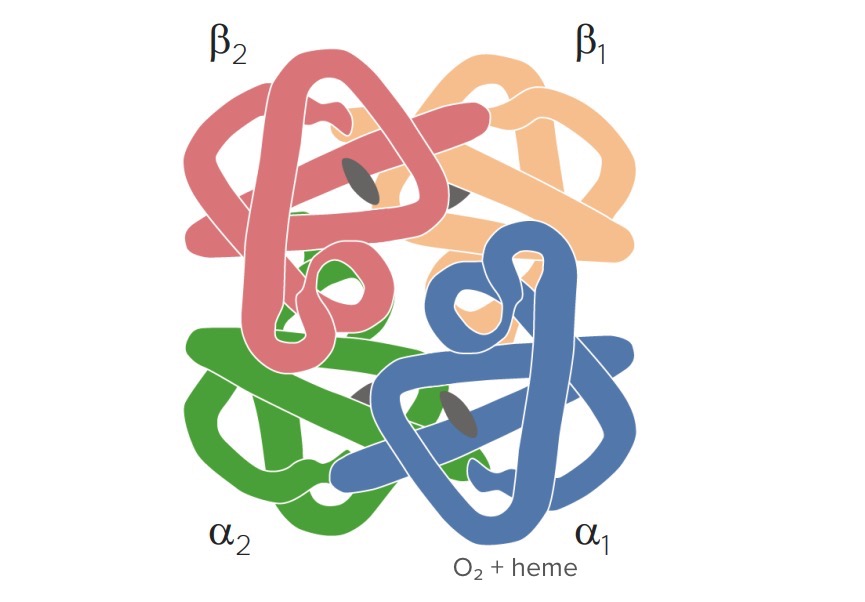
Estructura de la hemoglobina: 4 cadenas de globina (β1, β2, ɑ1 y ɑ2) y 4 moléculas de hemo (con hierro en estado ferroso) para la unión con el O2
Imagen por Lecturio.Los niveles de metahemoglobina se ven limitados a través de diferentes mecanismos:
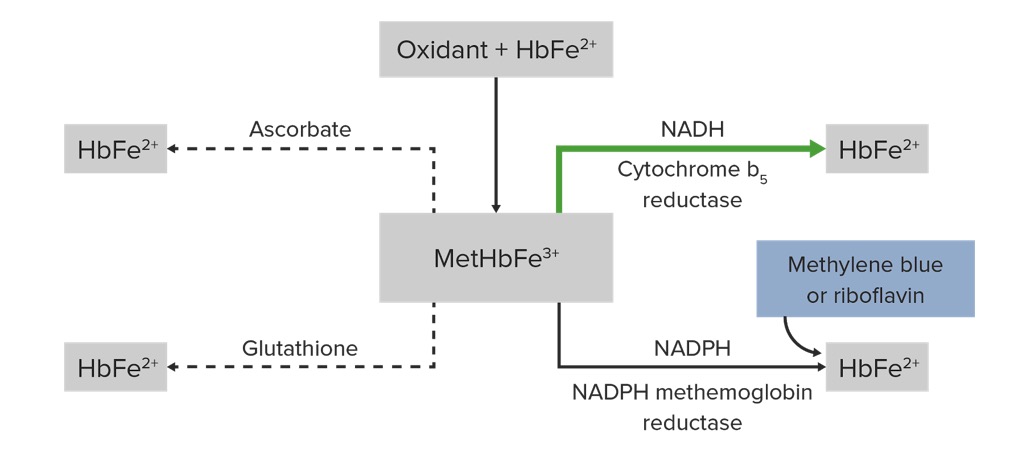
Fisiopatología y tratamiento de la metahemoglobina (HbFe²⁺: hemoglobina, MetHbFe³⁺: metahemoglobina, NADPH: nicotinamida adenina dinucleótido fosfato, NADH: nicotinamida adenina dinucleótido):
La oxidación del hierro hemo del estado ferroso al estado férrico produce MetHbFe³⁺. La citocromo b5 reductasa reduce la MetHbFe³⁺ a HbFe²⁺. El azul de metileno actúa como aceptor de electrones para la NADPH reductasa y también facilita la reducción de la metahemoglobina. Otros compuestos que pueden favorecer la reducción de la MetHbFe³⁺ son el glutatión y el ácido ascórbico.
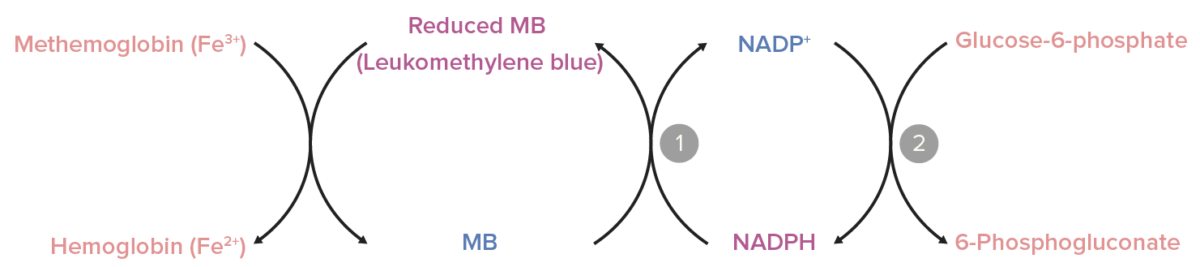
Papel de la nicotinamida adenina dinucleótido fosfato (NADPH) metahemoglobina reductasa:
El NADPH se genera en la reacción de la glucosa-6-fosfato deshidrogenasa (2). La NADPH-metahemoglobina reductasa convierte el azul de metileno en azul de leucometileno (la forma activa) utilizando el NADPH como donante de electrones (1). El azul de leucometileno, a su vez, reduce la metahemoglobina a hemoglobina.
Los síntomas dependen de la etiología, la cronicidad y el nivel de metahemoglobina.
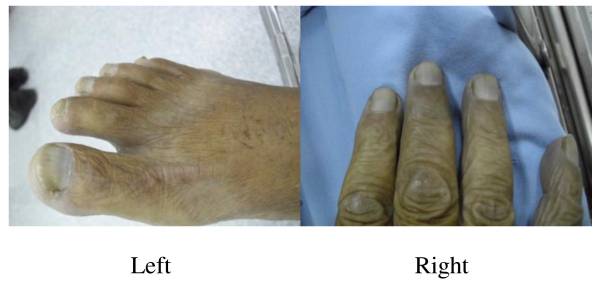
Cianosis en la metahemoglobinemia:
El pie y la mano del individuo muestran un color azulado y lechos ungueales cianóticos.
Antecedentes:
Hallazgos al examen físico:

Código de color sugerente de metahemoglobina:
La sangre con una concentración de metahemoglobina > 15% de los niveles totales de hemoglobina aparece de color marrón, como se ve en la imagen (lado derecho).
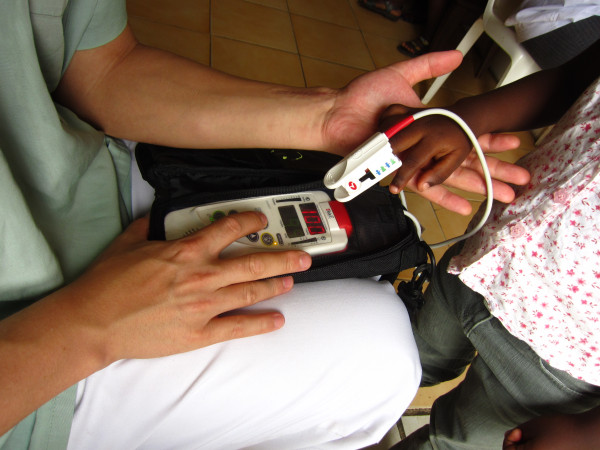
Medición de la metahemoglobina:
Uso de la cooximetría (oximetría de longitud de onda múltiple). En la imagen superior se ve un oxímetro de pulso Rad-57 aplicado al dedo de un niño. En lugar de solo 2 longitudes de onda, la cooximetría utiliza 8 longitudes de onda.
El tratamiento de la metahemoglobinemia depende de la gravedad y la cronicidad.
Los niveles de metahemoglobina > 30% y asociados a hipoxia tisular son una emergencia médica:
En la metahemoglobinemia congénita: