Los meduloblastomas son tumores embrionarios malignos que surgen en la fosa posterior de los niños. Los meduloblastomas son los tumores cerebrales malignos más frecuentes en los niños. Los pacientes con meduloblastoma presentan síntomas de aumento de la presión intracraneal y signos cerebelosos, que evolucionan y empeoran a lo largo de semanas o en unos pocos meses. La resonancia magnética es el método de imagenología de elección y suele mostrar una masa cerebelosa en la línea media o paramedial que se realza con el contraste, pero se requiere un análisis histopatológico tras la resección quirúrgica para el diagnóstico. El tratamiento consiste en una combinación de cirugía, radioterapia y quimioterapia. El pronóstico depende de diversos factores, pero con la terapia multimodal moderna, aproximadamente el 75% de los niños diagnosticados con meduloblastomas sobreviven hasta la edad adulta.
Última actualización: Abr 15, 2025
El meduloblastoma es un tumor embrionario altamente maligno que se desarrolla en la fosa posterior de los niños. Se trata de un tumor embrionario, que surge de las células progenitoras neuronales y generalmente tiene un mal pronóstico.
| Categorías | Tumores específicos |
|---|---|
| Tumores neuroepiteliales en el SNC |
|
| Tumores meníngeos |
|
| Tumores de la región selar |
|
| Linfoma primario del SNC | Linfoma primario del SNC |
| Metástasis al cerebro (5 veces más común que los tumores cerebrales primarios) | Más comúnmente surgen de:
|
| Tumores periféricos |
|
La OMS ha desarrollado clasificaciones genéticas e histológicas para los meduloblastomas.
Los meduloblastomas suelen surgir en el cerebelo, por lo que los pacientes suelen presentar síntomas cerebelosos y dado que la complicación más común del meduloblastoma es la hidrocefalia, también existen signos del aumento de la presión intracraneal (PIC).
La resonancia magnética es la imagenología de elección. Debido a que del 20%–25% de los pacientes tienen afectación de la columna vertebral en el momento de la presentación, debe realizarse una RM tanto del cerebro como de la médula espinal. Los hallazgos incluyen:
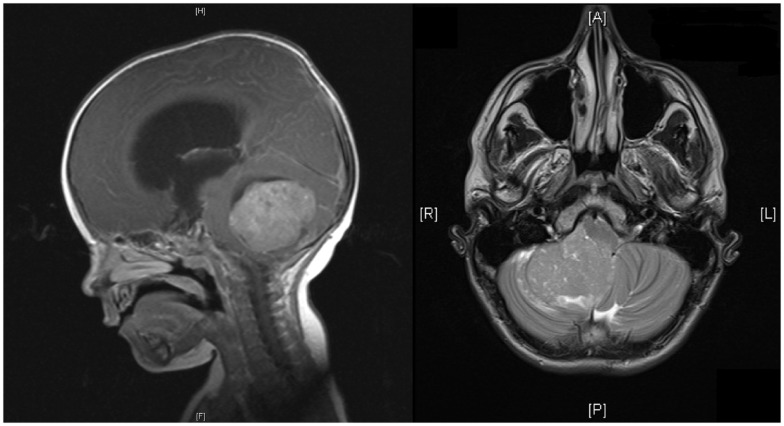
RM de la cabeza que muestra un meduloblastoma cerebeloso en vistas sagital y horizontal:
La vista sagital muestra un meduloblastoma en la línea media de la fosa posterior con una intensidad de señal intermedia. Hay una obstrucción del flujo del LCR, hidrocefalia marcada y edema.
La vista horizontal muestra un meduloblastoma de realce homogéneo que surge del hemisferio cerebeloso derecho con desplazamiento del vermis.
El análisis del líquido cefalorraquídeo es importante en la evaluación de la metástasis, ya que aproximadamente ⅓ de los meduloblastomas hacen metástasis a través del LCR. Estos meduloblastomas muestran:
El diagnóstico requiere la confirmación mediante un examen histopatológico en el momento de la resección quirúrgica.
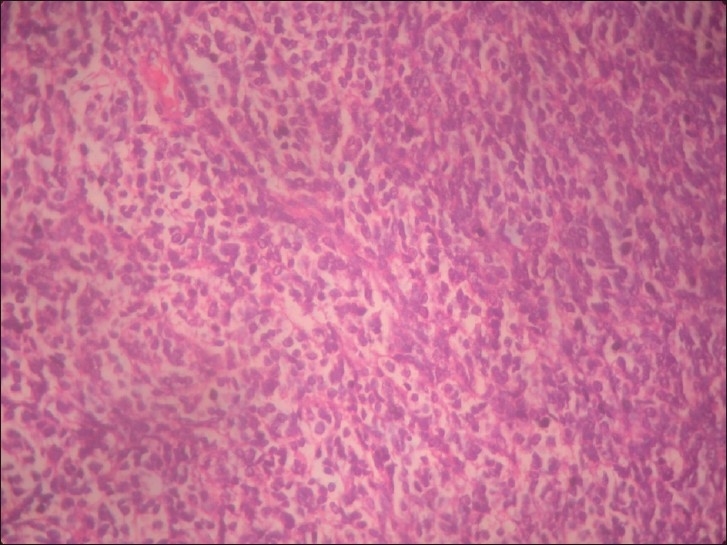
Microfotografía de meduloblastoma (H&E, ×20):
La imagen muestra un tumor altamente celular compuesto por rosetas de pequeñas células redondas, con una elevada relación núcleo-citoplasma.
El tratamiento estándar del meduloblastoma es la terapia de modalidad combinada, que incluye cirugía, quimioterapia y radiación.
Los siguientes tumores de la fosa posterior son diagnósticos diferenciales del meduloblastoma: