Los medicamentos para el tratamiento de la enfermedad de Parkinson mejoran los síntomas de temblor, rigidez e inestabilidad postural al aumentar los niveles de dopamina en el cerebro. Si bien la levodopa es el medicamento de elección en personas de cualquier edad con síntomas de moderados a graves, también se pueden utilizar otros agentes como monoterapia para los síntomas más leves o junto con levodopa-carbidopa para el simple control de los síntomas. Otras clases de medicamentos actúan previniendo el metabolismo de la dopamina central y periférica (inhibidores de la monoamino oxidasa (IMAO) tipo B, inhibidores de la catecol O-metiltransferasa (COMT) y carbidopa) o ejerciendo un efecto antidiscinético (amantadina). Los efectos secundarios graves incluyen arritmias y síntomas psiquiátricos que van desde trastornos del estado de ánimo hasta alucinaciones y psicosis. La abstinencia abrupta puede provocar síntomas similares al síndrome neuroléptico maligno, que puede poner en peligro la vida. Pueden ocurrir interacciones farmacológicas con otros agentes que son metabolizados por las enzimas hepáticas del citocromo P450 y se debe tener precaución para evitar el síndrome serotoninérgico.
Última actualización: May 31, 2022
La enfermedad de Parkinson (EP) es una enfermedad degenerativa de los ganglios basales caracterizada por un síndrome clínico que se manifiesta con disminución de la expresión facial, bradicinesia, marcha festinante (pasos progresivamente acortados y acelerados), rigidez en rueda dentada y un temblor de «rodar píldoras» en reposo.
Está recomendada como terapia de primera línea para los síntomas de moderados a graves de la EP.
Si bien generalmente es un medicamento bien tolerado, existen algunos efectos secundarios que se debe tener en cuenta:
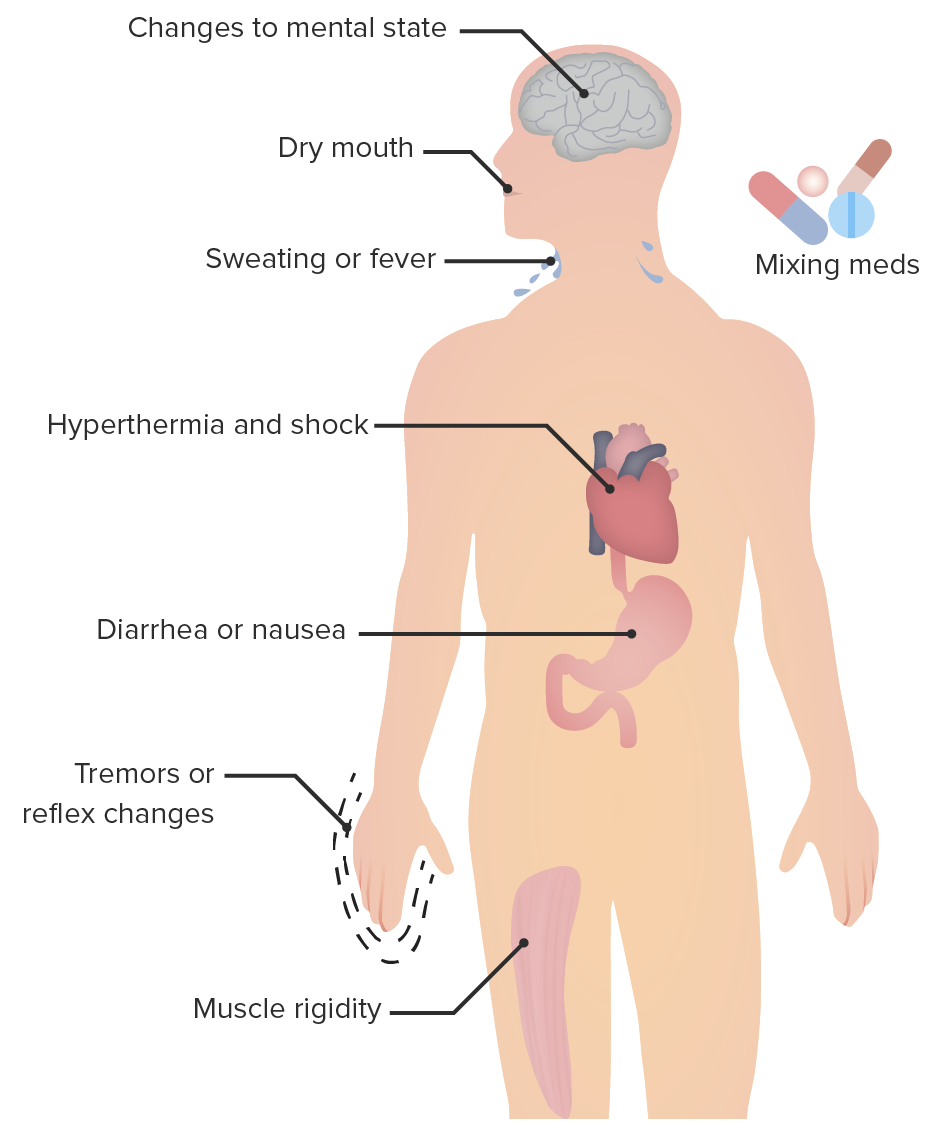
Características clínicas del síndrome serotoninérgico:
El síndrome serotoninérgico se produce por cualquier combinación de medicamentos que tienen el efecto neto de incrementar la neurotransmisión serotoninérgica, provocando alteraciones del estado mental, inestabilidad autonómica y anomalías neuromusculares.
Para los síntomas leves de la EP que tienen un impacto mínimo en la vida diaria.
| Agente | Mecanismo de acción | Indicaciones | Efectos secundarios | Contraindicaciones |
|---|---|---|---|---|
| Levodopa | Descarboxilada en dopamina | Síntomas de la EP de moderados a graves |
|
Combinación con IMAO |
| Agonistas de la dopamina | Aumentan la actividad dopaminérgica uniéndose a los receptores postsinápticos de dopamina. | Terapia actual de primera línea para los síntomas de la EP de leves a moderados que afectan la vida diaria |
|
|
| Amantadina (antagonista del NMDA) | Antagonista del receptor de glutamato tipo NMDA → efecto antidiscinético | Recomendada para síntomas leves de EP que tienen un impacto mínimo en la vida diaria |
|
|
| Inhibidores de la MAO-B | La MAO-B se inhibe selectivamente → aumento de la concentración intracerebral de dopamina. | Recomendados para síntomas leves de EP que tienen un impacto mínimo en la vida diaria |
|
Pacientes que reciben meperidina, tramadol, metadona, propoxifeno, ciclobenzaprina o hierba de san Juan → mayor riesgo de síndrome serotoninérgico |
| Inhibidores de la catecol O-metiltransferasa (COMT) | Inhibición selectiva de la COMT → mayor biodisponibilidad de levodopa → acción prolongada de la levodopa | Recomendados para síntomas leves de EP que tienen un impacto mínimo en la vida diaria |
|
|