Los LOS Neisseria medicamentos para el control de lípidos son un grupo de medicamentos que disminuyen los LOS Neisseria niveles de lípidos en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el plasma Plasma The residual portion of blood that is left after removal of blood cells by centrifugation without prior blood coagulation. Transfusion Products. Los LOS Neisseria grupos difieren con respecto al AL Amyloidosis mecanismo de acción, tipo de lípido alterado y grado de alteración. Los LOS Neisseria medicamentos se pueden utilizar además de la terapia junto con las estatinas o para personas que no son capaces tolerar o responder de manera suficiente a las estatinas. La ezetimiba, la niacina, los LOS Neisseria secuestradores de ácidos biliares y los LOS Neisseria inhibidores de la proproteína convertasa subtilisina/kexina tipo 9 reducen principalmente el LDL. Los LOS Neisseria fibratos y el aceite de pescado (ácidos grasos omega-3) son las principales terapias para reducir los LOS Neisseria triglicéridos. Los LOS Neisseria efectos secundarios varían según la clase del medicamento, pero a menudo se incluyen mialgias, síntomas gastrointestinales y elevación de las transaminasas. La respuesta a las distintas modalidades de tratamiento anteriores, la vía de administración, las interacciones con medicamentos, las contraindicaciones y la farmacocinética influyen en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la elección del tratamiento.
Last updated: Dec 15, 2025
Los LOS Neisseria agentes para el control de lípidos son un grupo de medicamentos (aparte de las estatinas) que controlan los LOS Neisseria niveles de lipoproteína de baja densidad (LDL, por sus siglas en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum inglés), lipoproteína de alta densidad (HDL, por sus siglas en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum inglés) y triglicéridos a través de una variedad de mecanismos.
Mecanismo de acción:
Efecto fisiológico:
PCSK9 es una enzima secretada por el hígado en el torrente sanguíneo, que se une a los receptores de LDL (tanto dentro como fuera del hepatocito) y posteriormente promueve la endocitosis del receptor de LDL para su degradación.
Los inhibidores de la PCSK9 (los anticuerpos azules en forma de Y) se unen y bloquean la PCSK9, lo que detiene la degradación del receptor de LDL y permite una mayor captación de LDL en los hepatocitos.
Imagen por Lecturio.No existen interacciones clínicamente significativas.
Mecanismo de acción:
Efectos fisiológicos:
Mecanismo de acción:
Efecto fisiológico:
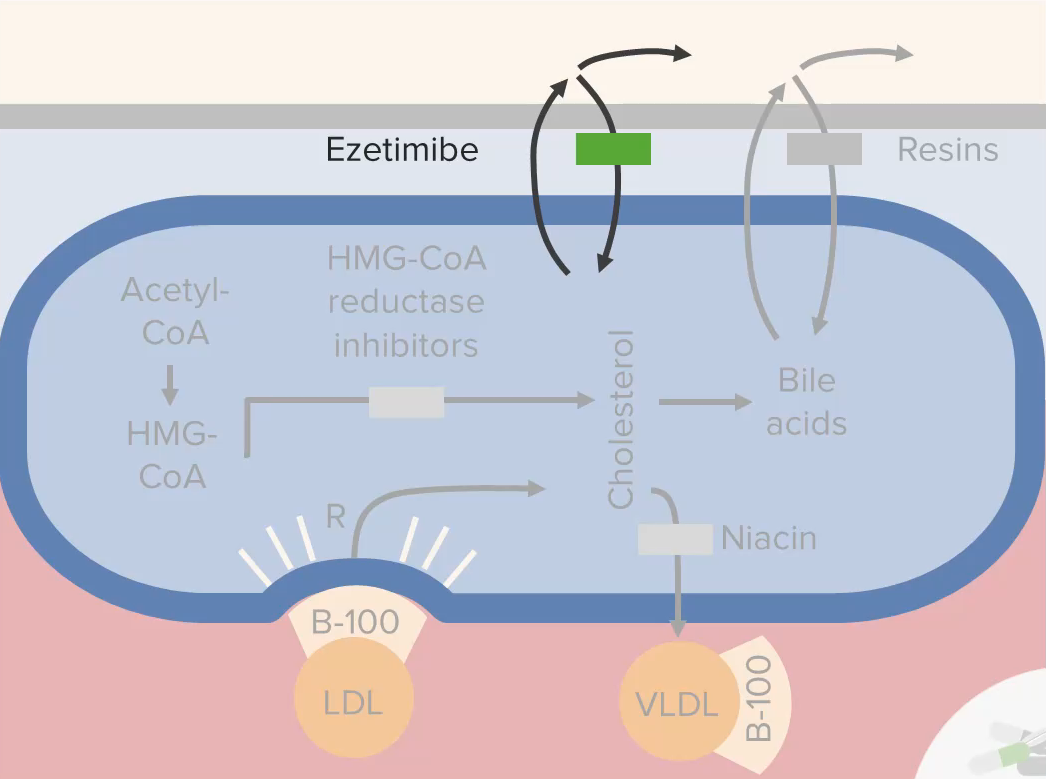
La ezetimiba inhibe la absorción de colesterol en el intestino delgado, provocando finalmente un mecanismo compensatorio para aumentar la eliminación de LDL de la sangre.
Imagen por Lecturio.La ezetimiba en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum combinación con la terapia con estatinas debe evitarse con:
Mecanismo de acción:
Efecto fisiológico:
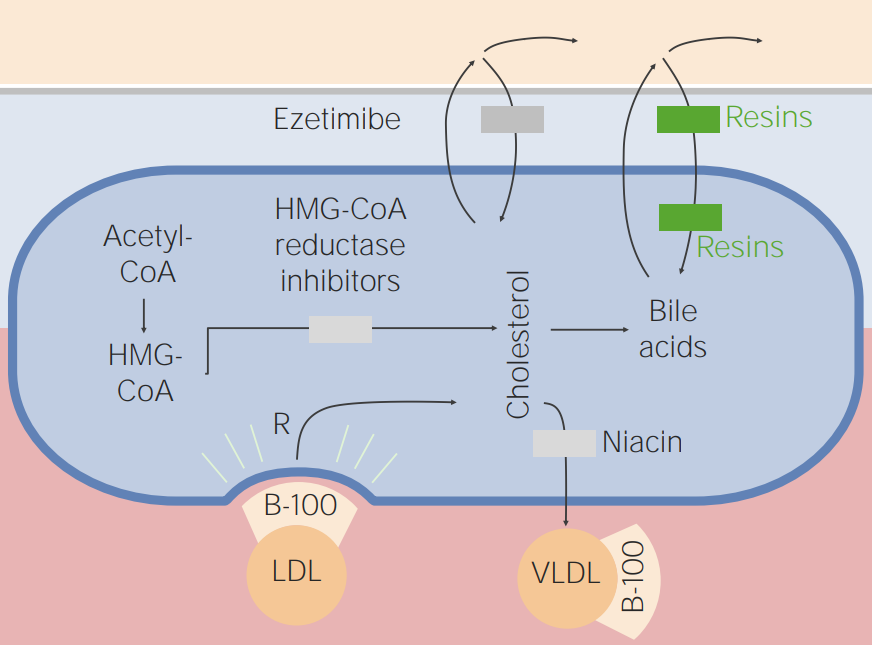
Los secuestrantes de ácidos biliares (también conocidos como resinas) se unen a los ácidos biliares en el tracto gastrointestinal para reducir la reabsorción. Como mecanismo compensatorio, el hígado convierte el colesterol en ácidos biliares, lo que reduce las reservas de colesterol hepático, lo que induce a una regulación positiva de los receptores de LDL y aumenta la captación hepática de LDL sérico.
Imagen por Lecturio.Los LOS Neisseria secuestradores de ácidos biliares limitan la absorción de muchos medicamentos, incluyendo, entre otros:
Mecanismo de acción:
Efecto fisiológico:
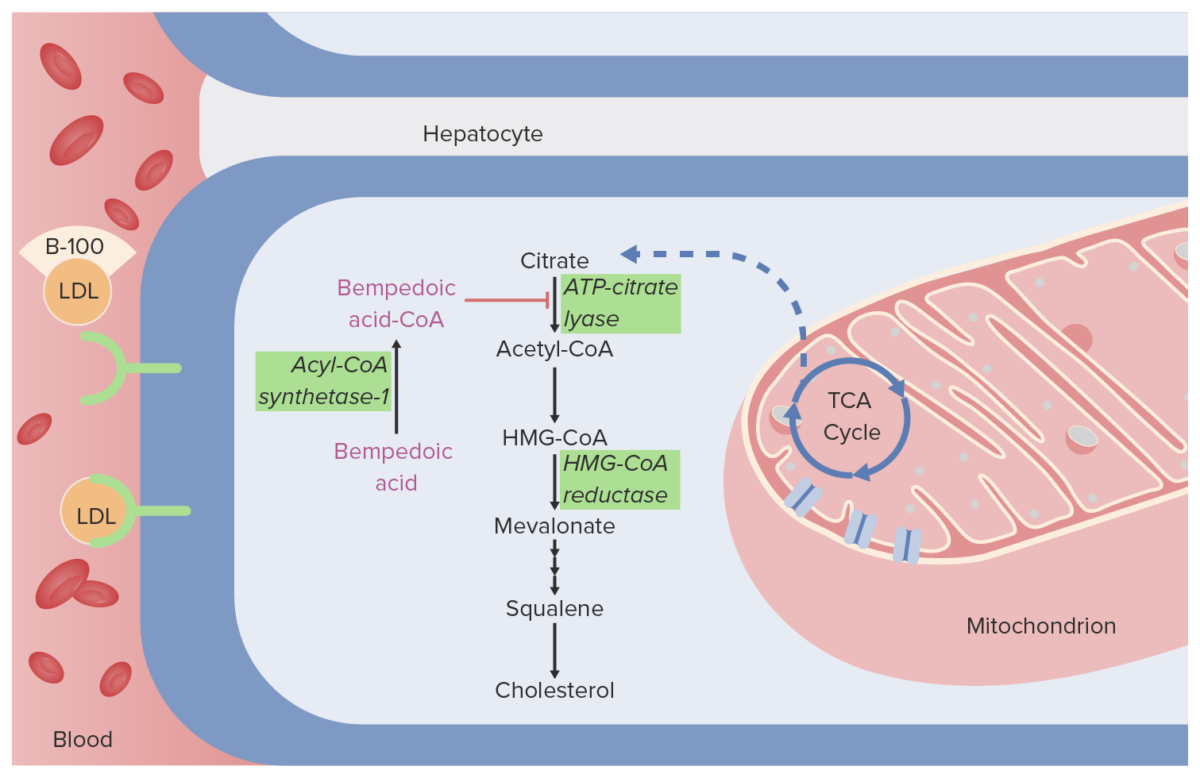
Mecanismo de acción del ácido bempedoico:
En los hepatocitos, el ácido bempedoico se convierte en ácido bempedoico-CoA (la forma activa), que bloquea la acción de la ATP citrato liasa, inhibiendo la conversión de citrato en acetil-CoA en la vía de síntesis del colesterol. La disminución resultante en los niveles de colesterol hepático provoca la regulación positiva de los receptores de LDL (receptores verdes en la membrana celular azul), lo que aumenta la absorción de LDL del torrente sanguíneo. Se debe considerar que B-100 es una proteína transportadora de apolipoproteína, que transporta LDL en el torrente sanguíneo.
TCA: ácido tricarboxílico
El ácido bempedoico es un complemento de la dieta y las estatinas para las personas que requieren una reducción adicional de LDL:
No se recomienda el ácido bempedoico durante el embarazo o la lactancia.
La niacina también se conoce como vitamina B3 o ácido nicotínico.
Mecanismo de acción:
Efecto fisiológico:
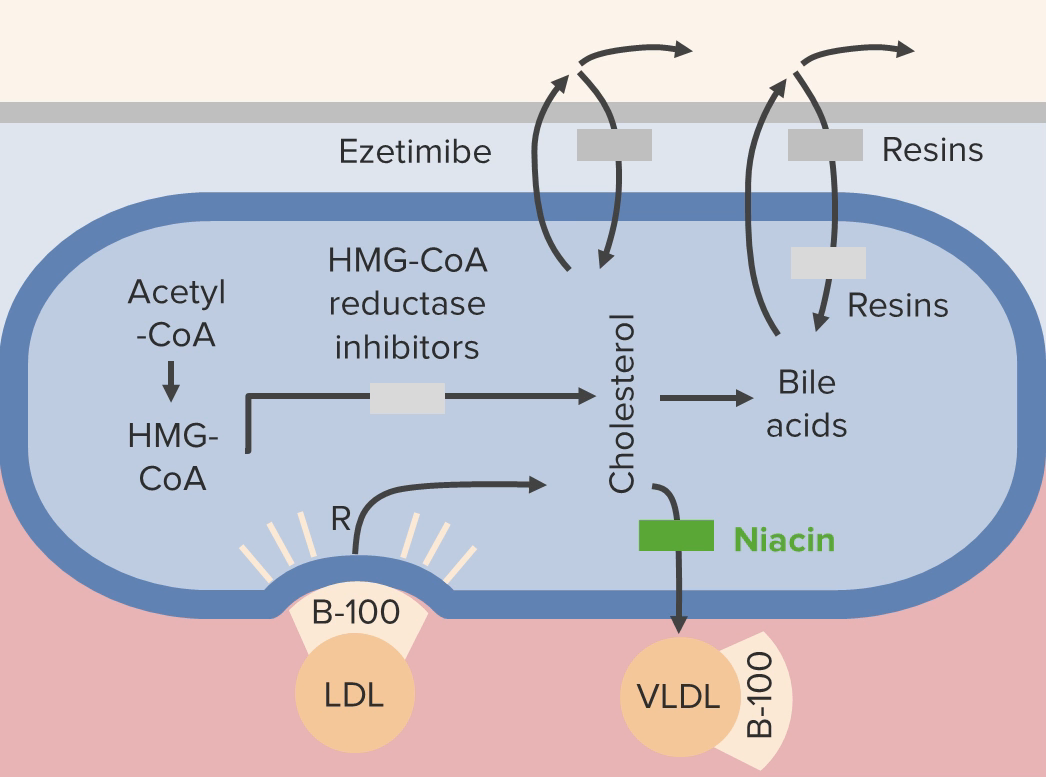
La niacina afecta los niveles de lipídicos a través de varios mecanismos. Un mecanismo implica la disminución de la liberación de VLDL de los hepatocitos (causada por una disminución en la síntesis de triglicéridos), lo que conduce a una disminución de los niveles de LDL.
Imagen por Lecturio.Los LOS Neisseria ácidos grasos omega-3 también se conocen como aceites de pescado.
Mecanismo de acción:
Efecto fisiológico:
Los LOS Neisseria ácidos grasos omega-3 se pueden utilizar en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el tratamiento de la hipertrigliceridemia:
Puede ocurrir un mayor riesgo de sangrado con: