Las infecciones del tracto urinario (ITU) representan un amplio espectro de enfermedades, desde la cistitis simple autolimitada hasta la pielonefritis grave que puede provocar sepsis y la muerte. Las infecciones del tracto urinario son causadas más comúnmente por Escherichia coli, pero también pueden ser causadas por otras bacterias y hongos. Dependiendo de la localización de la infección, los pacientes pueden presentar disuria, urgencia urinaria, aumento de la frecuencia urinaria, dolor suprapúbico y fiebre. El análisis de orina y el cultivo de orina, junto con la presentación clínica, ayudan a diagnosticar las ITU. Las opciones de tratamiento incluyen antibióticos orales o intravenosos como trimetoprim-sulfametoxazol, nitrofurantoína y ceftriaxona. En ciertos casos, es posible que se necesiten más estudios para determinar las condiciones subyacentes que predisponen a una persona a las ITU.
Última actualización: May 13, 2022
La infección del tracto urinario (ITU) es un proceso patogénico que se desarrolla cuando un microorganismo (generalmente una bacteria) ingresa al cuerpo a través de la uretra y viaja a la vejiga y/o los riñones.
Prevalencia:
Las bacterias que no son E. coli están asociadas con factores de riesgo de resistencia a los medicamentos o en escenarios clínicos específicos.
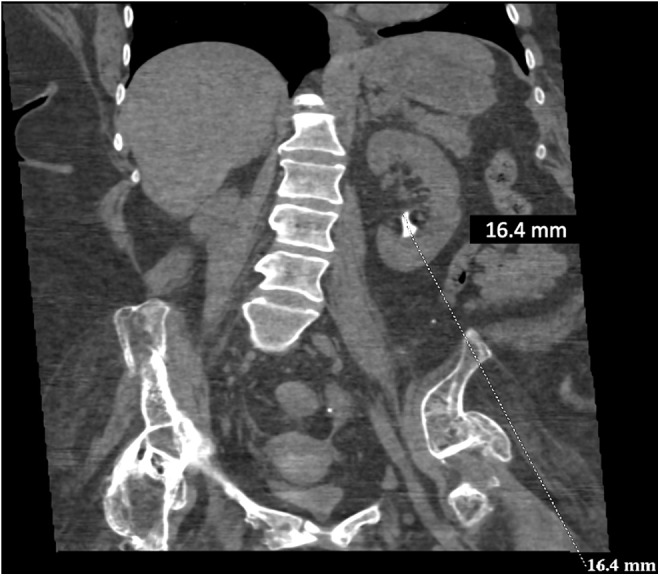
Una TC que muestra un cálculo renal izquierdo
Imagen: “Surgical Clips Migration up to Renal Collecting System from Ileal Conduit Postcystectomy” por Journal of Endourology Case Reports. Licencia: CC BY 4.0
Ultrasonido que muestra un absceso renal que aparece como un área hipoecogénica de 1,19 × 0,96 cm dentro de la corteza del riñón izquierdo
Imagen: “Transient Monoclonal Gammopathy Induced by Disseminated Staphylococcus aureus Infection” por Stoimenis D, Spyridonidou C, Papaioannou N. Licencia: CC BY 3.0| Tipo de ITU | Antibióticos |
|---|---|
| ITU sin complicaciones (cistitis simple) |
|
| ITU con complicaciones (incluyendo pielonefritis) |
|
Las siguientes poblaciones de pacientes pueden requerir un estándar de atención diferente, ya que no se incluyen en las categorías habituales de infecciones urinarias: