El bazo es la glándula sin conductos más grande y el órgano linfático individual más grande del cuerpo humano. Las funciones principales del bazo son la vigilancia inmunológica y la descomposición de los eritrocitos. El bazo puede verse afectado por enfermedades de diferente origen, como enfermedades inflamatorias, congénitas, infecciosas, neoplásicas y vasculares. El ultrasonido generalmente se usa como la modalidad de imagenología de 1ra línea debido a su fácil acceso y la falta de radiación ionizante, pero la TC y la RM con contraste también pueden ser útiles. Las modalidades de imagenología contrastadas pueden delinear las lesiones y ayudar a diferenciar los trastornos.
Última actualización: Jun 10, 2022
Las modalidades radiológicas comunes utilizadas para evaluar el bazo son las siguientes:
Aspecto en el ultrasonido normal:
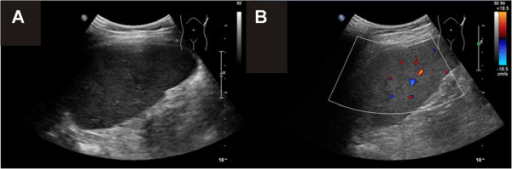
Imagen de un ultrasonido normal del bazo (A) con modo Doppler (B)
Imagen: “F3” por Jordan, A.J., Becker, K.P., et al. Licencia: CC BY 2.0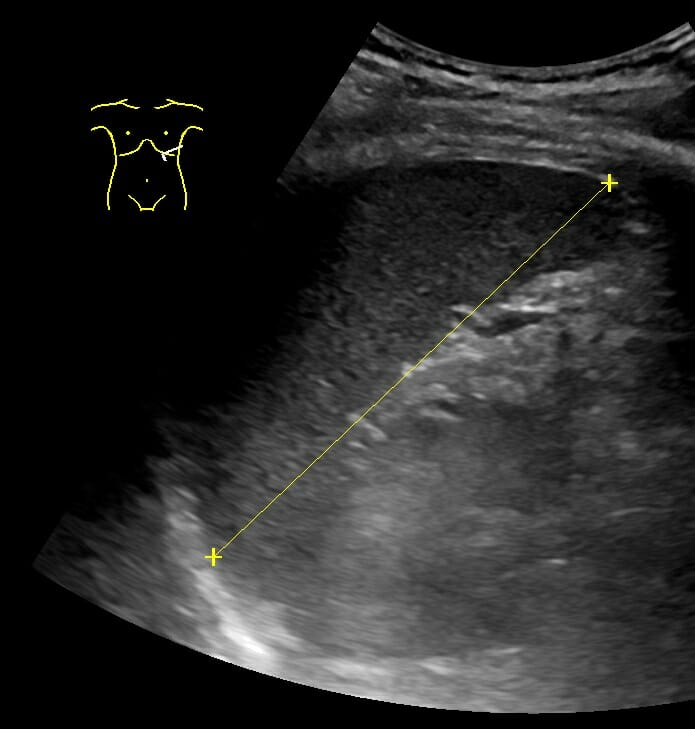
La longitud máxima del bazo medida por ultrasonido
Imagen: “Maximum length of spleen on ultrasonography” por Mikael Häggström. Licencia: CC0 1.0Evaluación por TC estándar:
La interpretación debe seguir un patrón sistemático y reproducible:
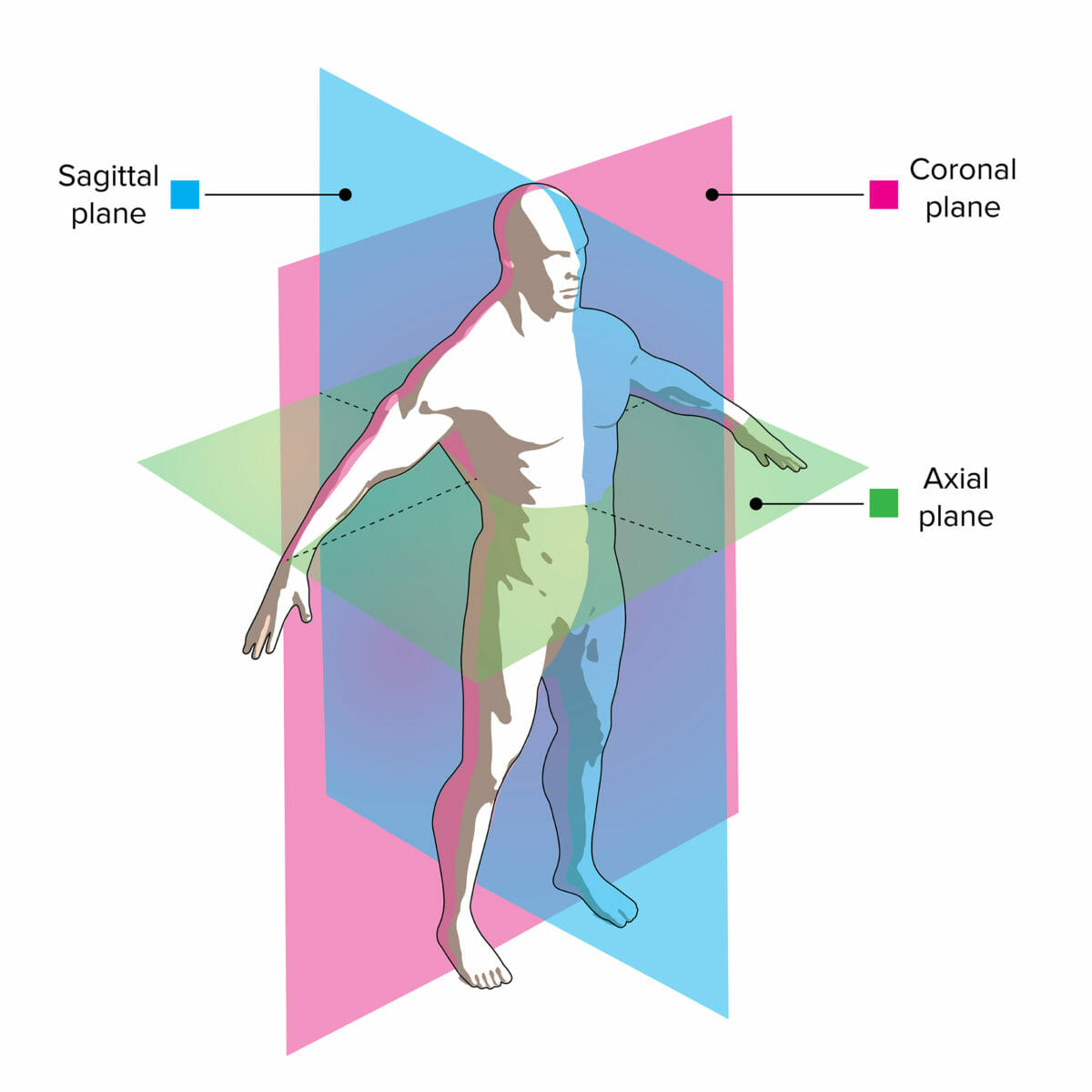
Una TC utiliza múltiples rayos X para crear una imagen bidimensional o tridimensional:
Los “cortes” de rayos X se toman en el plano axial y una computadora los reconstruye en los planos sagital y coronal para producir la imagen final.
Aspecto normal a la TC:
| Tejido | Imágenes ponderadas en T1 | Imágenes ponderadas en T2 |
|---|---|---|
| Líquido (e.g., LCR) | Oscuro | Brillante |
| Grasa | Brillante | Brillante |
| Inflamación | Oscuro | Brillante |
La interpretación debe seguir un patrón sistemático y reproducible:
Aspecto normal en la RM:
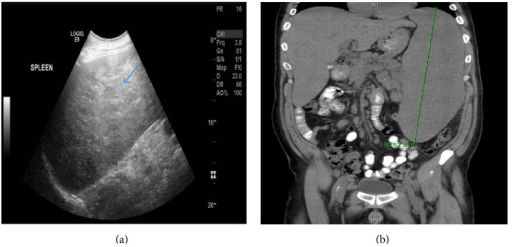
Tomografías computarizadas que muestran esplenomegalia masiva:
(a) Vista sagital de ultrasonido del bazo que muestra un bazo heterogéneo difuso y marcadamente agrandado (flecha azul) que mide 30 cm de longitud
(b) TC coronal sin contraste del abdomen y la pelvis que muestra un bazo agrandado que alcanza los 33,6 cm de longitud
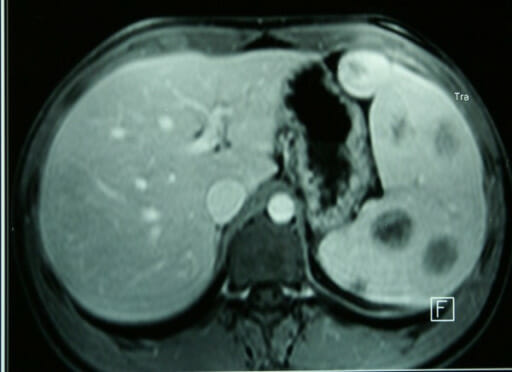
Resonancia magnética que muestra esplenomegalia y hemangiomas
Imagen: “F1” por Kosmidis, C., Efthimiadis, C., et al. Licencia: CC BY 2.0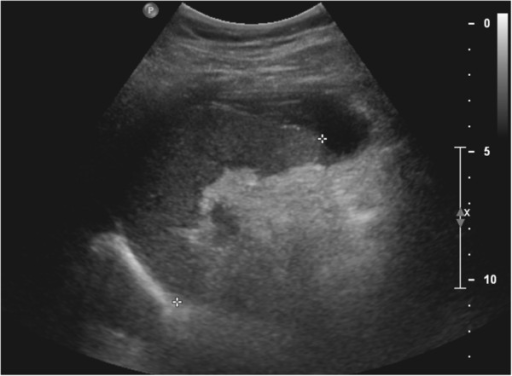
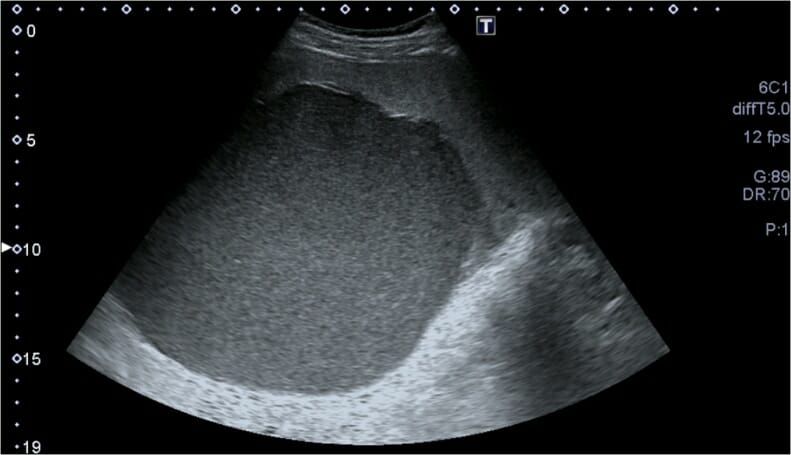
Una imagen de ultrasonido 2D en escala de grises demuestra un pequeño hematoma esplénico subcapsular.
Imagen: “F4” por Azar, F., Brownson, E., Dechert, T. Licencia: CC BY 2.0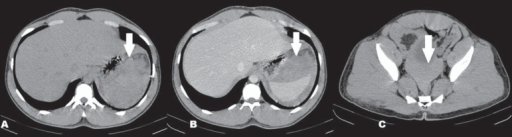
Una TC que muestra hematoma subcapsular y hemoperitoneo:
A: Una TC, corte axial, sin contraste, que muestra colecciones densas (flecha) adyacentes al bazo
B: TC axial con contraste que muestra las colecciones densas adyacentes al bazo (flecha), sin realce con contraste, indicativo de hematoma subcapsular
C: TC, corte axial, sin contraste, que demuestra una capa dependiente de líquido libre denso en la pelvis (flecha), indicativo de hemoperitoneo
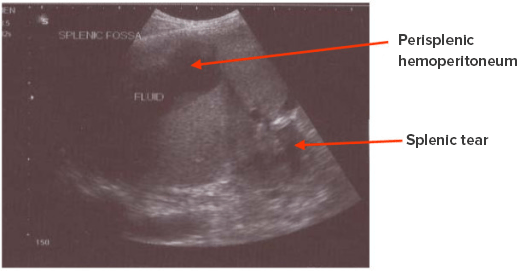
Rotura de bazo con hemoperitoneo en zona periesplénica
Imagen: “Chronic rupture of spleen with hemoperitonem in perisplenic area” por Sharma, D Licencia: CC BY 2.0, editada por Lecturio.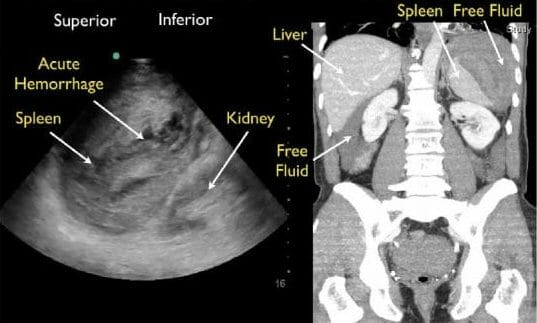
Ruptura esplénica:
Imagen izquierda, ultrasonido abdominal, vista del cuadrante superior izquierdo
Imagen derecha, tomografía computarizada de abdomen (TC) y pelvis, vista coronal
Ultrasonido abdominal que muestra un gran quiste esplénico que contiene ecos/desechos internos homogéneos
Imagen: “Fig. 1” por Sleiman, YA, Bohlok, A., et al. Licencia: CC BY 4.0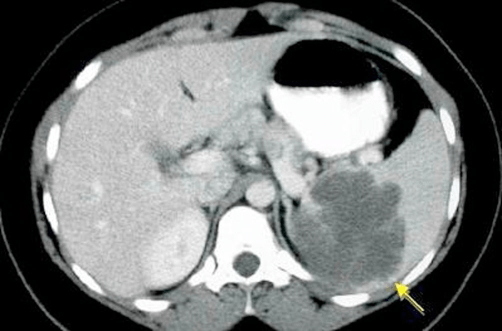
TC de un quiste esplénico (flecha)
Imagen: “fig-002” por Avgerinos, DV, Kyriakopoulos, CE, et al. Licencia: CC BY 3.0
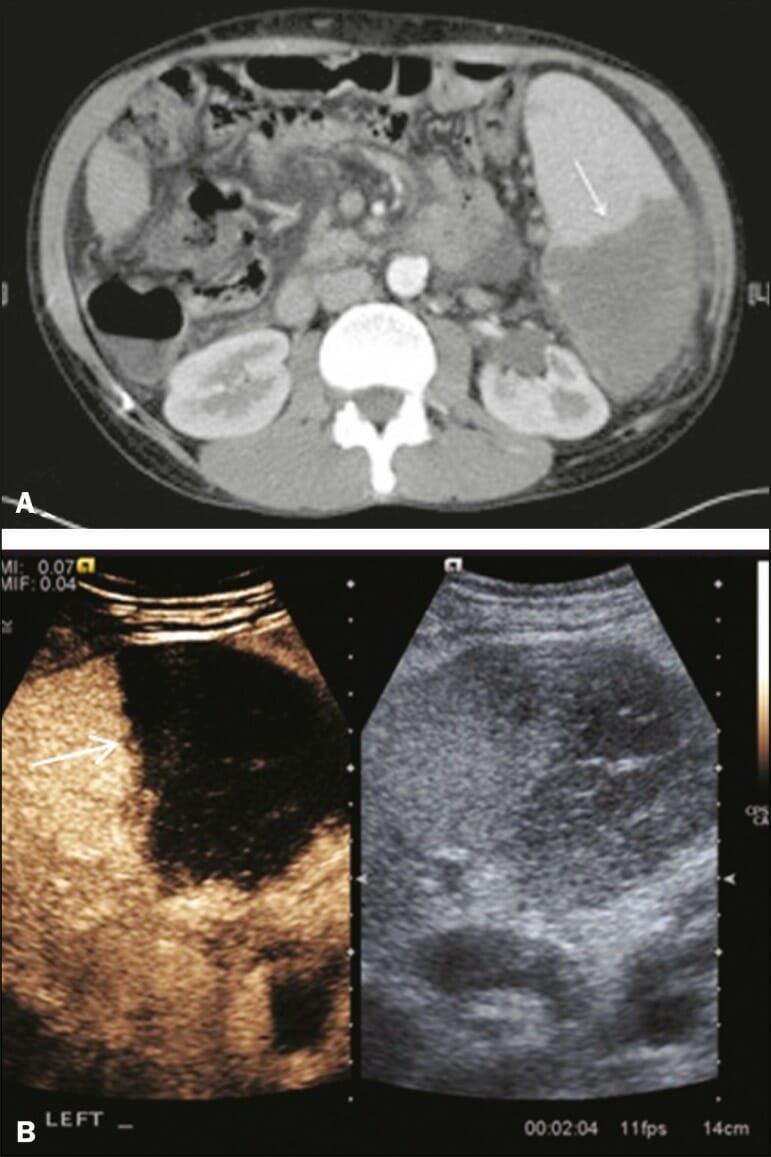
TC abdominal preoperatoria, (a) axial y (b) coronal.
(c) Una RM ponderada en T2 muestra una masa quística redondeada gigante anterior al bazo, que está significativamente desplazada hacia atrás.
(d) Una RM ponderada en T1 axial, posterior a la administración de gadolinio, muestra un realce periférico delgado de la masa esplénica, que posiblemente representa una cápsula, y ningún realce interno compatible con su naturaleza quística.
A: TC con contraste en una evaluación previa para el trasplante de hígado, que muestra esplenomegalia con un área de baja densidad claramente delimitada en el polo posteroinferior del bazo (flecha).
B: Una vista de pantalla dividida. El ultrasonido convencional (lado derecho de la pantalla) muestra un polo inferior del bazo hipoecogénico y heterogéneo, y el ultrasonido con contraste (lado izquierdo de la pantalla) muestra una ausencia total de realce del polo inferior del bazo, lo que confirma un gran infarto en forma de cuña (flecha).
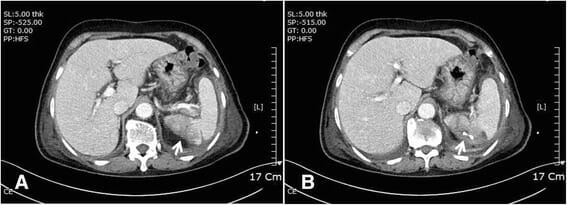
La TCmuestra infarto esplénico (A: flecha blanca) y absceso con drenaje percutáneo (B: flecha blanca en forma de cuña)
Imagen: “Fig5” por Kim, JS, Kang, MK, et al. Licencia: CC0 1.0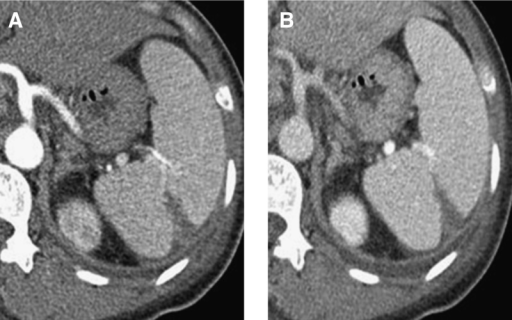
La TC abdominal con realce muestra una lesión en forma de cuña de baja atenuación compatible con infarto esplénico y esplenomegalia en la fase arterial. (A) y fase portal (B).
Imagen: “F2” por Hwang, JH, Lee, CS. Licencia: CC BY 4.0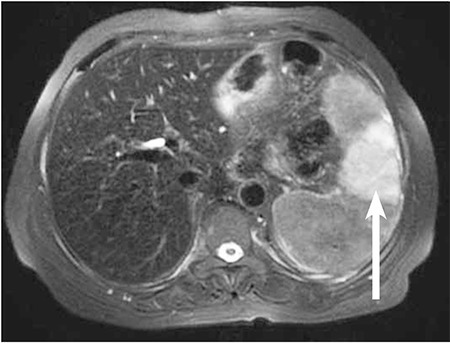
La RM axial con ponderación en T2 muestra un área hiperintensa de infarto en forma de cuña en el bazo (flecha), así como una disminución de la intensidad de la señal del hígado.
Imagen: “f1” por Usküdar Teke, H., Karahan, S., Gümüş, U. Licencia: CC BY 2.5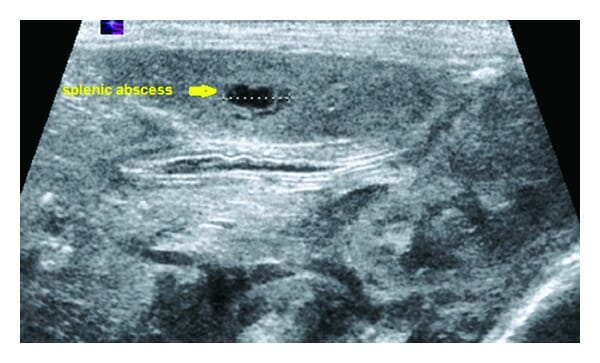
Examen de ultrasonido que demuestra un absceso esplénico solitario, pequeño y bien definido
Imagen: “Figure 2” por Aslam, A., Ahmed Shatla E.S., et al. Licencia: CC BY 4.0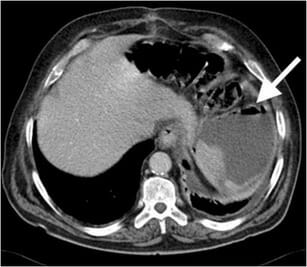
Absceso esplénico:
La TC axial con contraste de una mujer de 40 años muestra aire (flecha) dentro de un absceso esplénico de baja atenuación. Una prueba de cultivo fue positiva para E. coli.
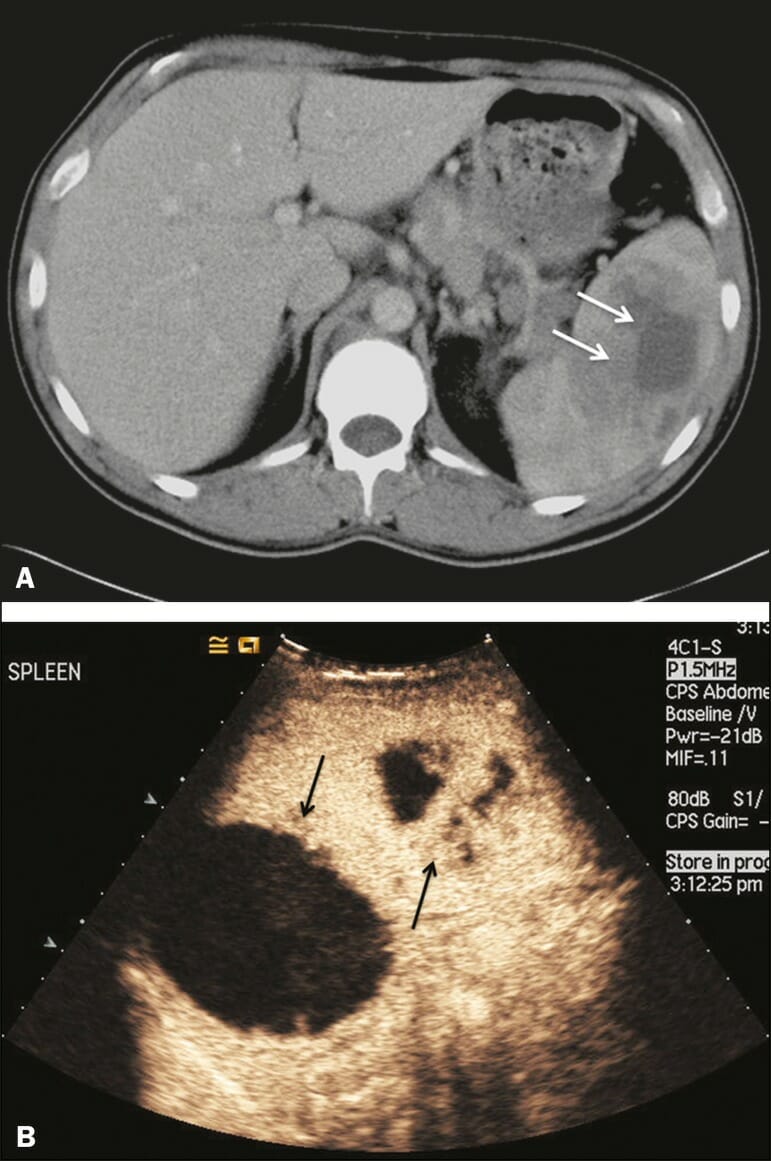
Abscess:
A: Contrast-enhanced CT scan showing a hypodense splenic lesion with a thick, irregular wall (arrows)
B: Contrast-enhanced ultrasound (CEUS) showing no internal enhancement and an irregular wall in the larger abscess, with thickened, enhancing septations in the smaller abscess (arrows)
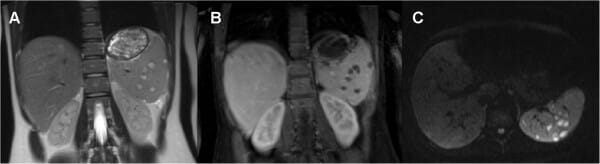
RM de abdomen de control (24 días después del ingreso):
A: La imagen coronal ponderada en T2 muestra esplenomegalia con lesiones hiperintensas con un borde hipointenso en el bazo.
B y C: la imagen ponderada en T1 coronal posterior al contraste y la imagen ponderada por difusión transversal (b 800 s/mm2) muestran múltiples áreas de formación de abscesos intraesplénicos.