La hidradenitis supurativa es una afección cutánea inflamatoria crónica debida a la oclusión y rotura de los folículos pilosos. Lo más habitual es que se produzca por la oclusión del componente folicular de las unidades pilosebáceas. La afección se caracteriza por la formación de nódulos cutáneos profundos, abscesos, fístulas, senos drenantes y cicatrices, que se producen con mayor frecuencia en las regiones intertriginosas. El diagnóstico de la hidradenitis supurativa es fundamentalmente clínico. El tratamiento incluye el asesoramiento sobre el estilo de vida en relación con la pérdida de peso y la cesación del hábito tabáquico, así como el tratamiento médico con antibióticos y retinoides. La hidradenitis supurativa no tratada puede resultar en fibrosis, con cicatrces severas y contracturas como complicaciones potenciales.
Última actualización: Ene 23, 2023
La hidradenitis supurativa, también denominada acné inverso, es una afección cutánea inflamatoria crónica debida a la oclusión y ruptura de los folículos pilosos.
La hidradenitis supurativa se desarrolla debido a la obstrucción de los folículos pilosos y los conductos de las glándulas sudoríparas de la piel. Los factores de riesgo son:
La piel está compuesta principalmente por 3 capas:
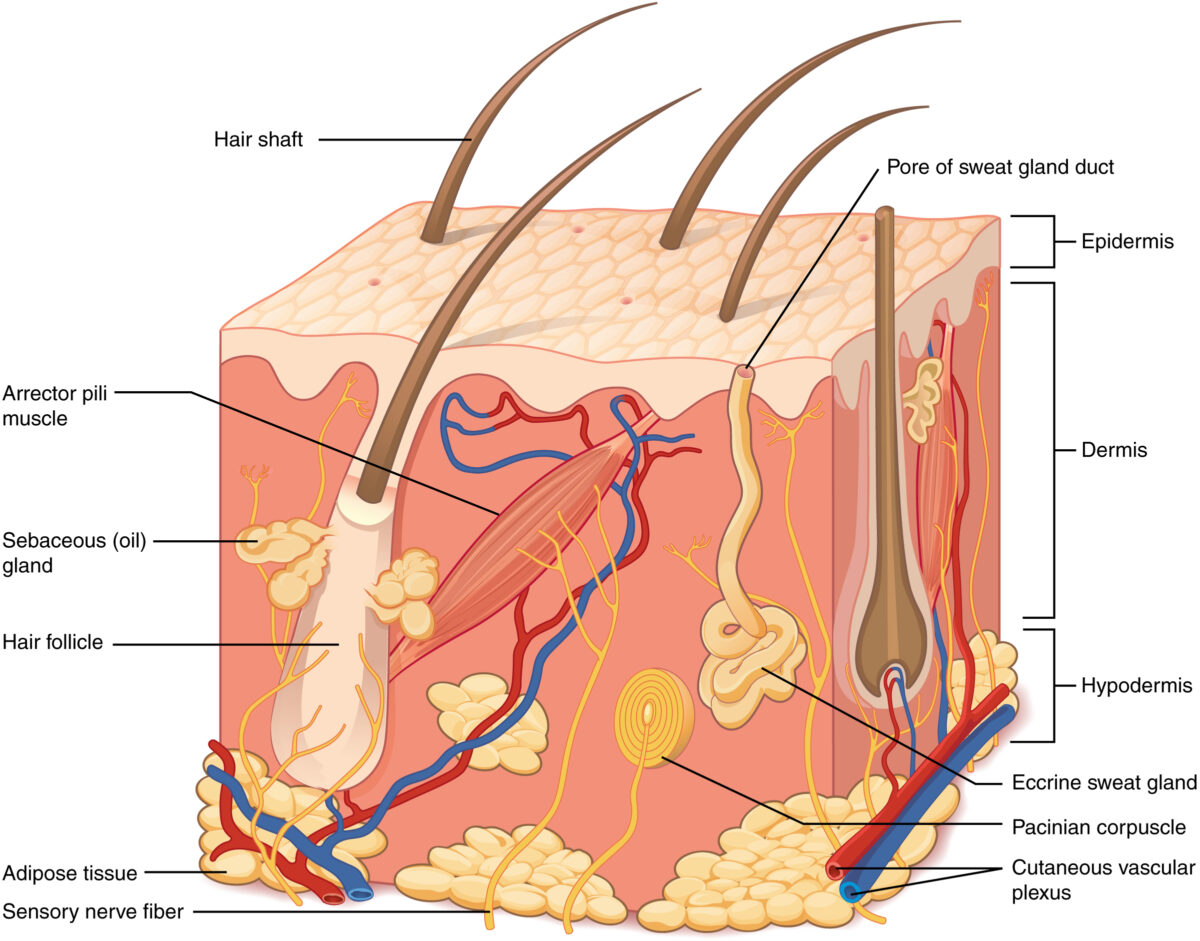
Capas de piel y estructuras presentes en cada capa
Imagen: “Layers of Skin” por OpenStax. Licencia: CC BY 4.0
Imagen que ilustra las unidades pilosebáceas foliculares, el conducto de la glándula sebácea que se abre directamente a los folículos pilosos
Imagen: «Hair» por OpenStax. Licencia: CC BY 4.0La patogénesis exacta de la hidradenitis supurativa sigue sin estar clara; el evento inicial en el desarrollo es la oclusión folicular.
Los principales lugares de afectación de la hidradenitis supurativa son las zonas cutáneas intertriginosas de las regiones axilar, inguinal, perianal, perineal e inframamaria, aunque la hidradenitis supurativa puede producirse en cualquier zona cutánea que contenga unidades pilosebáceas.
El diagnóstico se basa en un examen clínico. Los antecedentes de abscesos cutáneos profundos recurrentes y la mala respuesta a los antibióticos son específicos de la HS.
La clave es el diagnóstico y el tratamiento temprano
Tratamiento conservador
Tratamiento médico:
Tratamiento quirúrgico de la enfermedad resistente: