El trastorno del desarrollo sexual ovotesticular, anteriormente conocido como hermafroditismo verdadero, se caracteriza por la presencia de una gónada ovotesticular que contiene tanto elementos ováricos como testiculares. Los individuos suelen nacer con genitales ambiguos, pero el diagnóstico rara vez se confirma antes de la pubertad. El cariotipo más común es el 46,XX, y con menos frecuencia se puede identificar el 46,XY. La biopsia gonadal con examen histológico confirma el diagnóstico. El tratamiento debe tener en cuenta las preferencias del individuo siempre que sea posible. Las opciones de tratamiento van desde la sustitución hormonal hasta la extirpación quirúrgica de una parte de la gónada del ovotestículo para mejorar la fertilidad y disminuir el riesgo de tumores malignos.
Última actualización: Ene 24, 2025
El trastorno ovotesticular del desarrollo sexual se caracteriza por la presencia de gónadas que contienen tejido ovárico con folículos primordiales y tejido testicular con túbulos seminíferos en el mismo individuo.
Una persona afectada puede tener:
El tipo de genitales internos presentes depende de la gónada adyacente:
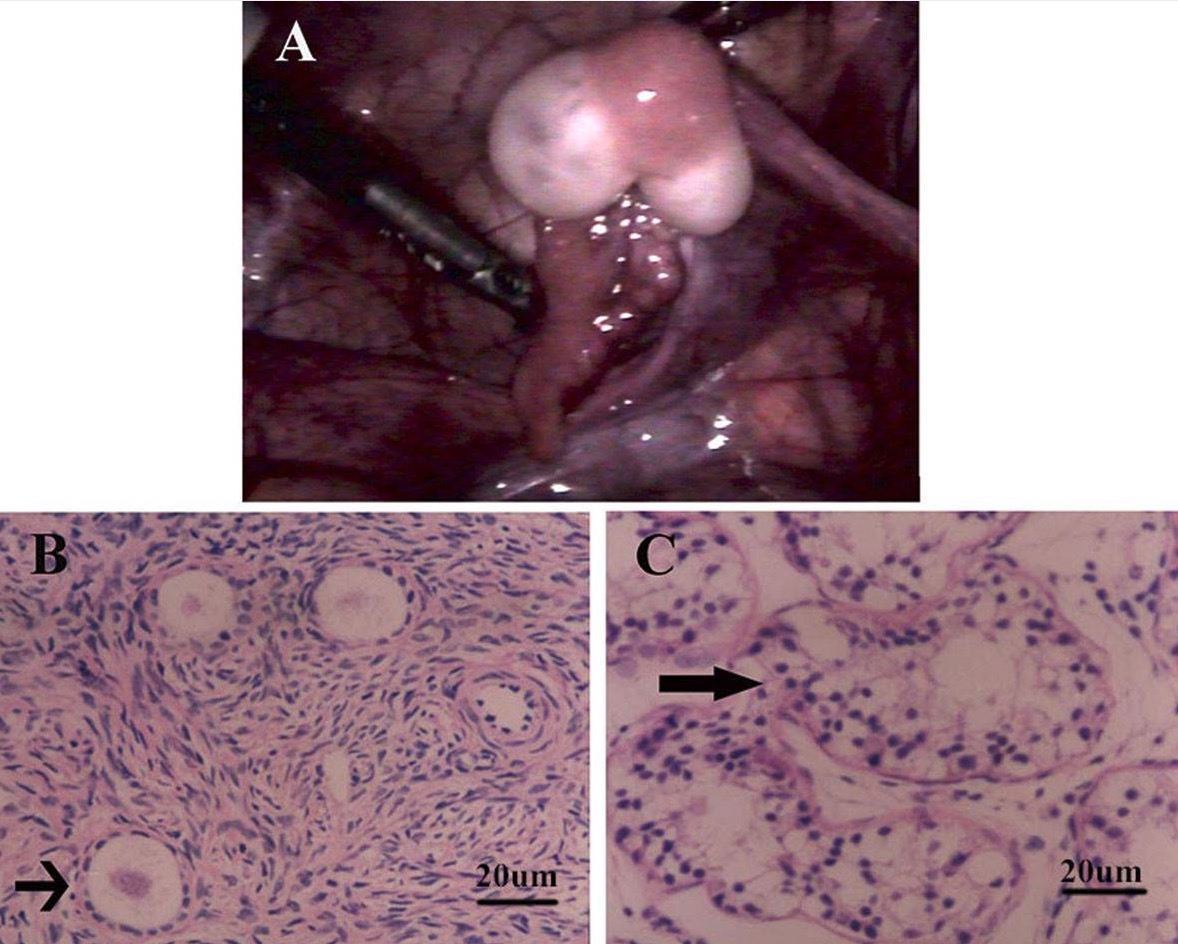
Gónadas de Ovotestis
A: Aspecto macroscópico de un ovotestis bilobulado con una trompa de Falopio: El tejido amarillo oscuro en el centro del ovotestis revela tejido ovárico y el tejido blanco en cada polo muestra tejido testicular en el examen histológico.
B: El examen microscópico del tejido amarillo oscuro muestra el estroma ovárico típico con folículos primordiales y primarios (flecha), y el examen del tejido blanco.
C: La imagen muestra un tejido testicular poco llamativo con túbulos seminíferos bien desarrollados (flecha), sin espermátides definidas.
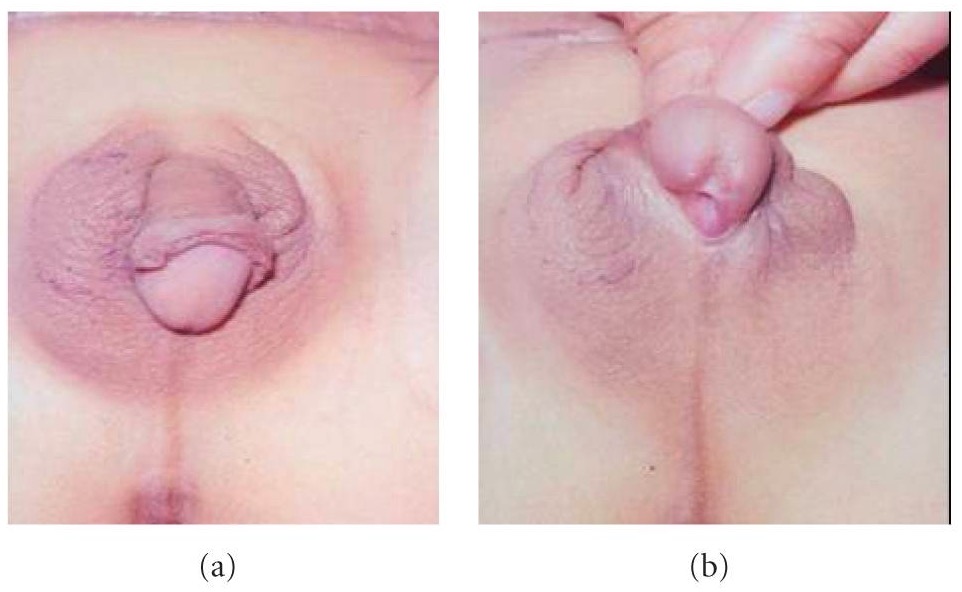
External genitalia in disorder of sexual development:
An individual with ODSD with a well-developed phallus and right scrotal ovotestis gonad (a), and penoscrotal hypospadias (b)