La gametogénesis es el desarrollo de gametos a partir de células germinales primordiales. Este proceso difiere entre los LOS Neisseria sexos. En EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum los LOS Neisseria hombres, la espermatogénesis produce espermatozoides. En EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum las mujeres, la ovogénesis da como resultado un óvulo. El proceso comienza con la migración de las células germinales primordiales desde el saco vitelino hasta la cresta gonadal. La ovogénesis comienza durante los LOS Neisseria períodos embrionario y fetal, mientras que la espermatogénesis comienza en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la pubertad. Sin embargo, las fases de la gametogénesis son similares, y las células germinales progresan a través de la mitosis Mitosis A type of cell nucleus division by means of which the two daughter nuclei normally receive identical complements of the number of chromosomes of the somatic cells of the species. Cell Cycle, meiosis I Meiosis I Following DNA replication, meiosis I creates 2 daughter cells containing half the genetic information of the mother cell (1n) but the same number of chromosomes (2c) by segregating sister chromatids into the same daughter cell Meiosis, meiosis II Meiosis II Meiosis II is a cellular division event wherein the number of chromosomes in the daughter cells is halved from that of the mother cell. Meiosis II: similar to meiosis I but not preceded by interphase (DNA replication) Meiosis y maduración. Este proceso da como resultado gametos que son haploides, con 23 cromosomas.
Last updated: Mar 25, 2022
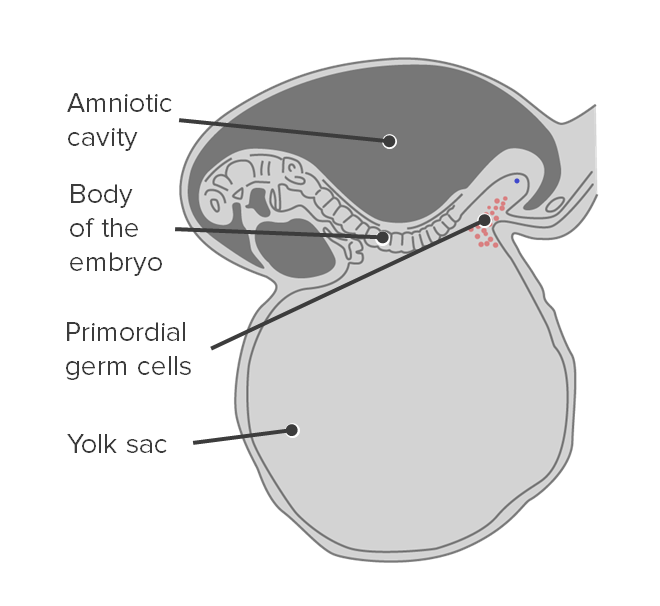
Origen de las células germinales primordiales:
Las células germinales primordiales se originan en el saco vitelino.
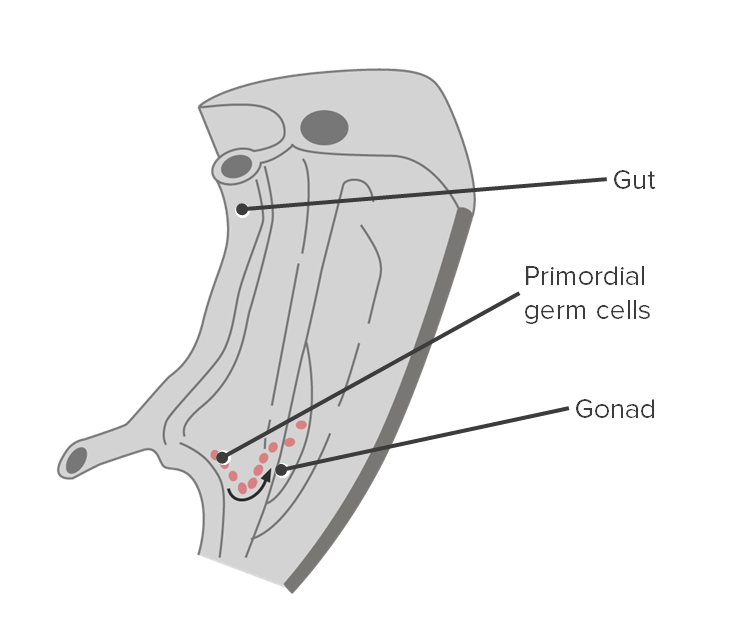
Migración de células germinales primordiales:
Las células germinales primordiales migran a lo largo del intestino posterior para alcanzar la cresta gonadal.
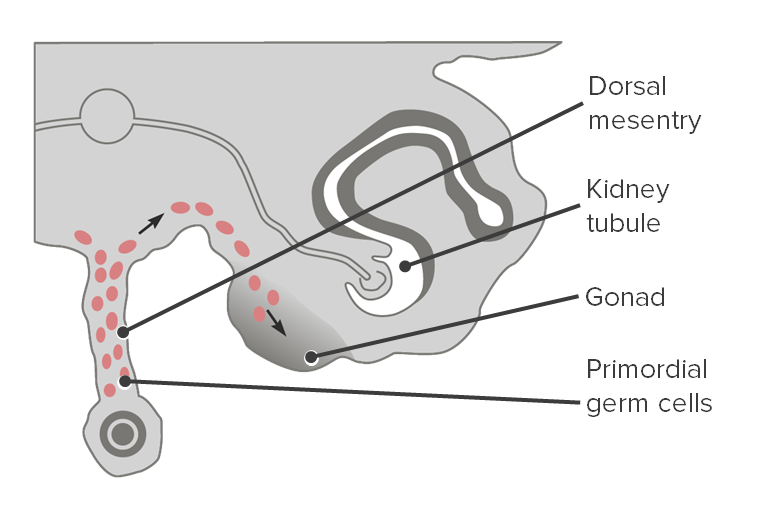
Sección transversal que muestra la migración de las células germinales primordiales a las gónadas.
Imagen por Lecturio.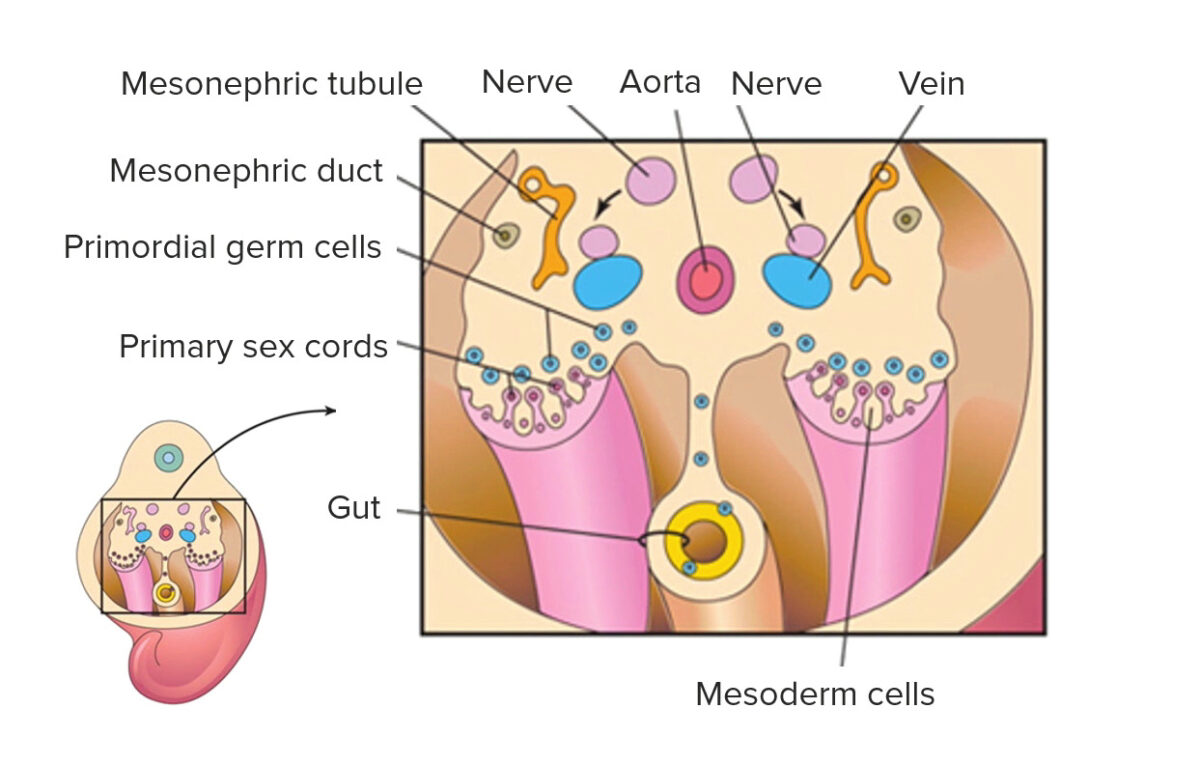
Las células germinales primordiales se asocian con los cordones sexuales primarios
Imagen por Lecturio.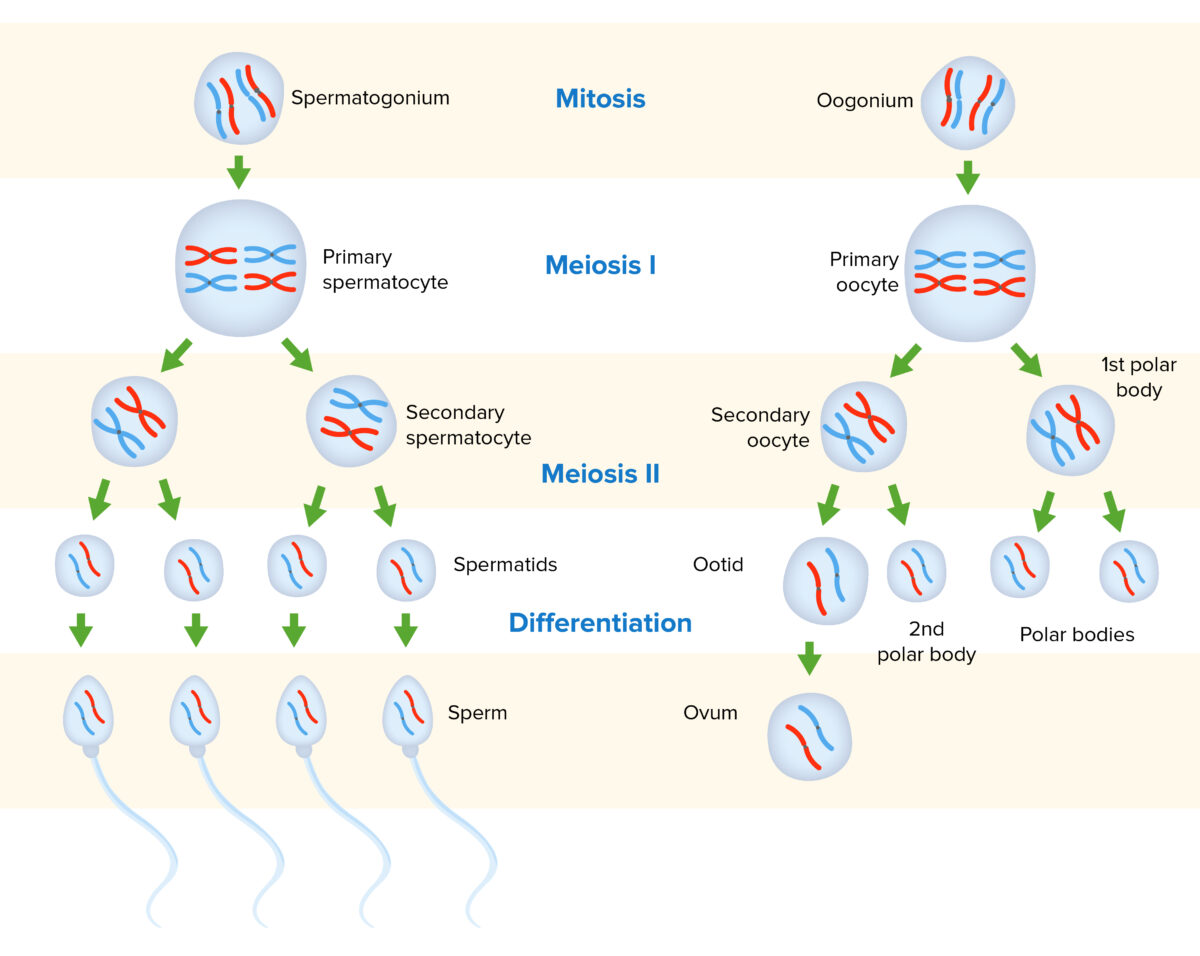
Gametogénesis en hombres y mujeres:
Las gametogonias diploides sufren mitosis. Algunas células hijas permanecerán como gametogonias, mientras que otras se diferenciarán en gametocitos primarios. A partir de ahí, ocurre la meiosis I, lo que resulta en gametocitos secundarios que son haploides. La meiosis II conduce a gamétides, con 1 hebra representativa de ácido desoxirribonucleico (ADN) de cada cromosoma. Las gamétides se someten a un proceso separado de diferenciación/maduración para producir gametos maduros.
La ovogénesis es el proceso de producción de óvulos a partir de células germinales primordiales.
La foliculogénesis es un proceso complejo en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el que un folículo ovárico, que contiene un ovocito, madura a través de varias etapas.
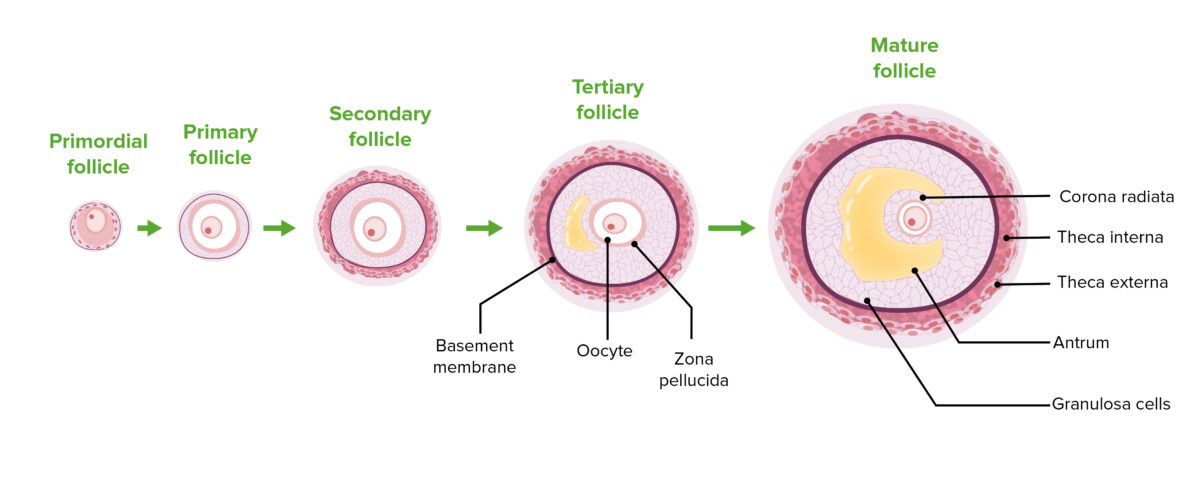
Las etapas de la foliculogénesis:
Obsérvese la progresión de la proliferación de células foliculares, la diferenciación de las células de la teca y el agrandamiento del antro.
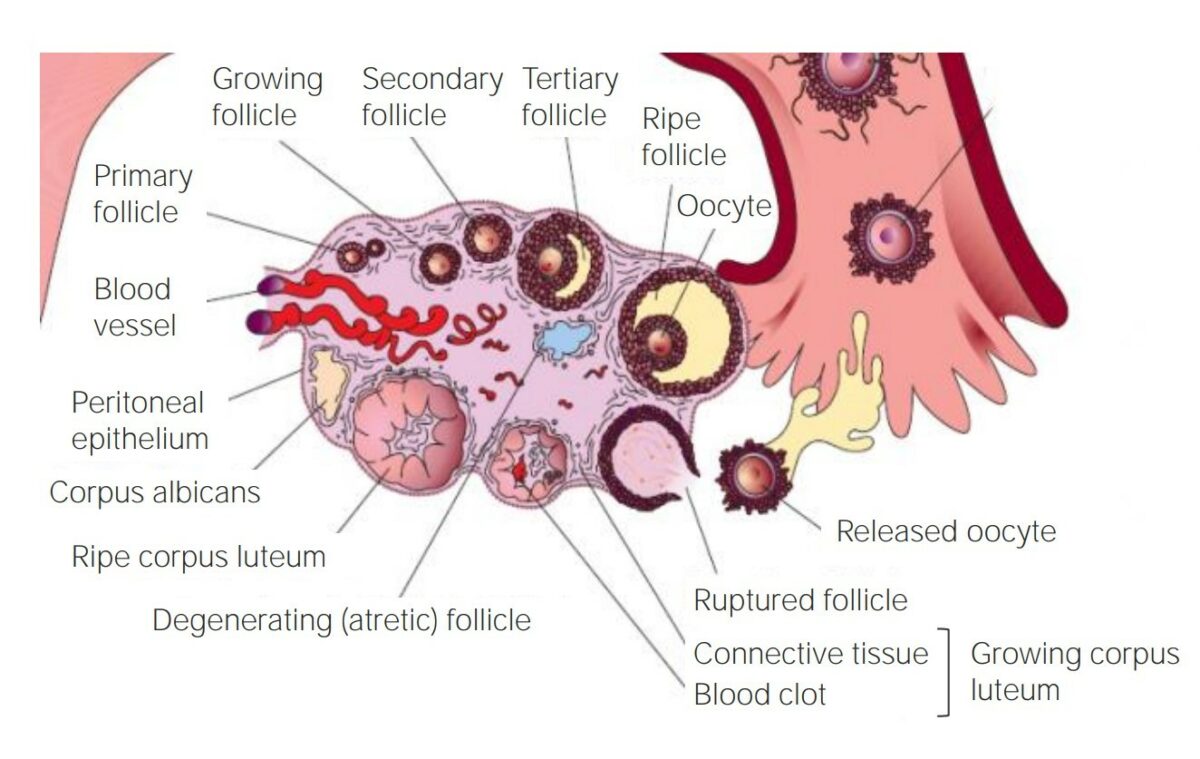
El desarrollo de un folículo dentro del ovario
Imagen por Lecturio.La espermatogénesis es el proceso de producción de espermatozoides a partir de células germinales primordiales.
Descripción general:
Células de Sertoli:
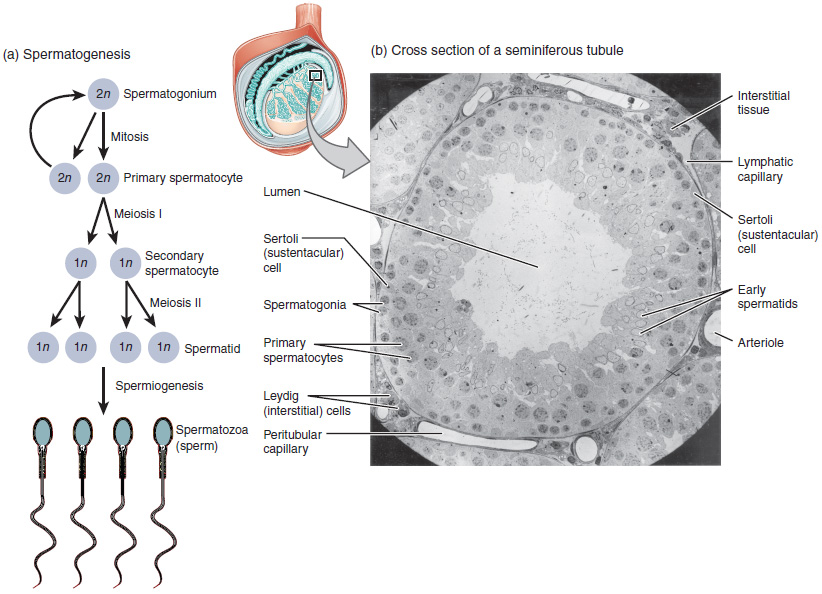
El proceso de la espermatogénesis a medida que las células progresan desde los espermatocitos primarios hasta los espermatozoides, pasando por los espermatocitos secundarios y las espermátides.
Imagen: “Illustration from Anatomy & Physiology, Connexions” por OpenStax College. Licencia: CC BY 4.0La espermatogénesis produce cambios morfológicos característicos asociados con los LOS Neisseria espermatozoides.
Estructura del espermatozoide
Imagen: “Structure of Sperm: Sperm cells are divided into a head, containing DNA; a mid-piece, containing mitochondria; and a tail, providing motility. The acrosome is oval and somewhat flattened.” por OpenStax College. Licencia: CC BY 4.0