Los ependimomas son tumores de las células gliales que surgen de las células ependimarias productoras del LCR las cuales recubren el sistema ventricular. Los ependimomas suelen aparecer en la fosa posterior, en contacto con el 4to ventrículo o en la médula espinal intramedular. La presentación clínica de los ependimomas varía en función de la localización del tumor. La resonancia magnética es la imagenología de elección, pero se requiere la confirmación histológica para el diagnóstico. La base del tratamiento del ependimoma intracraneal es la resección quirúrgica y la radioterapia adyuvante; los pacientes jóvenes reciben en cambio quimioterapia. Los ependimomas de la médula espinal se tratan con una resección quirúrgica máxima.
Última actualización: Mar 25, 2025
Los ependimomas son tumores de las células gliales en el SNC que surgen de las células ependimarias.
| Categorías | Tumores específicos |
|---|---|
| Tumores neuroepiteliales en el SNC |
|
| Tumores meníngeos |
|
| Tumores de la región selar |
|
| Linfoma primario del SNC | Linfoma primario del SNC |
| Metástasis al cerebro (5 veces más común que los tumores cerebrales primarios) | Más comúnmente surgen de:
|
| Tumores periféricos |
|
Ependimoma intracraneal:
Ependimoma espinal:
La presentación clínica depende de la localización del ependimoma y de la edad del paciente. La mayoría de los pacientes tienen síntomas aproximadamente 3–6 meses antes del diagnóstico.
La imagenología se obtienen en 1er lugar como parte del trabajo de diagnóstico, pero la evaluación histológica es necesaria para confirmar el diagnóstico. Los hallazgos en la imagenología pueden sugerir un ependimoma y así guiar la cirugía.
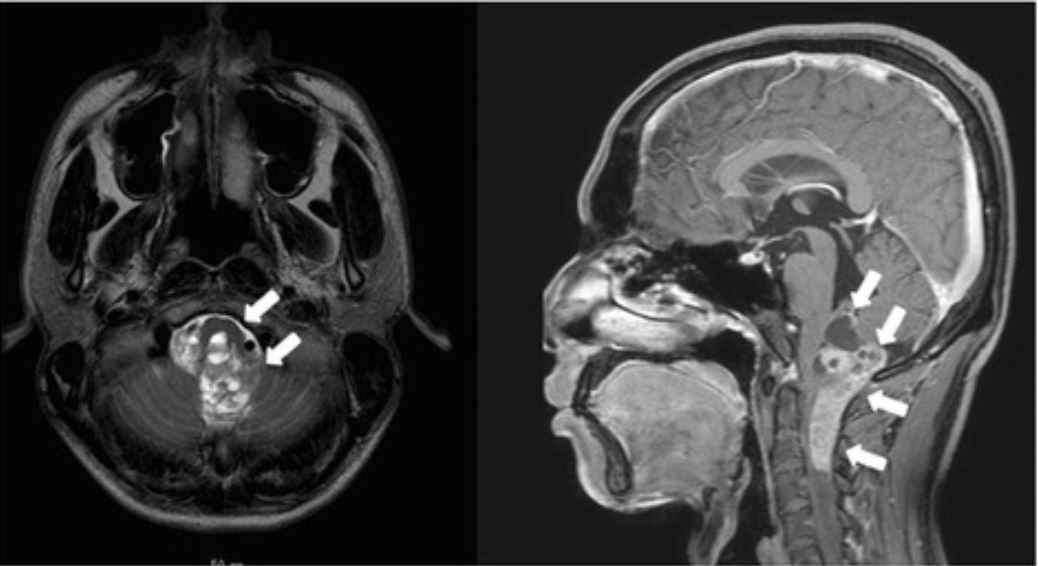
La resonancia magnética revela un ependimoma anaplásico que se extiende desde el tronco encefálico hasta el 4to ventrículo.
Imagen: “Giant duodenal ulcers after neurosurgery for brainstem tumors that required reoperation for gastric disconnection: a report of two cases” por BMC Surgery. Licencia: CC BY 4.0El ependimoma se basa en un diagnóstico histológico; por lo tanto, el estándar de oro para el diagnóstico es la evaluación patológica de una muestra de tejido. Los ependimomas se clasifican por grados histológicos según la OMS.
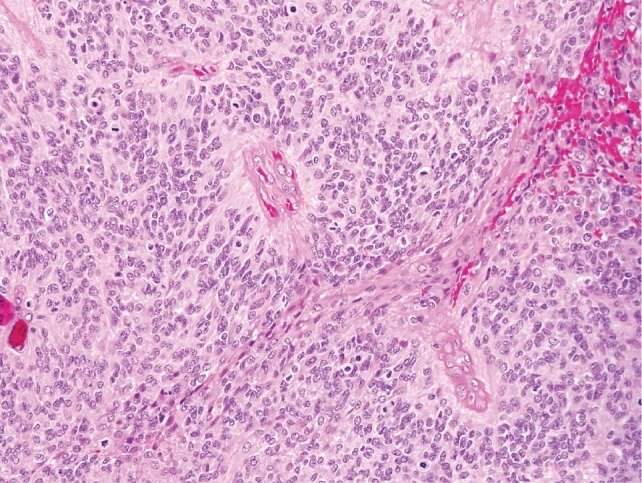
Ependimoma intracraneal grado III de la Organización Mundial de la Salud:
Se observan pseudorosetas perivasculares, así como una actividad mitótica rápida, lo que clasifica el tumor como un ependimoma anaplásico.