La enfermedad de Crohn es una condición crónica y recurrente que provoca una inflamación transmural irregular que puede afectar a cualquier parte del tracto gastrointestinal. Es un tipo de enfermedad inflamatoria intestinal junto con la colitis ulcerosa. Suelen estar afectados el íleon terminal y el colon proximal. La enfermedad de Crohn suele presentarse con diarrea intermitente, sin sangre, y dolor abdominal tipo cólico. Las manifestaciones extraintestinales pueden incluir cálculos renales de oxalato de calcio, cálculos biliares, eritema nodoso y artritis. El diagnóstico se establece a través de una endoscopia con biopsia que muestra una inflamación transmural, una mucosa característica en forma de adoquín y granulomas no caseificantes. El tratamiento es con corticosteroides, azatioprina, antibióticos y agentes anti factor de necrosis tumoral (anti-TNF, por sus siglas en inglés) (infliximab y adalimumab). Las complicaciones son malabsorción, desnutrición, obstrucción intestinal o fístulas, y un mayor riesgo de cáncer de colon.
Última actualización: Mar 24, 2025
Se desconoce la fisiopatología exacta, pero es probable que esté asociada a una combinación de desregulación del epitelio intestinal y del sistema inmunitario.
Localización y patrón de inflamación:
La presentación típica de la enfermedad de Crohn es un trastorno recidivante que incluye:
La reactivación de la enfermedad de Crohn en un período asintomático puede ser desencadenada por el estrés físico o psicológico, los cambios bruscos o drásticos en la dieta y el tabaquismo.
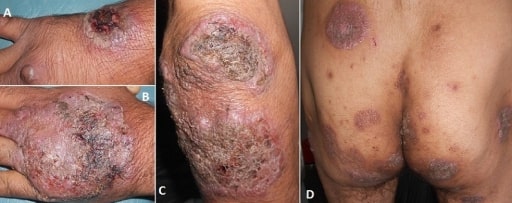
Pioderma gangrenoso
Imagen: “Vegetating idiopathic pyoderma gangrenosum” por Service de Dermatologie, CHU Ibn Sina, Rabat, Maroc. Licencia: CC BY 2.0El diagnóstico de la enfermedad de Crohn debe sospecharse si un paciente presenta los síntomas antes mencionados de dolor abdominal, diarrea crónica intermitente, fatiga y pérdida de peso. El examen inicial incluye lo siguiente:
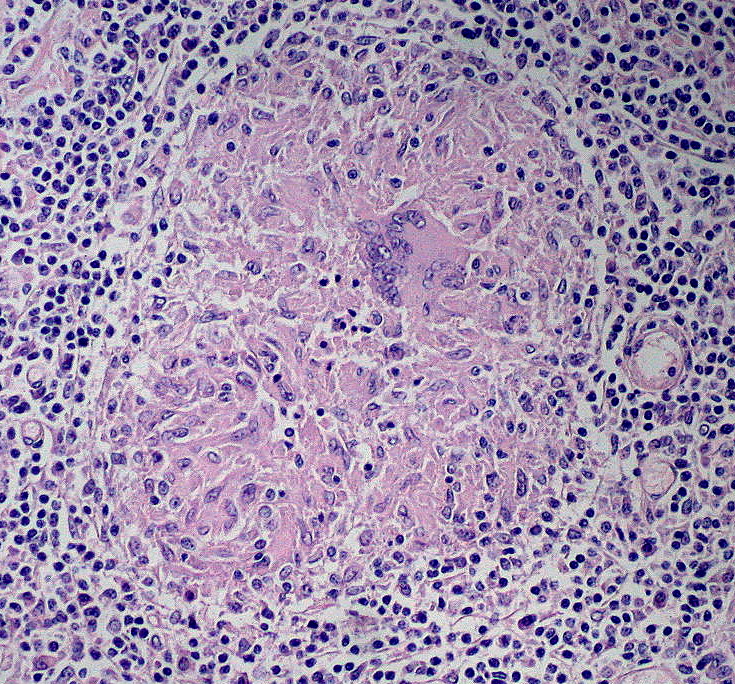
Granuloma no caseificante
Imagen: “Noncaseating Granuloma” por Ed Uthman. Licencia: CC BY 2.0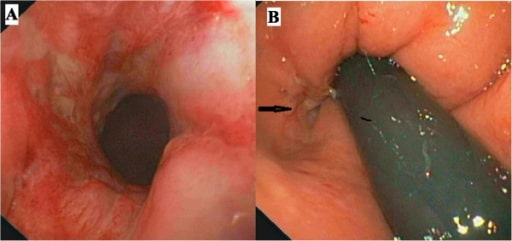
Colonoscopia. El panel A muestra la mucosa rectal inflamada y el panel B (flecha) la apertura de una fístula anal.
Imagen: “Colonoscopy” por Gastroenterology Unit, Department of Medicine and Surgery, University of Salerno, Baronissi Campus, via S, Allende, 84081 Baronissi, Salerno, Italy. Licencia: CC BY 4.0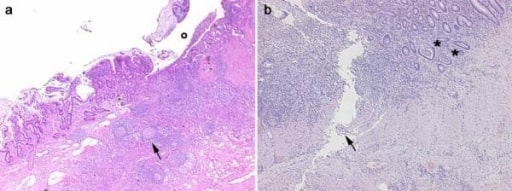
Imágenes histológicas obtenidas de 2 pacientes con enfermedad inflamatoria intestinal. Panel A, enfermedad de Crohn: en la sección transmural es claramente evidente una ulceración (o) en la mucosa y submucosa con infiltrados inflamatorios difusos, nódulos pseudofoliculares (flecha) y fibrosis de la pared intestinal. Panel B, colitis ulcerosa: la infiltración inflamatoria es más evidente en la mucosa y submucosa con abscesos de criptas (asteriscos). Es evidente una úlcera lineal serpiginosa (flecha).
Imagen: “Histological images obtained from two IBD patients enrolled in the study affected by CD” por Department of Surgery, Ospedale Maggiore di Milano, IRCCS, University of Milan, V. F. Sforza, 35 – 20122, Milan, Italy. Licencia: CC BY 2.0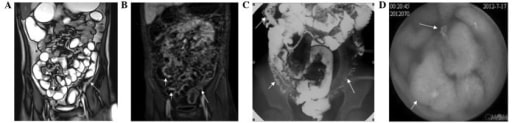
(A) La elastografía por resonancia magnética (RM) muestra un engrosamiento irregular de la pared, separación de las asas ileales (flecha blanca corta), engrosamiento de la pared del colon y estenosis luminal (flecha blanca larga);
(B) La RM muestra un engrosamiento de la pared del íleon distal (flechas blancas cortas) y del colon descendente (flechas blancas largas) con un realce significativo;
(C) La radiografía gastrointestinal convencional muestra estenosis del íleon distal (flechas blancas cortas) y del colon descendente (flechas blancas largas), edema y ensanchamiento del espacio graso alrededor del intestino;
(D) La videocápsula endoscópica muestra ulceraciones (flecha blanca corta) y lesiones polipoides (flecha blanca larga) en el íleon.
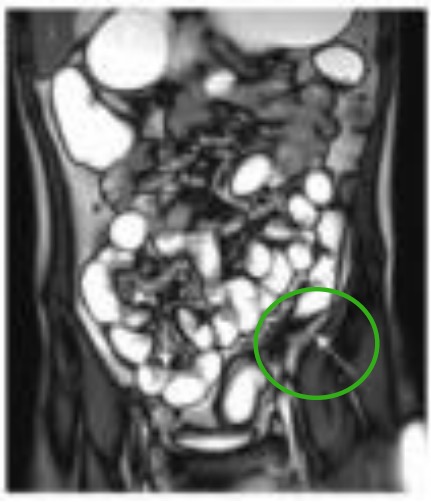
Asa ileal dilatada con engrosamiento irregular de la pared (flecha blanca en el cuadrante inferior derecho) y engrosamiento de la pared del colon descendente y estenosis luminal (flecha blanca en círculo verde en el cuadrante inferior izquierdo).
Imagen: “MRE, CGR and VCE correlation” por Departments of Radiology, Zhejiang University School of Medicine, Hangzhou, Zhejiang 310000, P.R. China. Licencia: CC BY 3.0, editada por Lecturio.Las terapias médicas para la enfermedad de Crohn dependen de la gravedad de la enfermedad. Los 2 objetivos terapéuticos principales son poner fin a un ataque agudo y sintomático y prevenir los ataques recurrentes.
En general, el tratamiento consiste en lo siguiente:
Las siguientes condiciones son diagnósticos diferenciales de la enfermedad de Crohn:
| Enfermedad de Crohn | Colitis ulcerosa | |
|---|---|---|
| Patrón de compromiso | Lesiones en parches en cualquier parte del tracto gastrointestinal:
|
Lesiones continuas:
|
| Síntomas gastrointestinales | Generalmente diarrea no sanguinolenta, a veces puede ser sanguinolenta | Diarrea con sangre
|
| Manifestaciones extraintestinales | Colelitiasis y nefrolitiasis con cálculos de oxalato de calcio | Colangitis esclerosante primaria |
|
||
| Complicaciones |
|
|
|
||
| Hallazgos macroscópicos | Inflamación transmural
|
Inflamación de la mucosa y submucosa
|
| Hallazgos microscópicos |
|
|
| Tratamiento |
|
|