La disección aórtica se produce debido a la tensión de cizallamiento de la presión pulsátil, que provoca un desgarro en la túnica íntima de la pared aórtica. Este desgarro permite que la sangre fluya hacia la media, creando una “falsa luz”. La disección aórtica es principalmente causada por hipertensión no controlada. Las complicaciones surgen debido a la oclusión parcial de las ramas vitales de la aorta y la reducción del flujo sanguíneo al cerebro, órganos viscerales y extremidades. Los pacientes a menudo se presentan con dolor torácico o de espalda agudo y desgarrante. La tomografía computarizada es la modalidad diagnóstica de elección. Todas las disecciones tipo A (aorta ascendente) son una urgencia quirúrgica por el riesgo de rotura inminente. Las disecciones de tipo B (aorta descendente) se pueden tratar médicamente con el control de los impulsos mediante el uso de betabloqueadores y bloqueadores de los canales de calcio. Si hay evidencia de mala perfusión a órganos viscerales o extremidades, dilatación del aneurisma > 5 cm, extensión retrógrada a la aorta ascendente o dolor intratable, el paciente necesitará evaluación para reparación endovascular o abierta.
Última actualización: Ene 19, 2024
Luz falsa versus luz verdadera en la disección aórtica
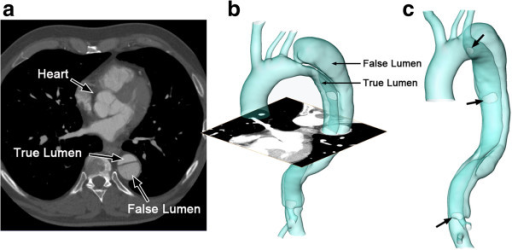
La reconstrucción de imagen en tomografía computarizada (TC) de una disección aórtica:
1 corte axial de la TC (a); superficie reconstruida de la disección aórtica (b); posiciones de las entradas a lo largo del colgajo intimal (c; indicado por flechas).
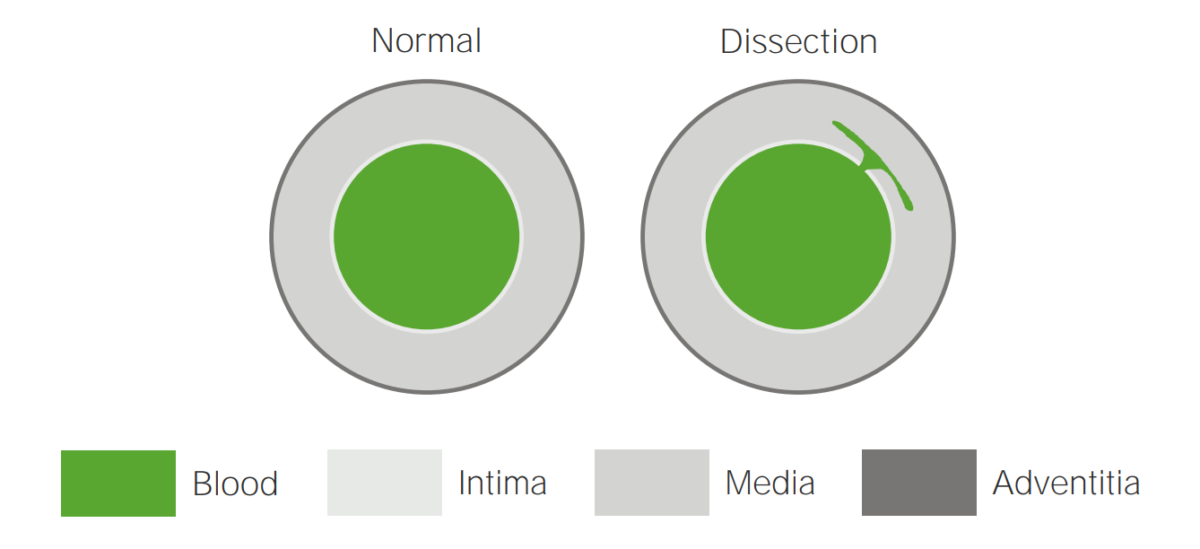
Ilustración de una disección aórtica
Un desgarro en la íntima permite que la sangre fluya hacia la media.

Mecanismos de las disecciones aórticas
Un desgarro en la íntima, ruptura de los vasa vasorum y ulceración de una placa ateroscle
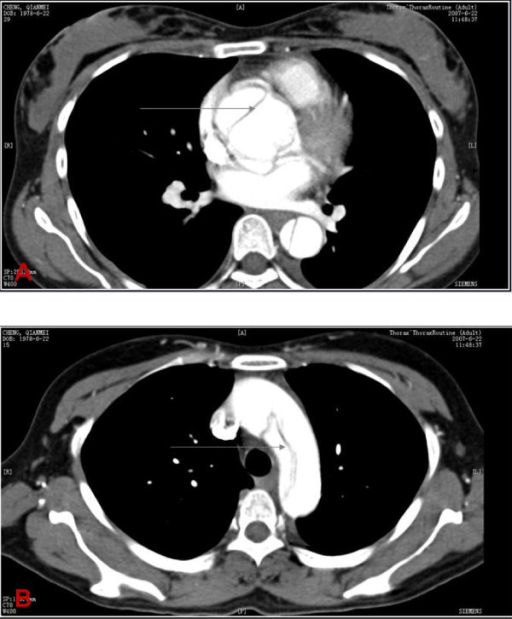
Hallazgos en tomografía computarizada en disección aórtica
A: TC que muestra una disección aórtica ascendente (flecha gris)
B: TC que muestra una disección del arco aórtico (flecha gris)
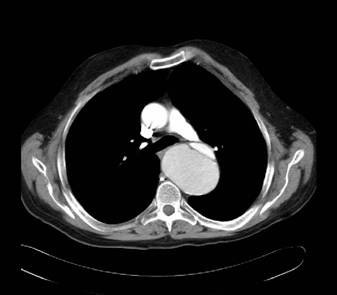
Hallazgos en tomografía computarizada en disección aórtica
TC que muestra la disección a nivel de la válvula aórtica
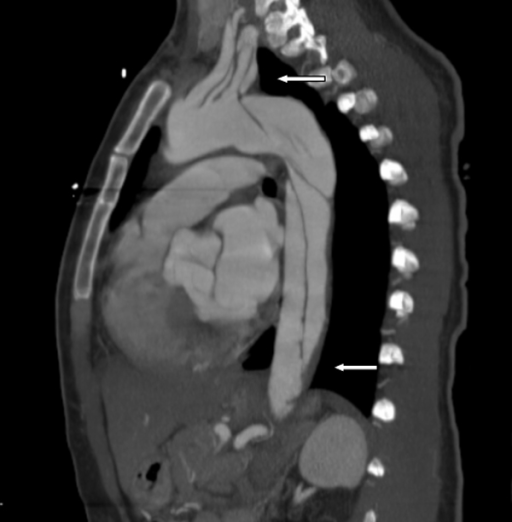
Hallazgos en tomografía computarizada en disección aórtica
Disección aórtica que se extiende hacia las arterias subclavia y axilar izquierdas, y hasta el nivel de la bifurcación de la arteria ilíaca común (flechas gruesas)
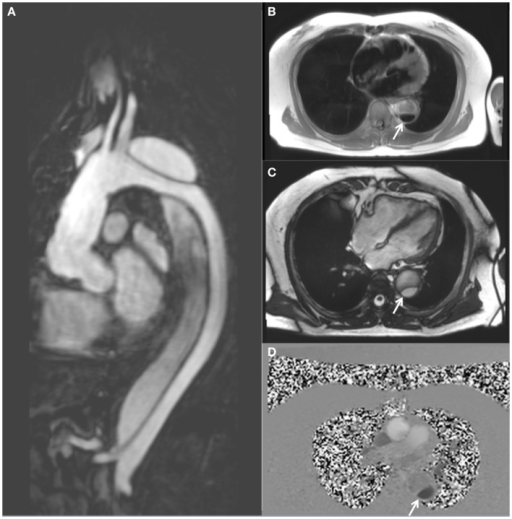
Resonancia magnética que muestra una disección de la aorta torácica descendente:
A: vista sagital de angiografía por RM con contraste de gadolinio
B: vista axial de secuencias en sangre negra de la aorta torácica descendente proximal
C: vista axial de secuencia cine True FISP (steady state-free precession)
D: vista axial de secuencias de contraste de fase, que muestra los patrones de flujo en las luces verdadera y falsa de la aorta descendente (la luz verdadera se indica con la flecha blanca)
Las disecciones de tipo A requieren una intervención quirúrgica urgente para reemplazar la aorta ascendente afectada o toda la aorta ascendente con injerto de Dacron.