La coriorretinitis es la inflamación del segmento posterior del ojo, que incluye la coroides y la retina. La enfermedad suele ser causada por infecciones, siendo la más común la toxoplasmosis. Algunas de estas infecciones pueden afectar al feto en el útero y presentarse como anomalías congénitas. Las enfermedades sistémicas, como la sarcoidosis, también se asocian a esta afección. Las características clínicas típicas son la visión borrosa indolora, las miodesopsias o "cuerpos flotantes" y los escotomas. Con los trastornos sistémicos y congénitos, se observan manifestaciones extraoculares. El diagnóstico se realiza mediante la fundoscopia, el examen con lámpara de hendidura, el uso de pruebas de laboratorio y la imagenología, siendo orientado por los factores de riesgo, los antecedentes clínicos y el monitoreo del tratamiento. El tratamiento se dirige a eliminar la infección con antibióticos o antivirales y a reducir la inflamación con glucocorticoides o inmunosupresores.
Última actualización: Abr 12, 2022
Infección activa
Infección reactivada
Guiadas por:
| Infecciones | Hallazgos oftalmológicos |
|---|---|
| Toxoplasmosis |
|
| Toxoplasmosis congénita | Lesión macular perforada o excavada |
| Retinitis por CMV |
|
| Tuberculosis |
|
| Toxocariasis | Granuloma blanquecino en la periferia o en el polo posterior (de localización larvaria) |
| Sífilis | Gran imitador: se presenta como coriorretinitis, papiledema, neuritis óptica, lesiones placoides |
| Síndrome de histoplasmosis ocular | Lesiones coriorretinianas discretas, ovaladas-redondas (manchas de histoplasmosis «perforadas») |
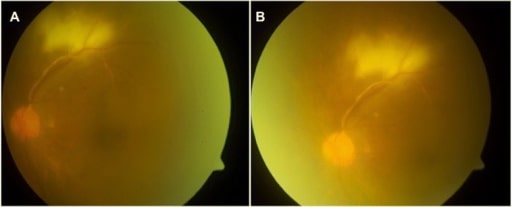
Fotografías del fondo del ojo izquierdo que muestran vitritis tuberculosa, vasculitis y coriorretinitis superior a la mácula
Imagen: “Left eye showing vitritis, vasculitis and chorioretinitis” por Department of Ophthalmology, Tan Tock Seng Hospital, Singapore, 308433 Singapore. Licencia: CC BY 4.0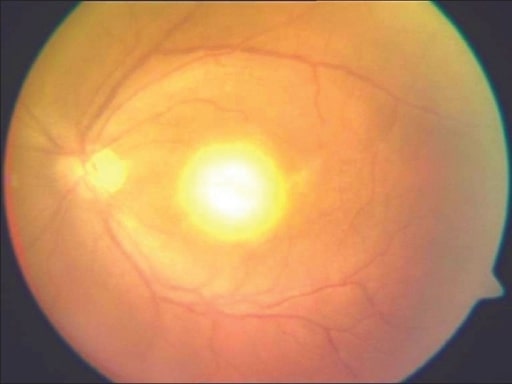
Típica «apariencia de faro en la niebla» en un paciente con toxoplasmosis adquirida
Imagen: “Headlight in the fog appearance» por Medical Research Foundation, Chennai, India. Licencia: CC BY 2.0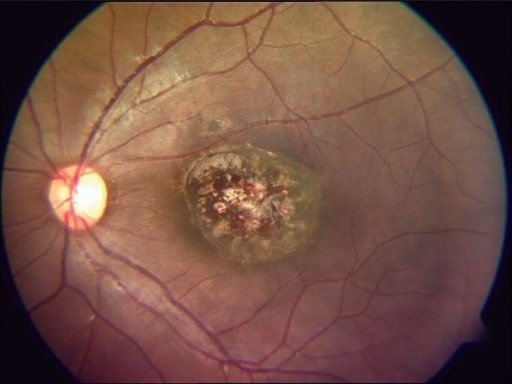
Imagen de fondo de ojo que muestra una cicatriz macular perforada típica de una toxoplasmosis congénita curada
Imagen: “healed congenital toxoplasmosis” por Medical Research Foundation, Chennai, India. Licencia: CC BY 2.0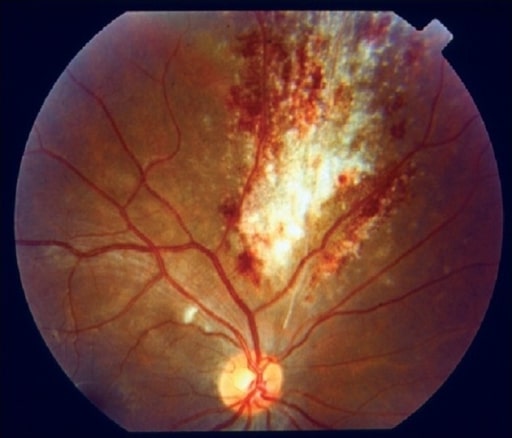
Imagen del fondo de ojo que muestra el típico «aspecto de tarta de pizza» en un paciente con retinitis por citomegalovirus
Image: “pizza pie appearance” por Medical Research Foundation, Chennai, India. Licencia: CC BY 2.0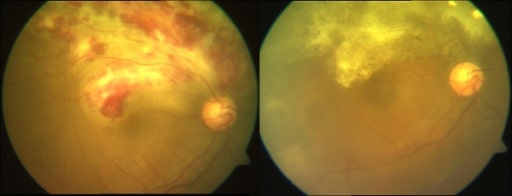
Fotografías compuestas de fondo de ojo en color que muestran un caso de retinitis por CMV activa y curada. Antes (izquierda) y después del tratamiento (derecha) con ganciclovir.
Imagen: “active and healed CMV retinitis” por Medical Research Foundation, 18, College Road, Sankara Nethralaya, Chennai, 600006, India. Licencia: CC BY 2.0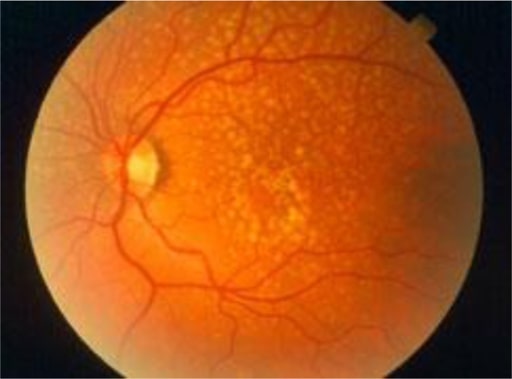
Las drusas son depósitos amarillos bajo la retina, el tejido sensible a la luz situado en la parte posterior del ojo. Las drusas están formadas por lípidos y proteínas grasas.
Imagen: “Oxidative stress, innate immunity, and age-related macular degeneration” por Department of Ophthalmology y Shiley Eye Institute, University of California San Diego, San Diego, CA, USA. Licencia: CC BY 4.0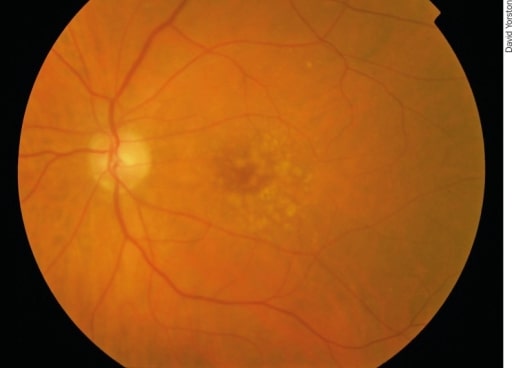
Degeneración macular asociada a la edad en una etapa temprana: Hay puntos pálidos irregulares en la mácula, que se llaman drusas. Se producen por la acumulación de productos de desecho del metabolismo de los fotorreceptores. Aunque las drusas están asociadas a la degeneración macular, la mayoría de los pacientes con drusas no desarrollarán una enfermedad grave.
Image: “Early AMD” por Africa Regional Medical Advisor: Fred Hollows Foundation, Kigali, Rwanda. Licencia: CC BY 2.0| Enfermedad/condición | Hallazgos oftalmológicos |
|---|---|
| Sarcoidosis |
|
| Enfermedad de Behcet |
|
| Retinocoroidopatía en perdigonada | Lesiones en forma de «perdigones»: lesiones coroideas de color crema que irradian desde el disco óptico |
| Síndrome de puntos blancos |
|
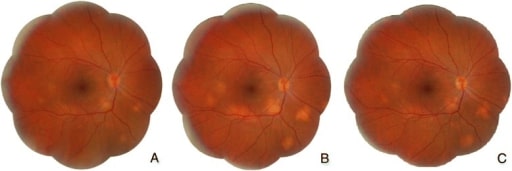
Sarcoidosis:
A. Visita inicial: hiperemia y edema del disco óptico y lesiones subretinianas amarillentas localizadas en el polo posterior y en la periferia media inferior
B. Tras 6 meses de tratamiento con prednisona: disminución de la hiperemia y el edema del disco óptico, pero aumento de los granulomas coroideos
C. Tras 18 meses de tratamiento con prednisona y metotrexato: disminución de los granulomas coroideos
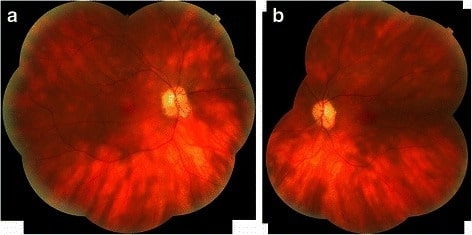
Fotomontaje de los ojos derecho (a) e izquierdo (b) de un paciente con retinocoroidopatía en perdigonada que revela las clásicas lesiones ovoides cremosas y las estrías lineales que emanan del disco óptico.
Imagen: “Birdshot chorioretinopathy” por Department of Ophthalmology, Queen Elizabeth Hospital Birmingham, University Hospitals Birmingham NHS Foundation Trust, Birmingham, UK. Licencia: CC BY 4.0La coriorretinitis no infecciosa se trata con corticoides e inmunosupresores.
En caso de coriorretinitis no resolutiva, descartar las neoplasias (síndromes de enmascaramiento).
El diagnóstico diferencial de la coriorretinitis incluye las siguientes condiciones: