Las lesiones malignas del pene surgen del epitelio escamoso del glande, el prepucio o el cuerpo del pene. El cáncer de pene es poco frecuente en los Estados Unidos, pero hay una mayor prevalencia en regiones socioeconómicas más bajas. El subtipo histológico más común es el carcinoma de células escamosas. Los hombres no circuncidados y los infectados por el VPH son los que tienen mayor riesgo de padecer neoplasias penianas. El diagnóstico se hace mediante una combinación del examen físico, los antecedentes, los estudios imagenológicos y la biopsia de tejido. Es necesaria una correcta estadificación TNM para determinar el tratamiento correcto, que va desde la terapia tópica local hasta un abordaje multimodal de cirugía/radiación/quimioterapia.
Última actualización: Jun 10, 2022
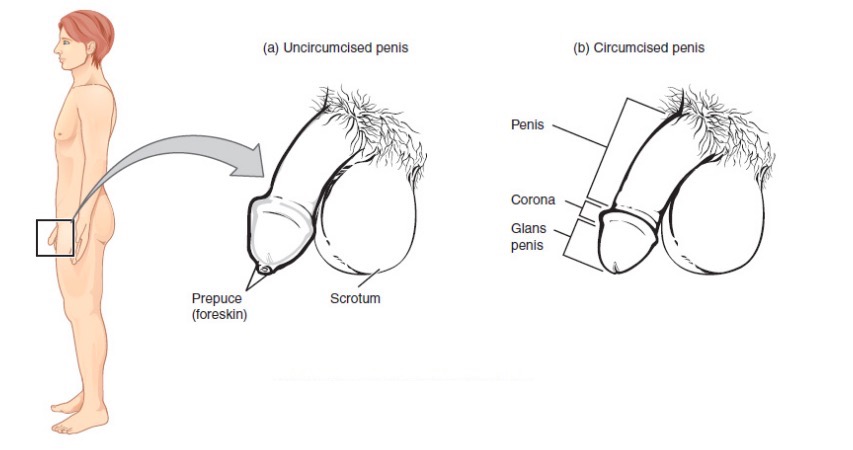
Anatomía reproductiva masculina (externa)
Imagen: “Male Reproductive System” por Phil Schatz. Licencia: CC BY 4.0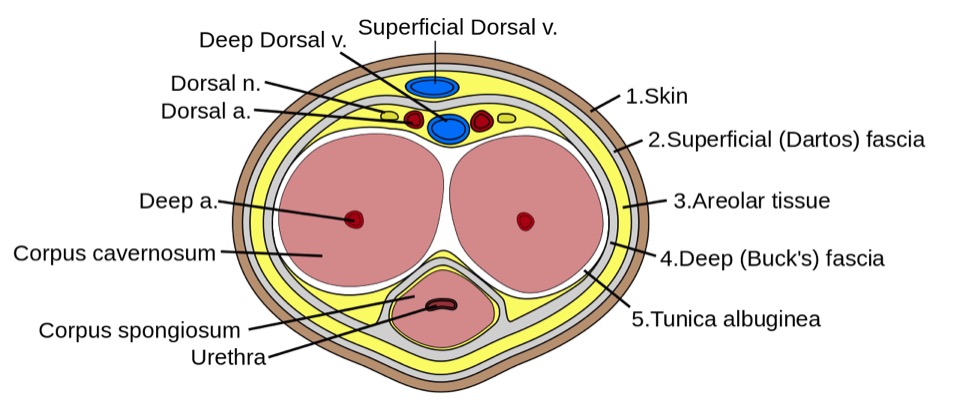
Sección transversal del pene:
La imagen muestra la forma que adoptan los tejidos eréctiles dentro del cuerpo del pene. Aquí, observe la túnica albugínea que encierra ambos tipos de tejido eréctil, así como la uretra, que está completamente dentro del cuerpo esponjoso.
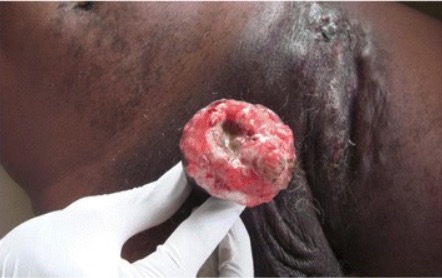
Carcinoma de células escamosas del pene
Imagen: “Cancer of the penis” por Service d’Urologie, CHU de Cocody, Abidjan, Ivory Coast, Africa. Licencia: CC BY 4.0| Tumor primario (T) | Descripción |
|---|---|
| Tx | El tumor primario no puede ser evaluado. |
| T0 | No hay evidencia de tumor |
| Tis | Carcinoma in situ |
| T1 |
|
| T1a | Tumor sin invasión linfovascular o perineural y no de alto grado |
| T1b | Tumor con invasión linfovascular y/o invasión perineural o el tumor es de alto grado |
| T2 | El tumor invade el cuerpo esponjoso con o sin invasión uretral. |
| T3 | El tumor invade los cuerpos cavernosos con o sin invasión uretral. |
| T4 | El tumor invade las estructuras adyacentes. |
| Ganglios (nódulos) linfáticos regionales (N) | Descripción |
|---|---|
| cNx | Los ganglios linfáticos regionales no pueden ser evaluados. |
| cN0 | No hay ganglios linfáticos inguinales palpables o visiblemente agrandados |
| cN1 | Ganglio linfático inguinal unilateral palpable y móvil |
| cN2 | ≥ 2 ganglios inguinales unilaterales palpables y móviles, o ganglios inguinales bilaterales |
| cN3 | Masa ganglionar inguinal fija palpable, o linfadenopatía pélvica unilateral o bilateral |
| Metástasis a distancia (M) | Descripción |
|---|---|
| M0 | No hay metástasis a distancia |
| M1 | Metástasis a distancia |
| Estrategia de tratamiento | Explicación |
|---|---|
| Intervenciones para preservar el pene |
|
| Amputación parcial/total | La decisión de la escisión parcial debe realizarse con gran precaución en pacientes selectos con tumores localmente invasivos. |
| Vigilancia de las metástasis hacia los ganglios linfáticos | Paciente de bajo riesgo sin invasión vascular |
| Linfadenectomía temprana | Para pacientes de alto riesgo o con invasión vascular |
Carcinoma in situ o Tis–T1:
Tumores voluminosos T2–T4:
Ganglios linfáticos: