La atención geriátrica incluye la prevención y el diagnóstico de enfermedades, así como el tratamiento de enfermedades, discapacidades y otros problemas de salud en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum personas ≥ 65 años de edad. Se presta especial atención cuando se abordan múltiples aspectos que son específicos del envejecimiento. Las medidas preventivas, como la vacunación así como el tamizaje para el cáncer y otras enfermedades, son esenciales en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum este grupo de edad debido al AL Amyloidosis alto riesgo de infecciones, enfermedades crónicas y desarrollo de cáncer. La mayoría de las personas mayores tienen al AL Amyloidosis menos una enfermedad crónica, lo que aumenta la probabilidad de polifarmacia y de reacciones adversas a los LOS Neisseria medicamentos. La visión, la audición, la función cognitiva, la marcha y el equilibrio son algunas de las funciones que disminuyen en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la población geriátrica. Estos factores relacionados con la enfermedad y la edad afectan a las actividades de la vida diaria. También es importante evaluar los LOS Neisseria recursos económicos y sociales de los LOS Neisseria ancianos, dado el impacto directo de estos factores en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum su salud. Un enfoque multidisciplinario en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el que participen varios profesionales del campo de la salud es relevante para conseguir una atención integral para los LOS Neisseria ancianos.
Last updated: Jan 20, 2026
El cuidado de los LOS Neisseria ancianos es un enfoque basado en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el equipo que implica a varios profesionales (e.g., médicos, trabajadores sociales, nutricionistas, fisioterapeutas) que trabajan juntos para evaluar lo siguiente:
| Medicamentos | Efectos secundarios |
|---|---|
| Antipsicóticos |
|
| Gliburida | La sulfonilurea de acción prolongada se asocia con un alto riesgo de hipoglucemia. |
| Benzodiacepinas | Mayor riesgo de delirio, sedación y caídas |
| Opioides | Mayor riesgo de delirio, sedación, caídas, estreñimiento, retención urinaria y depresión respiratoria |
| Anticolinérgicos (incluye algunos antidepresivos y antihistamínicos) | Mayor riesgo de delirio, sedación, caídas, estreñimiento y retención urinaria |
| AINE |
|
| Bloqueadores α | Mayor riesgo de hipotensión |
| Inhibidores de la bomba de protones (IBP) |
|
Las pruebas de detección en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la población de edad avanzada deben tener en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum cuenta los LOS Neisseria factores de riesgo más allá de la mera edad del individuo. La persona mayor y/o sus cuidadores deben participar en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la toma de decisiones sobre la realización del tamizaje. La mayoría de las pruebas de tamizaje no suelen estar indicadas si la esperanza de vida es < 5 años.
Los LOS Neisseria hombres de entre 65–75 años con antecedentes de consumo de tabaco deben someterse a un ultrasonido abdominal una vez.
Basado en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el US Preventive Services Task Force (USPSTF, por sus siglas en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum inglés):
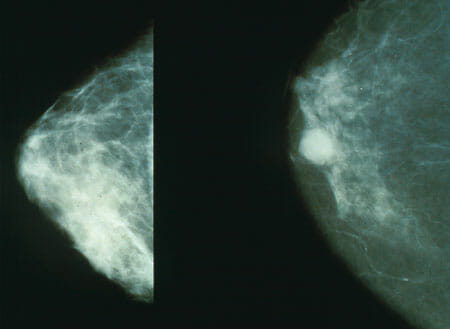
La 1ra imagen muestra una mamografía de tejido mamario normal; la 2da imagen muestra tejido mamario canceroso. La mamografía se realiza para la detección temprana del cáncer de mama.
ImageN: “Mammo breast cancer” por National Cnacer Institute. Licencia: Dominio Público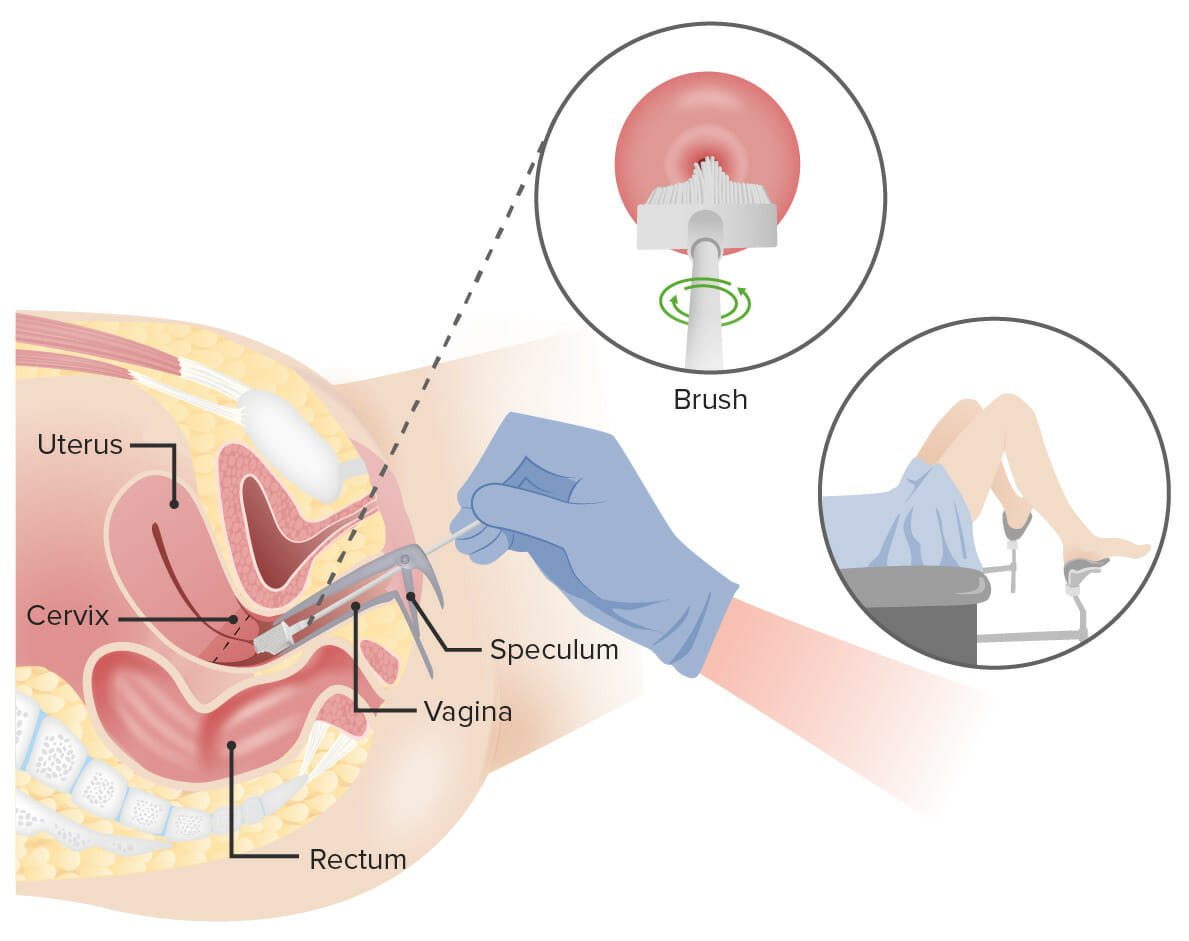
Prueba de Papanicolaou:
Se introduce un espéculo en la vagina para ampliar la zona. A continuación, se introduce un cepillo en la vagina para recoger células del cuello uterino. Las células se examinan al microscopio para detectar signos de enfermedad.
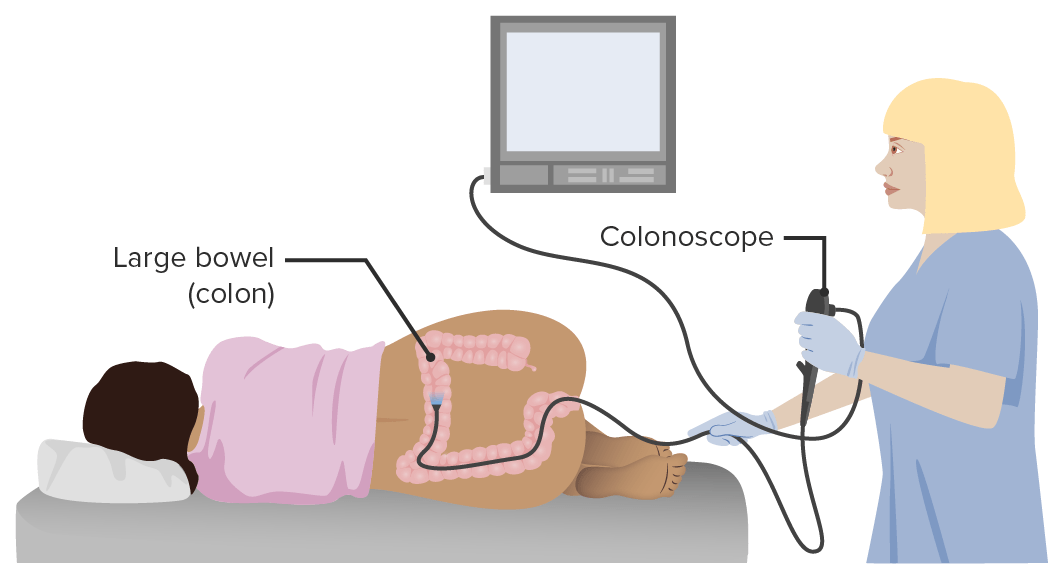
Representación de una colonoscopia
Imagen por Lecturio.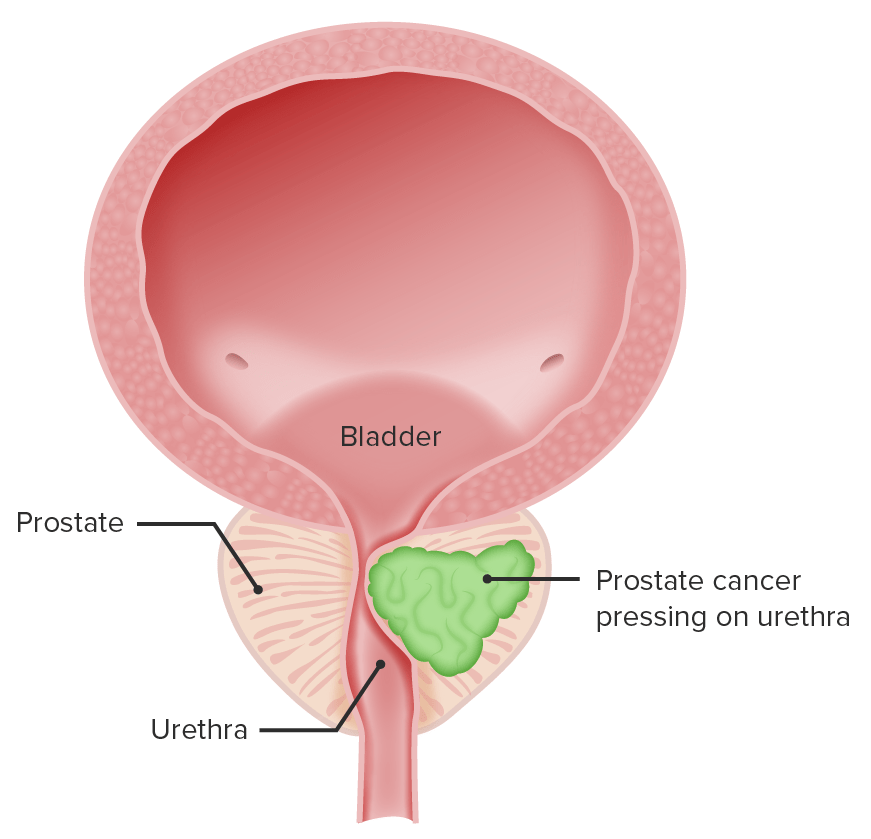
Representación de un cáncer de próstata presionando la uretra (resultado de los síntomas urinarios)
Imagen por Lecturio.Vacuna contra el virus Virus Viruses are infectious, obligate intracellular parasites composed of a nucleic acid core surrounded by a protein capsid. Viruses can be either naked (non-enveloped) or enveloped. The classification of viruses is complex and based on many factors, including type and structure of the nucleoid and capsid, the presence of an envelope, the replication cycle, and the host range. Virology sincital respiratorio
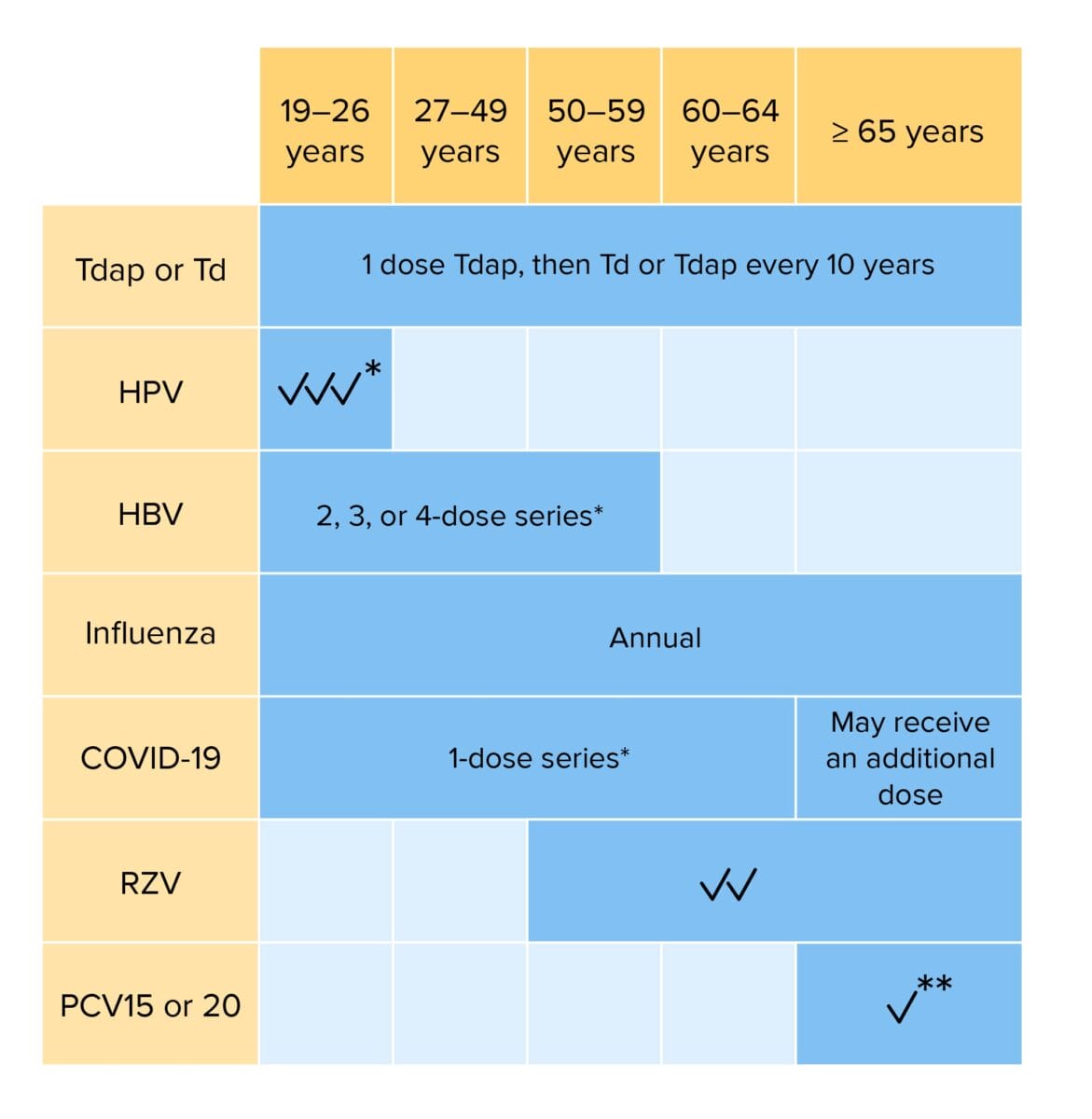
Vacunación de rutina para adultos:
Individuos con factores de riesgo podrían requerir vacunas adicionales o cambios en el calendario de dosificación
Tdap: vacunación contra tétano, difteria y contra tos ferina acelular
Td: vacunación contra tétano y difteria
HPV: vacunación contra el virus del papiloma humano
HBV: vacunación contra el virus de la hepatitis B
COVID-19: enfermedad por coronavirus 2019 (bivalente)
RZV: vacunación contra el zoster recombinante
PCV: vacunación contra neumococo conjugada
*Si no ha sido vacunado previamente
**Si se administra PCV15, debe seguirse por PPSV23 (vacunación contra neumococo polisacárida)