La artritis reumatoide (AR) es una poliartritis inflamatoria simétrica y un trastorno autoinmune crónico y progresivo. La presentación ocurre con mayor frecuencia en mujeres de mediana edad con inflamación articular, dolor y rigidez matutina (a menudo en las manos). La inflamación sistémica puede conducir a manifestaciones extraarticulares como nódulos reumatoides, enfermedad pulmonar intersticial, síndrome de Felty y pericarditis. La enfermedad prolongada y grave puede conducir a deformidades articulares irreversibles. El diagnóstico se basa en una fuerte sospecha clínica y se confirma por la presencia de factor reumatoideo, anticuerpos contra el péptido cíclico citrulinado e imagenología característica. El tratamiento incluye medicamentos antirreumáticos modificadores de la enfermedad a largo plazo, agentes biológicos y fisioterapia. Los glucocorticoides y los antiinflamatorios no esteroideos (AINE) son el tratamiento de elección para la exacerbación aguda.
Última actualización: Jul 16, 2022
Se desconoce la causa de la artritis reumatoide (AR), pero varios factores de riesgo juegan un papel.
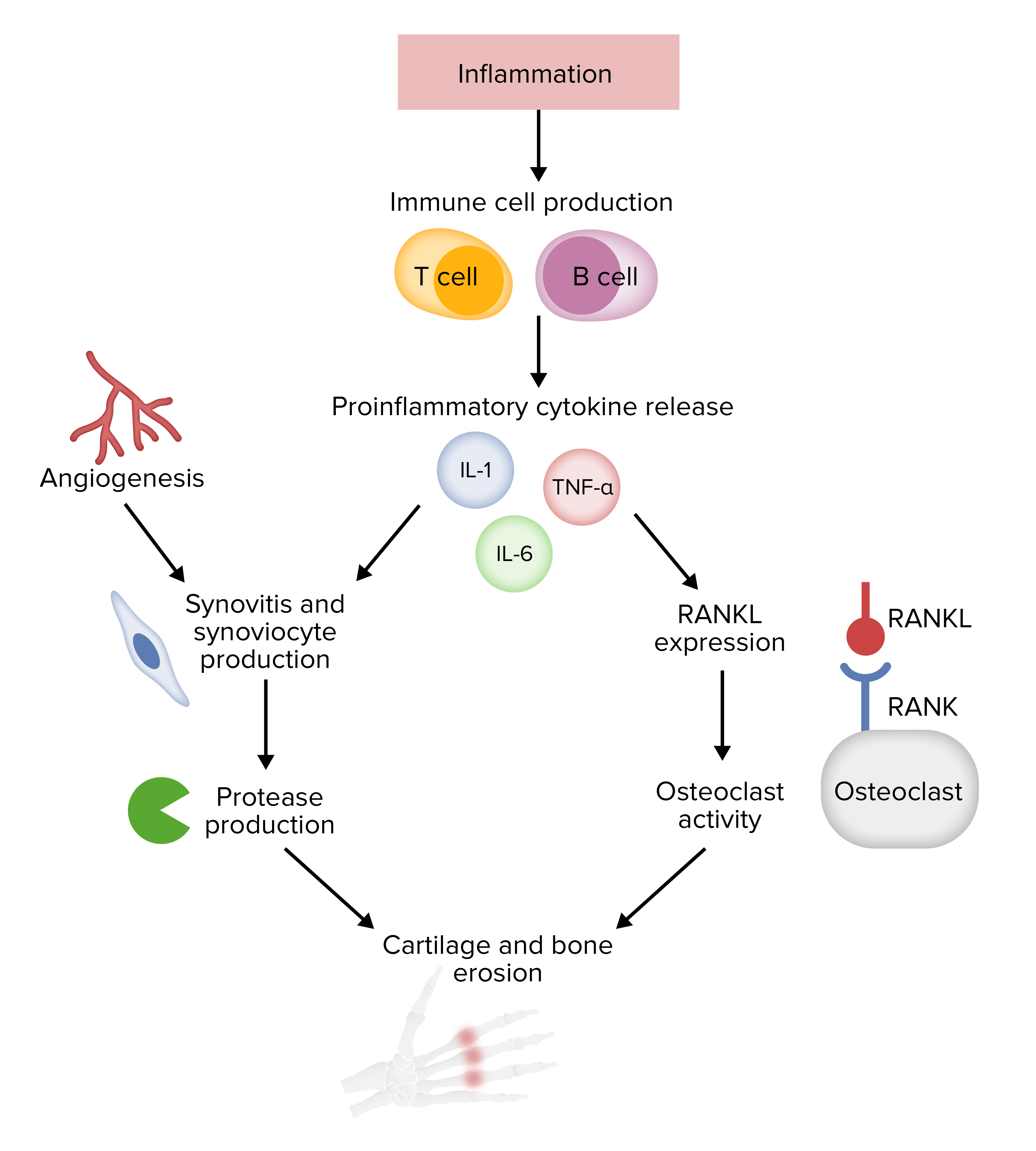
Fisiopatología de la artritis reumatoide
RANK: receptor activador del factor nuclear kappa-Β
RANKL: receptor activador del factor nuclear kappa-Β ligando Imagen de Lecturio.
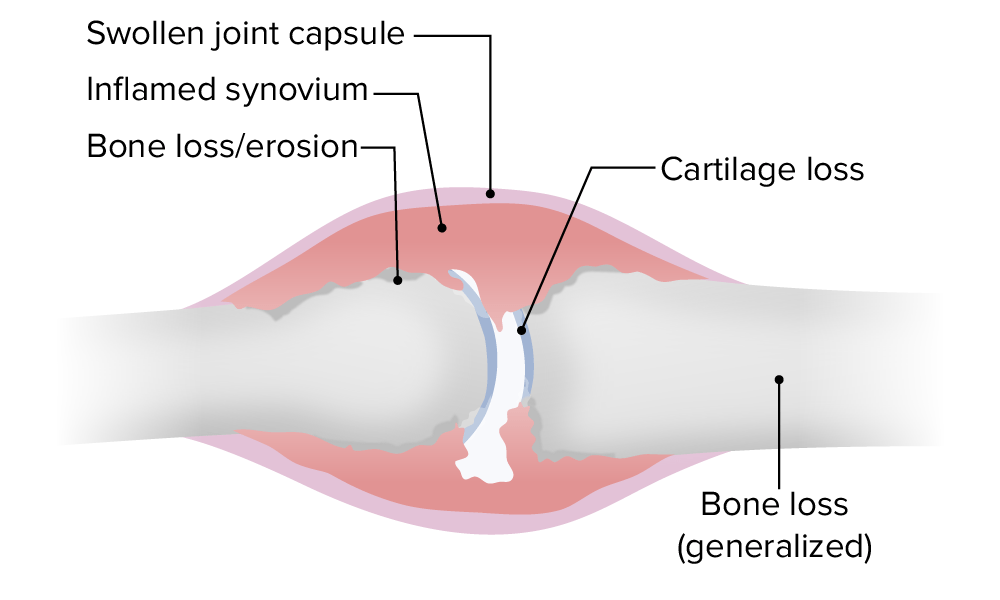
Cambios articulares patológicos en la AR
Imagen por Lecturio.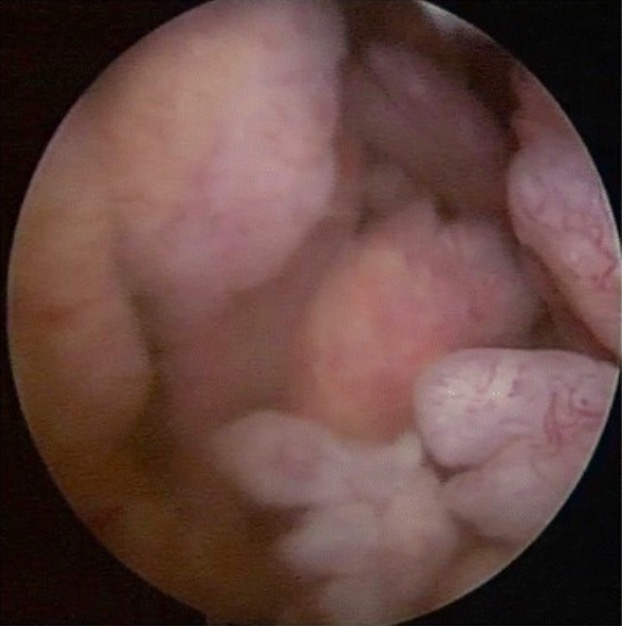
Imagenología artroscópica en AR: Crecimiento sinovial exuberante con proliferación tipo vellosidades
Imagen: “Arthroscopic image of synovial growth” por Department of Orthopaedics, Grant Government Medical College & Sir J.J. Group of Hospitals, Byculla, Mumbai, India. Licencia: CC BY 4.0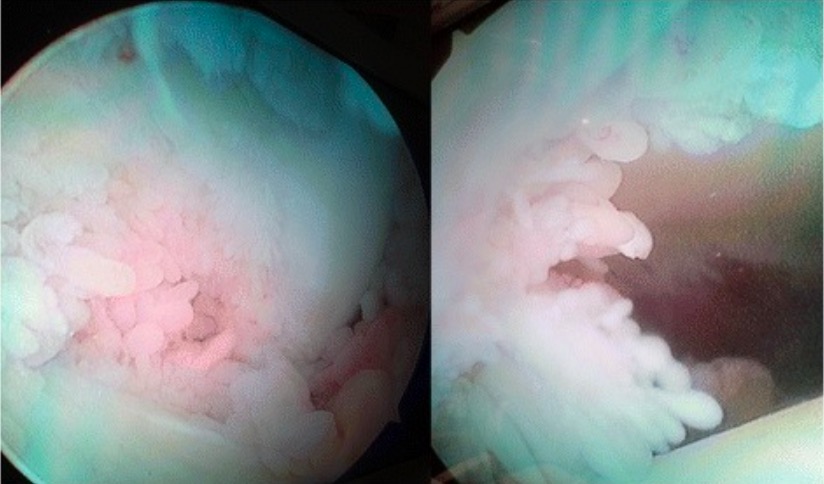
Imagenología artroscópica de proliferación sinovial de rodilla en paciente con AR
Imagen: “Arthroscopic image of synovial growth” por Department of Orthopaedics, Grant Government Medical College & Sir J.J. Group of Hospitals, Byculla, Mumbai, India. Licencia: CC BY 4.0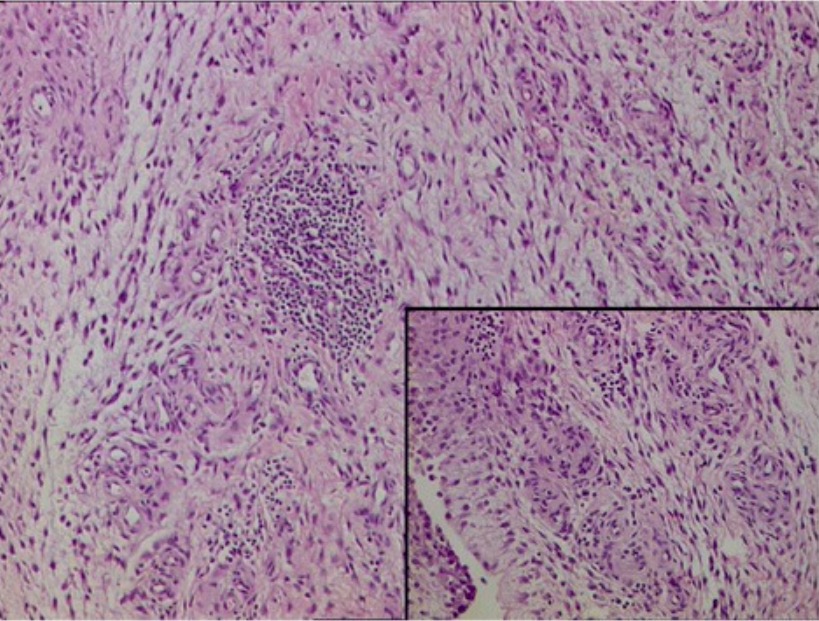
Histopatología de la membrana sinovial en la AR: tejido fibrocolágeno con infiltrado inflamatorio mixto denso compuesto por linfocitos, células plasmáticas, neutrófilos y vasos sanguíneos proliferativos
Imagen: “Histopathology” por Department of Orthopaedics, Grant Government Medical College & Sir J.J. Group of Hospitals, Byculla, Mumbai, India. Licencia: CC BY 4.0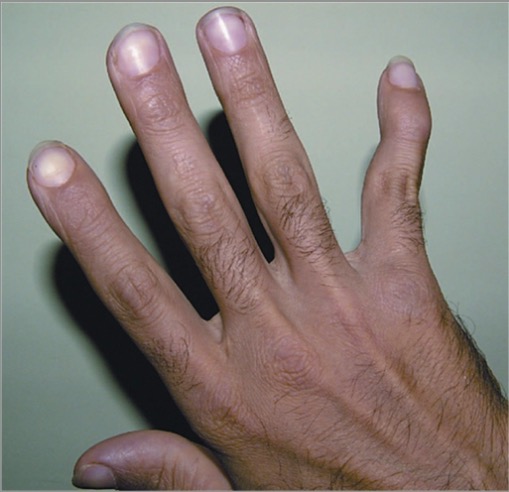
Deformidad en cuello de cisne del quinto dedo en un paciente con AR
Imagen: “Swan-neck deformity” por Khatam-al-Anbia Eye Research Center, Mashhad University of Medical Sciences, Mashhad, Iran. Licencia: CC BY 2.5
Sinovitis en AR:
La presentación incluye inflamación simétrica y sensibilidad de las articulaciones metacarpofalángicas, articulaciones interfalángicas proximales y muñecas.
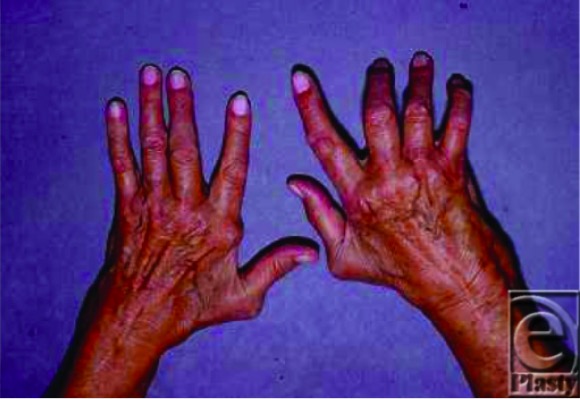
Hallazgos del examen físico en la AR:
Paciente con AR con varias deformidades clásicas: desviación cubital (mano izquierda) y deformidad en ojal (tercer, cuarto y quinto dedos de la mano derecha)
El diagnóstico de artritis reumatoide (AR) se basa en una alta sospecha clínica y se confirma mediante serología e imagenología.
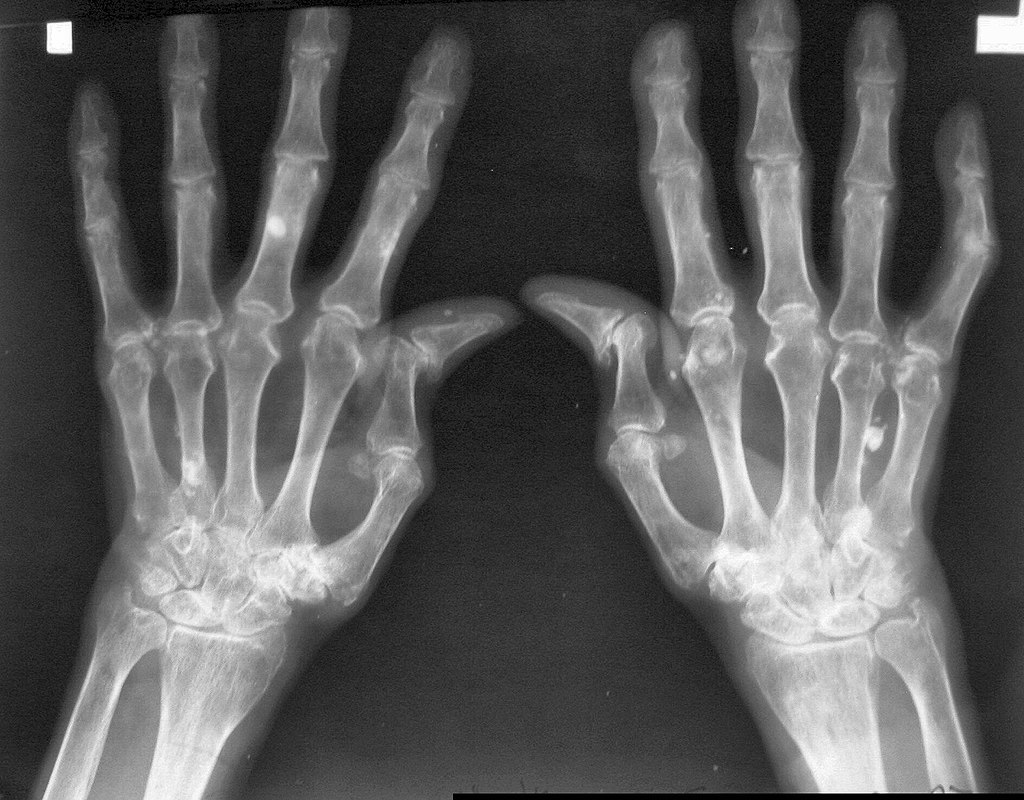
Radiografía de las manos en un paciente con AR:
Deformidad en «Z» mostrada en ambos pulgares y estrechamiento del espacio articular/erosión ósea observada en las articulaciones carpometacarpianos, metacarpofalángicas y interfalángicas proximales
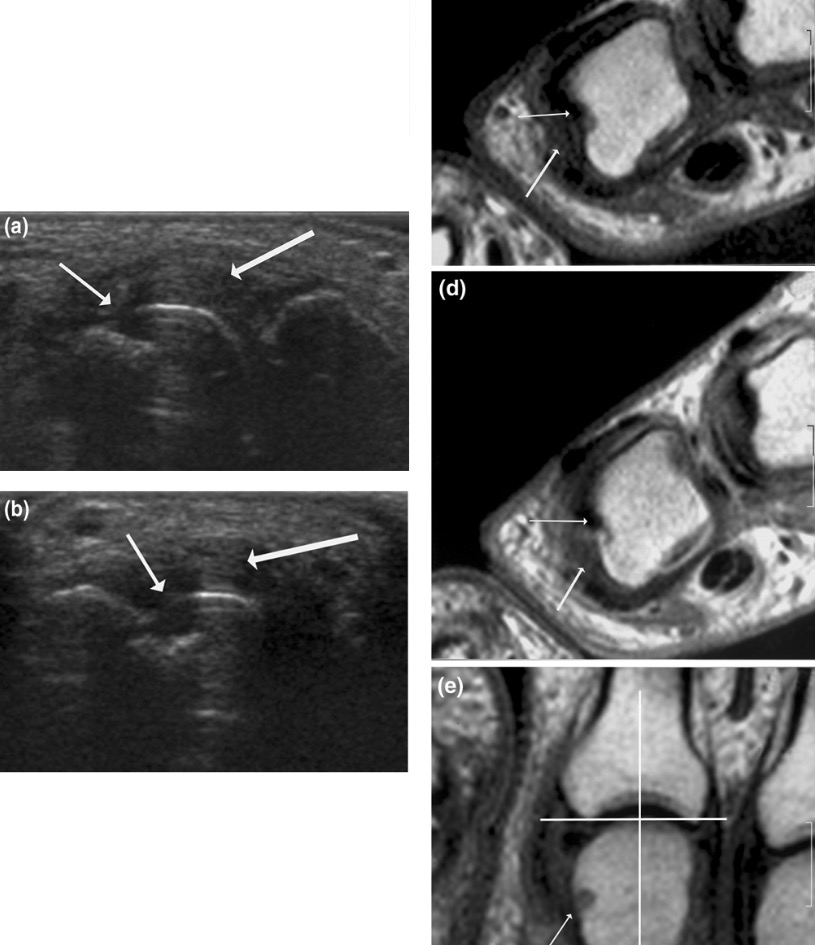
Hallazgos de ultrasonido y resonancia magnética en la AR:
(a) (b): signos de destrucción e inflamación en el ultrasonido
(C) (D) (e): resonancia magnética que muestra la segunda articulación metacarpofalángica en un paciente con AR establecida.
(las flechas finas indican cambio erosivo; las flechas gruesas indican sinovitis)
El objetivo es prevenir la deformidad y el daño permanente. Los pacientes deben ser derivados a un reumatólogo.
Terapias no medicamentosas
Tratamiento de exacerbaciones agudas:
Terapia con medicamentos a largo plazo:
Cirugía:
Consideraciones adicionales: