La apendicitis es la inflamación aguda del apéndice vermiforme y la urgencia quirúrgica abdominal más frecuente a nivel mundial. La enfermedad tiene un riesgo de por vida del 8%. Los rasgos característicos incluyen dolor abdominal periumbilical que migra al cuadrante inferior derecho, fiebre, anorexia, náuseas y vómitos. Con frecuencia, el diagnóstico puede establecerse clínicamente, pero el diagnóstico por imagenología se utiliza en los casos inciertos. La tomografía computarizada (TC) proporciona la mayor precisión diagnóstica. La perforación se produce en el 13%–20% de los casos y puede presentarse como localizada (absceso/flemón) o como perforación libre con peritonitis generalizada. El tratamiento estándar es la apendicectomía, pero las perforaciones localizadas suelen tratarse de forma no quirúrgica con antibióticos.
Última actualización: Ene 19, 2024
La apendicitis es la inflamación del apéndice vermiforme.
Temprana:
Tardía:
Perforación:
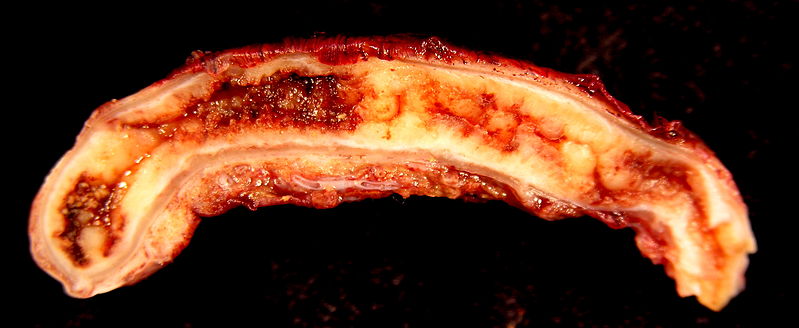
Apendicitis aguda
Imagen: “Acute Appendicitis” por Ed Uthman. Licencia: CC BY 2.0Clásica:
Atípica:
Factores anatómicos:
Síntomas generales:
Examen abdominal:
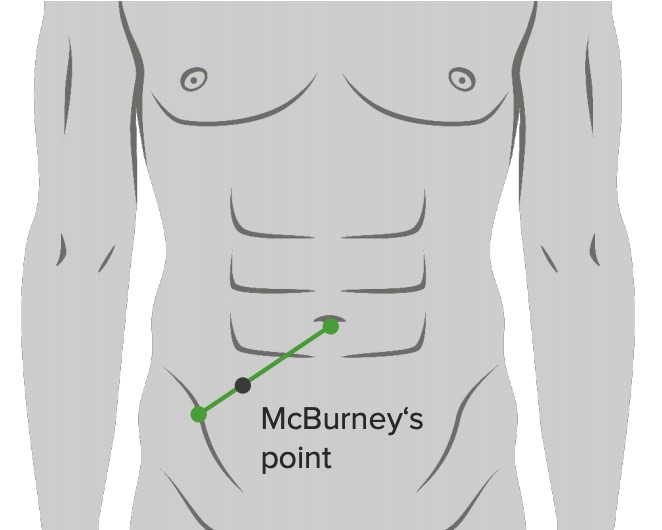
Localización del punto de McBurney: a 2/3 del ombligo en una línea recta desde el ombligo hasta la espina ilíaca anterosuperior
Imagen por Lecturio.
Localización del punto de McBurney: a 2/3 del ombligo en una línea recta desde el ombligo hasta la espina ilíaca anterosuperior
Imagen: “McBurney’s point” por Department of Basic Sciences, School of Medicine. Universidad de Caldas. Manizales, Colombia. Licencia: CC BY 2.5Tacto rectal:
Examen pélvico:
| Síntomas | M – Migratory pain in the right iliac fossa (dolor migratorio en la fosa ilíaca derecha) | 1 |
|---|---|---|
| A – Anorexia (anorexia) | 1 | |
| N – Nausea and vomiting (náuseas y vómitos) | 1 | |
| Signos | T – Tenderness in the right iliac fossa (sensibilidad en la fosa ilíaca derecha) | 2 |
| R – Rebound tenderness (sensibilidad de rebote) | 1 | |
| E – Elevated temperature (temperatura elevada) | 1 | |
| Estudios del laboratorio | L – Leukocytosis (leucocitosis) | 2 |
| S – Shift to left (desplazamiento a la izquierda) | 1 | |
| Total | 10 |
El diagnóstico por imagenología no es necesario si la puntuación de Alvarado es muy baja (< 3) o alta (> 7).
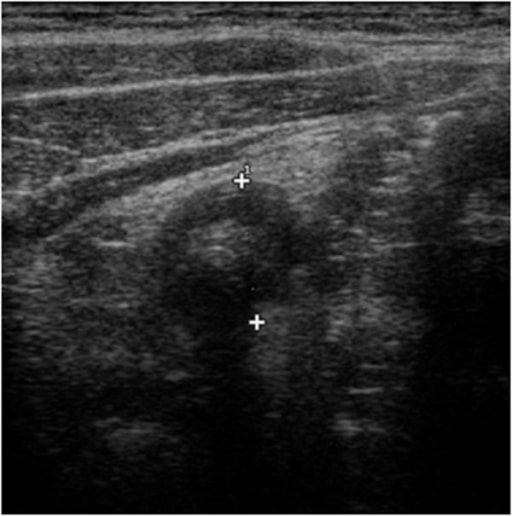
Características de ultrasonido en apendicitis: “signo de la diana” caracterizado por un centro lleno de líquido y rodeado por una mucosa y submucosa ecogénica y una muscularis hipoecoica
Imagen: “Ultrasound features of appendicitis” por Second University of Naples, Department of Clinical and Experimental Internistic F, Magrassi, Naples, Italy. Licencia: CC BY 2.0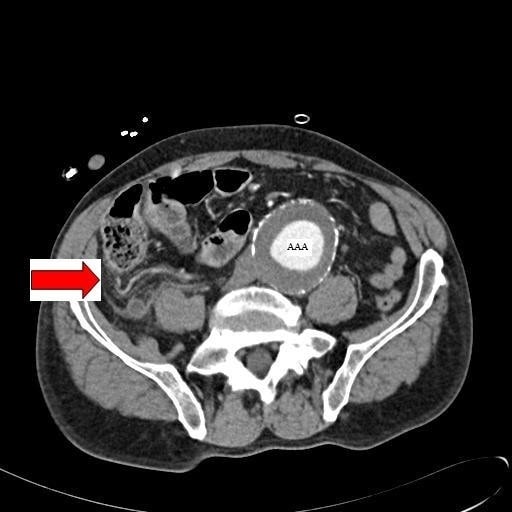
TC abdominal con contraste que muestra un apéndice inflamado (marcado por la flecha roja) en un paciente con un aneurisma aórtico abdominal concomitante (AAA).
Imagen: “Abdominal CT” por Department of General Surgery, Queen Elizabeth Hospital, Queen Elizabeth Avenue, Sheriff Hill, Gateshead, Tyne & Wear, NE9 6SX, UK. Licencia: CC BY 2.0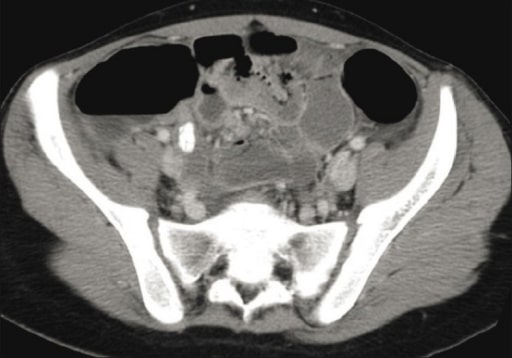
TC pélvica que muestra un apéndice inflamado con un apendicolito
Imagen: “CT scan” por Department of Radiology, King Khalid University Hospital, King Saud University, Saudi Arabia. Licencia: CC BY 2.0Tratamiento no quirúrgico:
Apendicectomía:
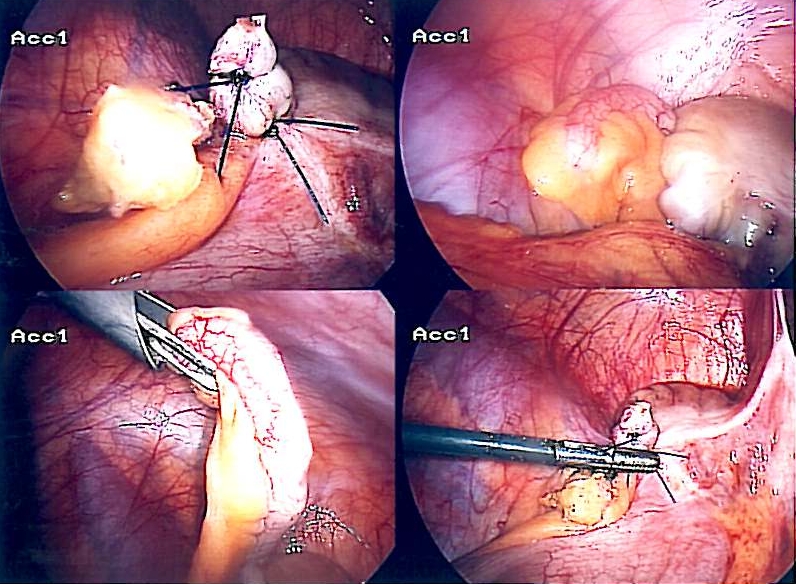
Apendicectomía laparoscópica
Imagen: “Appendix-Entfernung” por Life-of-hannes.de. Licencia: Dominio PúblicoDefinición: rotura apendicular con o sin flemón o formación de absceso.
Tratamiento inicial no quirúrgico:
Apendicectomía de intervalo:
Apendicectomía inmediata: